Clear Sky Science · pl
Genomika porównawcza wieloopornych, niepodatnych na kolistynę Pseudomonas aeruginosa ujawnia pojawiające się linie w Tajlandii
Dlaczego ten szczep szpitalny ma znaczenie dla wszystkich
Pseudomonas aeruginosa to szczep szpitalny, który atakuje pacjentów, gdy są najsłabsi — po operacjach, pod respiratorami lub przy ciężkich oparzeniach czy chorobach płuc. Przez lata lekarze polegali na silnym antybiotyku „ostatniej szansy” zwanym kolistyną, gdy inne leki zawodziły. Badanie analizuje szczepy Pseudomonas z szpitali w całej Tajlandii, które przestały reagować na kolistynę i wiele innych antybiotyków. Odczytując pełne DNA tych bakterii, badacze pokazują, jak rozprzestrzeniają się nowe, wysoce lekooporne linie i dlaczego powinno to niepokoić pacjentów, klinicystów i systemy ochrony zdrowia na całym świecie.
Śledzenie trudnego do leczenia zakażenia w całej Tajlandii
Zespół skupił się na 29 szczepach Pseudomonas aeruginosa zebranych w latach 2021–2022 z szpitali uczestniczących w krajowym programie nadzoru nad opornością na antybiotyki w Tajlandii. Wszystkie te szczepy były wielooporne: wytrzymywały działanie kilku głównych klas antybiotyków, w tym leków zwykle stosowanych w ciężkich zakażeniach. Co istotne, nie były też w pełni wrażliwe na kolistynę — lek często rezerwowany na przypadki zagrażające życiu. Większość próbek pochodziła z moczu, inne z krwi, plwociny, ropy i płynów z drenaży pooperacyjnych — odzwierciedlając różne rodzaje zakażeń, jakie ten szczep powoduje u pacjentów hospitalizowanych.
Odczytywanie genetycznych „odcisków palców” bakterii
Wykorzystując połączenie krótkiego i długiego odczytu sekwencjonowania DNA, badacze złożyli wysokiej jakości genomy dla każdego szczepu. Następnie porównali te genomy, aby zaklasyfikować bakterie do rodzin genetycznych, zwanych typami sekwencji. Zidentyfikowano dziewięć odrębnych typów sekwencji, co ujawniło znaczne zróżnicowanie. Jeden z nich, oznaczony jako ST5340, nie był wcześniej opisany. Okazał się być blisko spokrewniony ze znanym międzynarodowym klonem wysokiego ryzyka ST357, różniąc się tylko w jednym z siedmiu standardowych genów „housekeeping”. Mimo tego bliskiego pokrewieństwa ST5340 wyróżniał się tym, że wszystkie jego izolatów były odporne na wszystkie testowane antybiotyki, co czyni go szczególnie niepokojącą linią.
Pojawiające się linie wysokiego ryzyka i ich rozprzestrzenianie
Porównując drobne różnice w DNA zwane polimorfizmami pojedynczego nukleotydu (SNP) wśród 108 tajskich genomów Pseudomonas (29 nowych plus 79 z baz publicznych), zespół zbudował drzewo rodowe szczepów krążących w kraju. Analiza uwidoczniła kilka dominujących klastrów skupionych wokół ST5340, ST357, ST654 i ST235 — linii już znanych lub pojawiających się jako „wysokiego ryzyka”, ponieważ często wykazują oporność na wiele leków i wywołują ogniska szpitalne. ST5340 szczególnie pojawiał się w wielu prowincjach i regionach, co sugeruje, że rozprzestrzenia się szeroko, a nie jest ograniczony do jednego szpitala. Obecne były także inne globalne klony wysokiego ryzyka, takie jak ST654 i ST235, podczas gdy niektóre ważne globalnie linie, np. ST244, były nieobecne — prawdopodobnie dlatego, że badanie obejmowało tylko szczepy niepodatne na kolistynę.
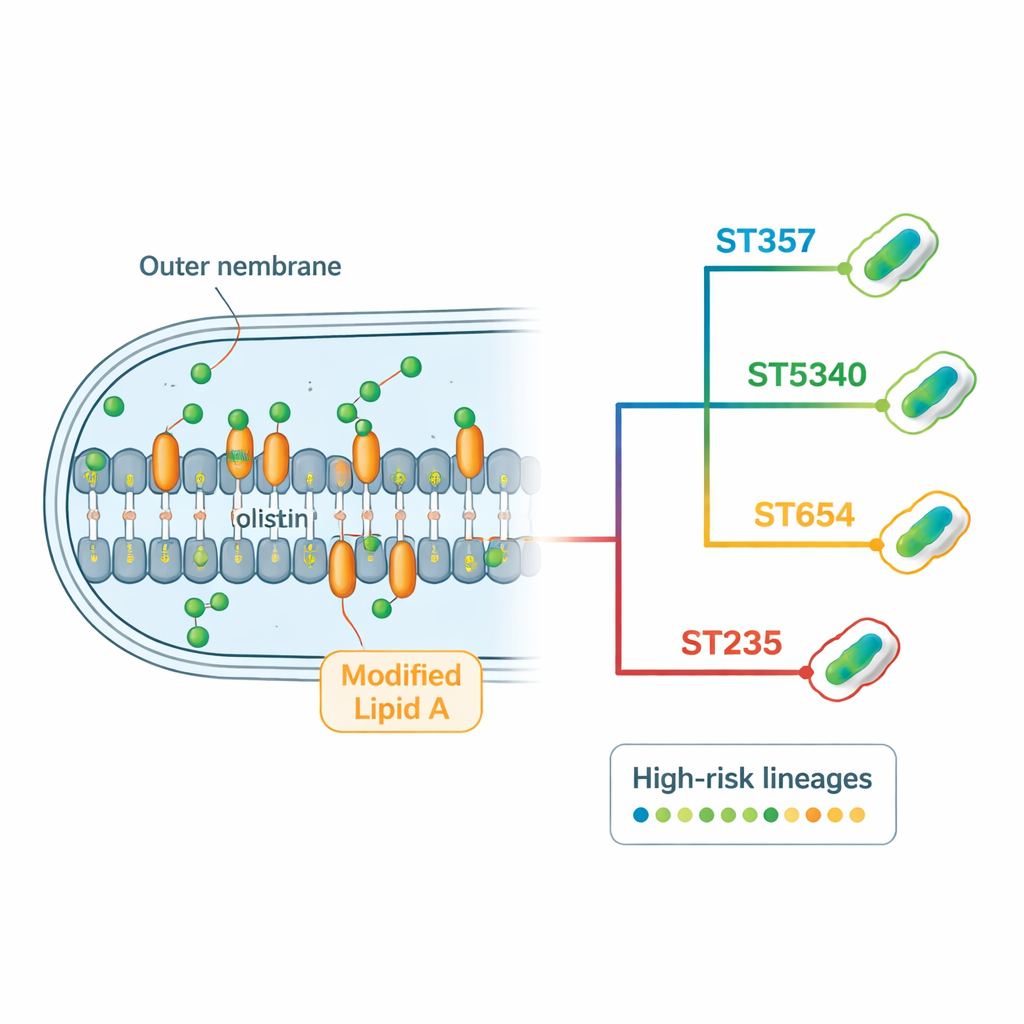
Jak te bakterie przechytrzają antybiotyki
Analiza genomowa ujawniła bogaty „rezystom” — pełen zestaw genów i mutacji odpowiadających za oporność, który niesie każdy szczep. Wiele izolatów kodowało różne rodzaje beta‑laktamaz, enzymów rozkładających powszechne antybiotyki, takie jak penicyliny, cefalosporyny i karbapenemy. Gen karbapenemazy blaNDM‑1, powiązany z opornością na niektóre z najsilniejszych leków szpitalnych, występował niemal we wszystkich szczepach, czasem w wielu kopiach. Bakterie nosiły też geny modyfikujące chemicznie aminoglikozydy oraz silne pompy wyrzutowe działające jak molekularne pompy wyrzucające leki z komórki. W przypadku kolistyny zespół nie znalazł ruchomych genów oporności, lecz zidentyfikował powtarzające się zmiany w genach chromosomalnych związanych z zewnętrzną błoną komórkową i jej regulacją. Pewne mutacje w białkach regulatorowych i enzymach budujących lipid A były silnie powiązane z opornością na kolistynę, zwłaszcza w dominujących liniach ST357 i ST5340.
Co to oznacza dla pacjentów i szpitali
Łącząc krajowy nadzór z nowoczesnym sekwencjonowaniem genomowym, badanie pokazuje, że szpitale w Tajlandii stoją w obliczu rosnącego zagrożenia ze strony nowo rozpoznanego klonu wysokiego ryzyka ST5340 obok ugruntowanych globalnych szczepów problemowych. Te bakterie są nie tylko oporne na kolistynę, ale także na wiele innych kluczowych leków, znacznie zawężając możliwości leczenia w przypadku ciężkich zakażeń. Dla czytelników niezwiązanych z medycyną przekaz jest jasny: oporność na antybiotyki to nie abstrakcyjne zagrożenie przyszłości, lecz realna sytuacja obecna dziś, która może bezpośrednio wpływać na wyniki operacji, leczenia na intensywnej terapii i terapii onkologicznej. Autorzy argumentują, że konieczne są kontynuacja nadzoru genomowego, zaostrzenie kontroli zakażeń i ostrożne stosowanie antybiotyków, aby zapobiec dalszemu rozprzestrzenianiu się tych wysoce opornych linii i utrudnieniu ich opanowania.
Cytowanie: Wankaew, N., Arigul, T., Kruasuwan, W. et al. Comparative genomics of colistin-nonsusceptible multidrug-resistant Pseudomonas aeruginosa reveals emerging lineages in Thailand. Sci Rep 16, 5968 (2026). https://doi.org/10.1038/s41598-026-35520-7
Słowa kluczowe: Pseudomonas aeruginosa, oporność na antybiotyki, kolistyna, nadzór genomowy, zakażenia szpitalne