Clear Sky Science · pl
Rozpowszechnienie lekoopornej gruźlicy i czynniki z nią związane wśród pacjentów z gruźlicą w ośrodku zdrowia Wolkite w środkowej Etiopii
Dlaczego oporność na leki w gruźlicy ma znaczenie
Gruźlica, czyli TB, to od dawna znana choroba płuc, która wciąż zabija ponad milion osób rocznie. Zwykle da się ją wyleczyć antybiotykami, ale gdy zarazek uczy się przeciwstawiać tym lekom, leczenie staje się dłuższe, droższe i znacznie mniej przewidywalne. To badanie z Ośrodka Zdrowia Wolkite w środkowej Etiopii dokładnie analizuje, jak powszechna jest gruźlica lekooporna na obszarze wiejskim i kto jest najbardziej narażony, dostarczając wskazówek, które mogą pomóc chronić zarówno lokalne społeczności, jak i świat poza nimi.
Bliższe spojrzenie na jedną etiopską przychodnię
Ośrodek Zdrowia Wolkite obsługuje w przeważającej mierze populację wiejską, około 160 kilometrów od stolicy Etiopii, Addis Abeby. Badacze przejrzeli trzy lata dokumentacji pacjentów, od początku 2021 do końca 2023 roku, koncentrując się na osobach, u których rozpoznanie gruźlicy potwierdzono szybkim testem DNA Xpert MTB/RIF. Test ten nie tylko wykrywa bakterie gruźlicy, lecz także wskazuje, czy zarazek jest oporny na rifampicynę — jeden z najważniejszych leków pierwszego rzutu w leczeniu TB. Analizując wiek, płeć, miejsce zamieszkania, status HIV, typ gruźlicy i historię wcześniejszych zachorowań, zespół starał się ustalić, którzy pacjenci są najbardziej narażeni na nosicielstwo szczepów lekoopornych.
Jak powszechna była gruźlica lekooporna?
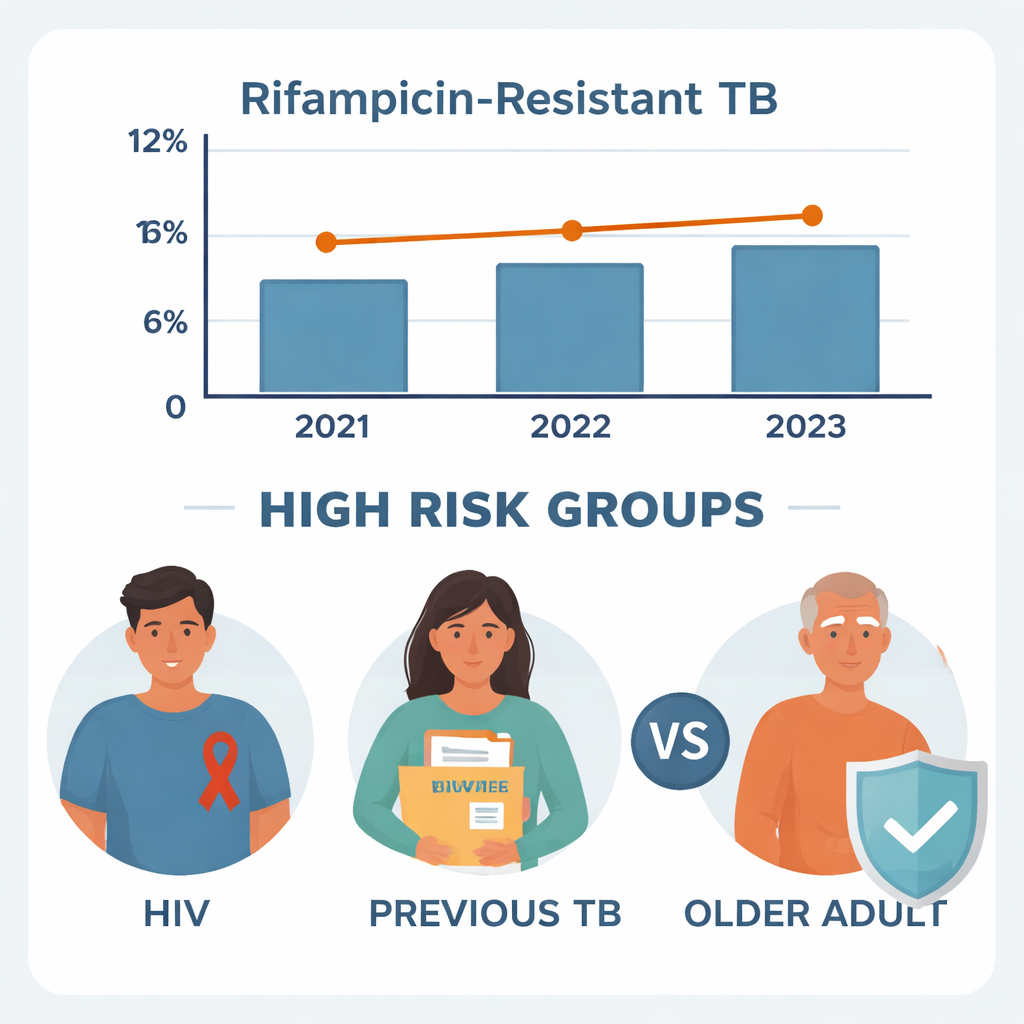
Spośród 1 600 osób badanych pod kątem podejrzenia gruźlicy u 470 stwierdzono chorobę, a 452 miały kompletne dane pozwalające na szczegółową analizę. Spośród tych 452 pacjentów z TB u 47 — czyli około jedna na dziesięć osób — wykryto gruźlicę oporną na rifampicynę. Poziom tej oporności jest zbliżony do doniesień z innych części Etiopii, co sugeruje, że problem nie ogranicza się jedynie do dużych miast. Gdy badacze przeanalizowali każdy rok oddzielnie, wskaźniki oporności pozostały stosunkowo stabilne: około 10,2% w 2021 r., 8,7% w 2022 r. i 12,2% w 2023 r. Test statystyczny wykazał, że te niewielkie wahania prawdopodobnie wynikają z przypadku, a nie z prawdziwego trendu wzrostowego lub spadkowego.
Przebyte choroby i HIV znacząco zwiększają ryzyko
Najsilniejszym sygnałem ostrzegawczym dotyczącym gruźlicy lekoopornej była wcześniejsza epizoda choroby. Około 28% pacjentów było wcześniej leczonych z powodu gruźlicy. Wśród nich niemal jedna czwarta (24,4%) miała obecnie gruźlicę oporną na rifampicynę, podczas gdy wśród osób z pierwszym epizodem TB odsetek ten wynosił tylko 4,9%. Po uwzględnieniu innych czynników osoby z historią gruźlicy miały około pięciokrotnie większe prawdopodobieństwo nosicielstwa szczepów opornych. Wzorzec ten potwierdza powszechne zastrzeżenie: gdy leczenie w przeszłości było niekompletne, przerwane lub źle nadzorowane, przetrwałe bakterie mogły ewoluować w kierunku oporności na standardowe leki, utrudniając skuteczne leczenie kolejnych zakażeń.
Podwójne obciążenie: TB i HIV
Infekcja HIV również okazała się być silnym czynnikiem ryzyka oporności. Około co czwarty pacjent z TB w Wolkite żył z HIV. W tej grupie ponad jedna na pięć osób miała gruźlicę oporną na rifampicynę, w porównaniu do mniej niż jednej na czternaście wśród pacjentów bez HIV. W końcowej analizie pacjenci HIV‑pozytywni mieli w przybliżeniu sześciokrotnie do siedmiokrotnie większe prawdopodobieństwo wystąpienia gruźlicy lekoopornej. Lekarze wskazują kilka możliwych przyczyn: HIV osłabia układ odpornościowy, może zaburzać wchłanianie leków przeciwgruźliczych i często wymaga skomplikowanych kombinacji leków, które trudno tolerować lub dokończyć. To wszystko sprzyja pojawianiu się i szerzeniu szczepów opornych.
Różnice wiekowe i ich możliwe znaczenie
Wiek również odgrywał rolę, choć w zaskakujący sposób. Największą grupę pacjentów stanowili młodzi dorośli w wieku 18–34 lat, a mimo to grupa ta miała najniższy odsetek przypadków opornych na rifampicynę. W porównaniu z pacjentami powyżej 65. roku życia młodzi dorośli mieli szacunkowo około 95% niższe ryzyko gruźlicy lekoopornej. Osoby w średnim wieku zajmowały pozycję pośrednią. Starsi pacjenci mogą mieć słabszą odporność, więcej współistniejących chorób oraz większe prawdopodobieństwo wcześniejszego leczenia gruźlicy, co wszystko może przyczyniać się do oporności. Wyniki te sugerują, że starsi pacjenci mogą wymagać dodatkowej uwagi, w tym starannego monitorowania i wsparcia w dokończeniu pełnego cyklu leczenia.
Co to oznacza dla pacjentów i społeczności
Ogólnie badanie wykazuje, że gruźlica lekooporna jest już wyraźnie obecna w tym wiejskim ośrodku etiopskim i nie wykazuje tendencji do spadku. Największe ryzyko nosicielstwa szczepów, które nie reagują na standardowe leczenie, dotyczy osób z przebyłą gruźlicą, osób żyjących z HIV oraz starszych dorosłych. Dla pacjentów oznacza to, że przestrzeganie pełnego schematu leczenia TB za pierwszym razem jest kluczowe. Dla systemów opieki zdrowotnej wnioski wskazują na potrzebę silniejszego monitoringu, lepszej integracji usług HIV i TB oraz specjalnego wsparcia dla grup wysokiego ryzyka. Skierowanie zasobów tam, gdzie są najbardziej potrzebne, może pomóc społecznościom takim jak Wolkite spowolnić rozprzestrzenianie się gruźlicy lekoopornej i zachować skuteczność ratujących życie leków dla przyszłych pokoleń.
Cytowanie: Simieneh, A., Dereje, R., Misganaw, T. et al. Prevalence of drug resistant tuberculosis and its associated factors among tuberculosis patients at wolkite health center in central Ethiopia. Sci Rep 16, 4888 (2026). https://doi.org/10.1038/s41598-026-34986-9
Słowa kluczowe: gruźlica, gruźlica lekooporna, Etiopia, wspoinfekcja HIV, zdrowie publiczne