Clear Sky Science · pl
Identyfikacja i ocena antygenów związanych z pyroptoza guza w celu zaprojektowania kandydata na szczepionkę przeciw rakowi płuca
Dlaczego te badania mają znaczenie dla osób z rakiem płuca
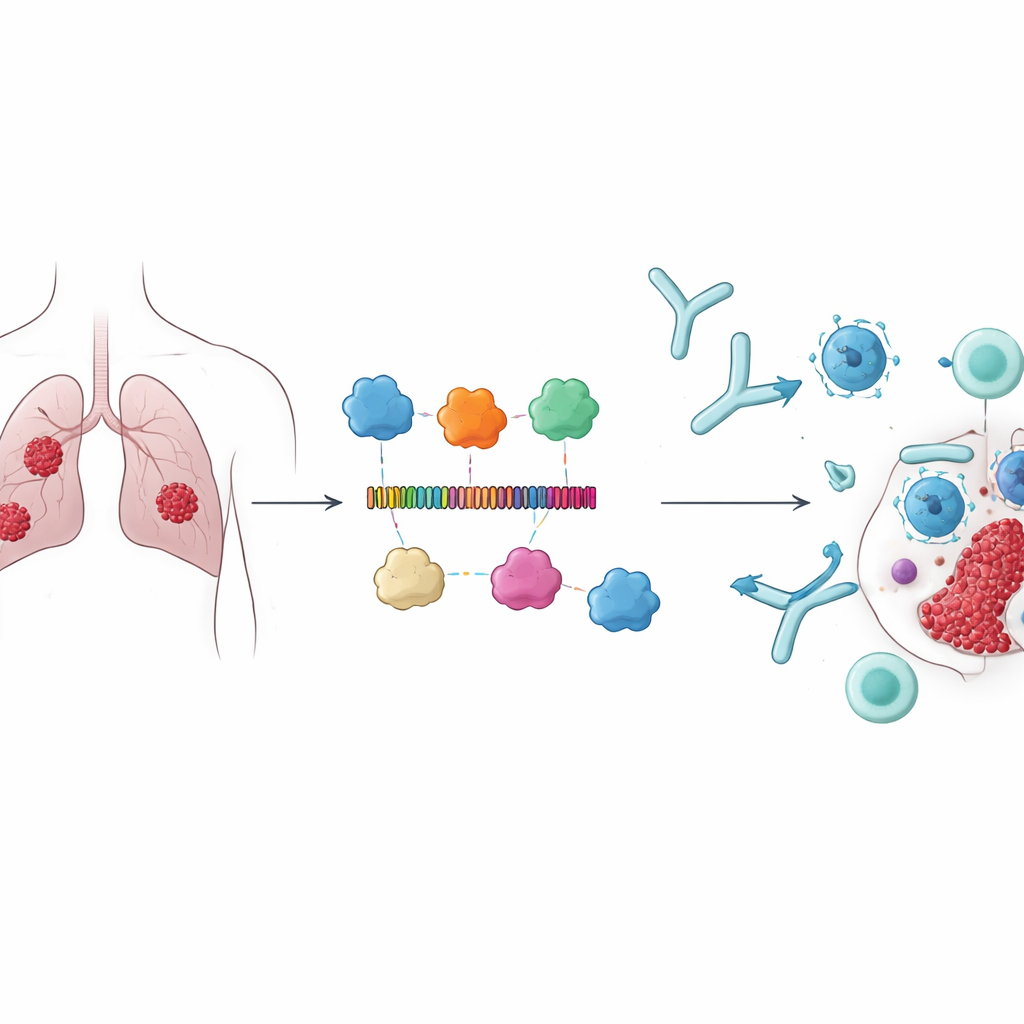
Rak płuca pozostaje najgroźniejszym nowotworem na świecie, a dostępne terapie — operacja, chemioterapia, radioterapia i immunoterapia — wciąż pozostawiają wielu pacjentów bez długoterminowych opcji. W tym badaniu zbadano zupełnie inną koncepcję: szczepionkę terapeutyczną zaprojektowaną nie po to, by zapobiegać zakażeniom, lecz aby wytrenować układ odpornościowy do lepszego rozpoznawania i atakowania guzów płuca. Wykorzystując zaawansowane modelowanie komputerowe, autorzy zbudowali i przetestowali całkowicie in silico białkową szczepionkę ukierunkowaną na cząsteczki związane z zapalną formą śmierci komórkowej zwaną pyroptozą, otwierając nową drogę do bardziej precyzyjnego i trwałego leczenia raka płuca.
Przekształcenie przełącznika śmierci komórki w cel przeciwnowotworowy
Zamiast koncentrować się na klasycznych markerach nowotworowych, badacze wybrali cztery białka — CARD8, NAIP, NLRP1 i NLRP3 — które uczestniczą w pyroptozie, gwałtownej odmianie programowanej śmierci komórki mogącej zaalarmować układ odpornościowy. Białka te są zaangażowane w regulację odporności i wiązano je z lepszym przeżyciem w gruczolakoraku płuca, co czyni je atrakcyjnymi celami. Zespół założył, że jeśli układ odpornościowy można precyzyjnie wytrenować do rozpoznawania krótkich fragmentów tych białek na komórkach nowotworowych, może to nie tylko bezpośrednio pomagać w niszczeniu komórek nowotworowych, lecz także wzmocnić szersze odpowiedzi immunologiczne przeciw guzowi.
Budowanie spersonalizowanego adiamentu do szczepionki kawałek po kawałku
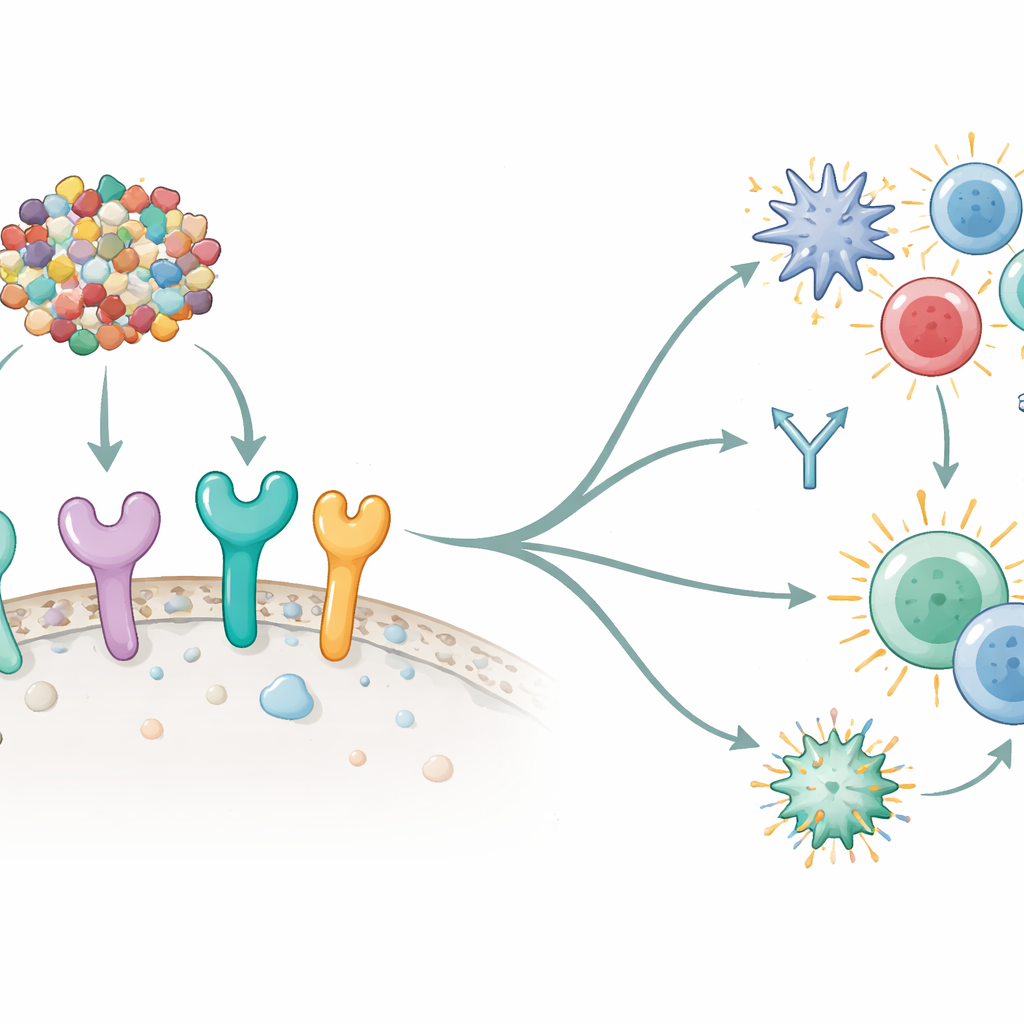
Wykorzystując narzędzia immunoinformatyczne, autorzy przeskanowali cztery białka, aby zidentyfikować krótkie sekwencje, czyli epitopy, przewidywane jako rozpoznawalne zarówno przez limfocyty T, jak i B. Z setek kandydatów wybrali 15 epitopeów, które dobrze rokują jako rozpoznawalne przez komórki odpornościowe, a jednocześnie zostały przewidziane jako nietoksyczne i niealergizujące. Te fragmenty połączono następnie w jedną długą cząsteczkę białkową, łącząc je starannie dobranymi „przerwami” molekularnymi, aby każdy epitop pozostał dostępny. Aby wzmocnić odpowiedź immunologiczną, dodano trzy znane komponenty stymulujące odporność pochodzące z białek bakteryjnych jako adiuwanty. Powstały konstrukt, liczący 678 jednostek budulcowych (aminokwasów), został przewidziany jako stabilny, rozpuszczalny i silnie antygenowy — cechy istotne dla szczepionki w zastosowaniach rzeczywistych.
Testowanie kształtu i wytrzymałości projektu na komputerze
Ponieważ skuteczność szczepionki w dużym stopniu zależy od jej trójwymiarowego kształtu, zespół zbudował modele 3D nowego białka przy użyciu kilku nowoczesnych programów do przewidywania struktury. Wielokrotnie doskonalili te modele i sprawdzali ich jakość za pomocą standardowych wskaźników strukturalnych, wybierając ostateczną wersję spełniającą surowe kryteria realistycznej geometrii i stabilności białka. Zmapowali również powierzchniowe regiony najłatwiejsze do uchwycenia przez przeciwciała i zaprojektowali wewnętrzne „mostki” zwane mostkami disiarczkowymi, przewidywane jako dodatkowo usztywniające i stabilizujące białko. Aby naśladować zachowanie szczepionki w wodnym środowisku organizmu, przeprowadzili szczegółowe symulacje dynamiki molekularnej trwające 100 miliardowych części sekundy w dziesięciu niezależnych przebiegach. W trakcie tych symulacji model białkowy pozostał zwarty i strukturalnie stabilny, co sugeruje, że w rzeczywistych warunkach utrzyma swój zamierzony kształt.
Symulacja reakcji układu odpornościowego
Następnie badacze sprawdzili, czy ich szczepionka mogłaby w zasadzie „komunikować się” z kluczowymi czujnikami alarmowymi układu odpornościowego — receptorami Toll-podobnymi (TLR) znajdującymi się na lub wewnątrz komórek odpornościowych. Eksperymenty dokowania komputerowego wykazały silne, stabilne interakcje między szczepionką a sześcioma różnymi ludzkimi TLR, szczególnie TLR5 i TLR8, które są znane z inicjowania silnych kaskad immunologicznych. Następnie zasymulowali cały schemat szczepień przy użyciu oprogramowania do modelowania układu odpornościowego. W tych wirtualnych eksperymentach trzy dawki szczepionki doprowadziły do szybkiego oczyszczenia symulowanego antygenu, gwałtownych fal przeciwciał (szczególnie IgM i IgG1) oraz wzrostu długowiecznych pamięciowych komórek B i pomocniczych T. Ważne cząsteczki sygnalizacyjne, takie jak interferon gamma i interleukiny, również gwałtownie wzrosły, wskazując na aktywację zarówno wrodzonych, jak i adaptacyjnych ram odporności — dokładnie tak zrównoważoną odpowiedź, jakiej oczekuje się w ochronie przeciwnowotworowej.
Przygotowania do produkcji w rzeczywistych warunkach
Aby przejść od pomysłu do testów laboratoryjnych, zespół sprawdził, czy szczepionkę można wydajnie wytwarzać w powszechnie używanym bakteryjnym organizmie roboczym, Escherichia coli. Poprzez dostosowanie kodu genetycznego szczepionki bez zmiany samego białka, osiągnęli optymalny wzorzec dla produkcji białka w bakterii oraz zrównoważony skład chemiczny DNA. Następnie przeprowadzili wirtualny etap klonowania, wstawiając zoptymalizowany gen do standardowego plazmidu laboratoryjnego używanego do ekspresji białek. Te kroki sugerują, że jeśli przenieść projekt do laboratorium, szczepionkę można prawdopodobnie wytwarzać na skalę umożliwiającą badania eksperymentalne.
Co to może oznaczać dla przyszłej opieki onkologicznej
W prostych słowach, praca ta dostarcza gruntownie przetestowanego komputerowo planu szczepionki przeciw rakowi płuca ukierunkowanej na białka związane z wyjątkowo zapalną formą śmierci komórek nowotworowych. Konstrukcja wydaje się bezpieczna, stabilna i zdolna do silnego zaangażowania obrony immunologicznej w symulacjach, z szerokim przewidywanym pokryciem w populacjach ludzkich. Choć pozostaje prototypem cyfrowym i nadal wymaga walidacji w komórkach, modelach zwierzęcych i ostatecznie u ludzi, badanie ilustruje, jak nowoczesne narzędzia obliczeniowe mogą skondensować lata prób i błędów w jedną zintegrowaną koncepcję. Jeśli przyszłe eksperymenty potwierdzą te przewidywania, taka szczepionka mogłaby w przyszłości uzupełniać istniejące terapie, pomagając układowi odpornościowemu pacjentów lepiej rozpoznawać i atakować guzy płuca.
Cytowanie: Nguyen, T.L., Kim, H. Identification and evaluation of tumor pyroptosis-associated antigens for design a vaccine candidate against lung cancer. Sci Rep 16, 9559 (2026). https://doi.org/10.1038/s41598-024-84792-4
Słowa kluczowe: szczepionka przeciw rakowi płuca, pyroptoza, immunoterapia wielo-epitopowa, obliczeniowe projektowanie szczepionek, odpowiedź immunologiczna na guz