Clear Sky Science · pl
Zestaw danych 2024 Brain Tumor Segmentation Challenge Meningioma Radiotherapy (BraTS-MEN-RT)
Dlaczego mapowanie guzów mózgu ma znaczenie
Gdy ktoś jest leczony z powodu guza mózgu, lekarze muszą celować promieniowaniem precyzyjnie: wystarczająco, by zniszczyć komórki nowotworowe, ale nie na tyle, by uszkodzić zdrową tkankę mózgową. W przypadku powszechnego typu guza mózgu, zwanego meningiomą, etap celowania polega na ręcznym wyznaczeniu obrysu guza na trójwymiarowych skanach MRI przez ekspertów. Ta praca jest powolna, żmudna i może się różnić między specjalistami. Artykuł opisuje duży, międzynarodowy zestaw danych, który rejestruje, jak eksperci wyznaczają obrysy meningiom w radioterapii, tworząc podstawę dla programów komputerowych, które mogą wykonać tę pracę szybciej i bardziej spójnie.
Powszechny guz mózgu o złożonym leczeniu
Meningiomy rozwijają się z otoczek mózgu i są najczęstszymi pierwotnymi guzami mózgu u dorosłych. Wiele z nich rośnie powoli i nie jest złośliwych, lecz inne mogą nawracać po operacji lub zachowywać się agresywnie, co sprawia, że radioterapia jest ważną częścią leczenia. Przed podaniem promieniowania klinicyści muszą zdefiniować „objętość celu” na MRI: pełne rozmiary guza i, w przypadkach pooperacyjnych, jamę pooperacyjną, gdzie mogą pozostać komórki nowotworowe. To jest bardziej skomplikowane, niż brzmi. Blizny, zmiany po zabiegu, implanty metalowe i specjalne ramy na głowę używane do precyzyjnego napromieniania mogą zniekształcać obrazy i utrudniać rozróżnienie granicy guza, nawet dla doświadczonych ekspertów.
Budowanie wspólnej biblioteki obrazów
Aby usprawnić ten kluczowy etap, badacze z siedmiu dużych ośrodków w Stanach Zjednoczonych i Wielkiej Brytanii połączyli siły, tworząc zestaw danych BraTS-MEN-RT. Zawiera on 750 badań MRI wykorzystanych w rzeczywistych planach radioterapii dla pacjentów z meningiomami, z czego 570 skanów i 500 ekspertowo narysowanych objętości celu jest publicznie dostępnych. Skanom towarzyszą kontrastowo wzmocnione trójwymiarowe obrazy MRI, które wiernie odpowiadają temu, czego lekarze używają w pracowni planowania: zachowano oryginalną rozdzielczość i orientację oraz obejmuje ona całą głowę, nie tylko mózg. Przypadki obejmują szeroki przedział wiekowy, zarówno mężczyzn, jak i kobiety, guzy nienaruszone i stany pooperacyjne oraz różne typy leczenia radiacyjnego. Ta różnorodność jest kluczowa do trenowania modeli komputerowych, które muszą działać niezawodnie w różnych szpitalach i na różnych aparatach.
Ochrona prywatności przy zachowaniu istotnych danych
Ponieważ każde badanie MRI rejestruje również twarz osoby, zespół zadbał szczególnie o ochronę tożsamości pacjentów. Zastosowano zautomatyzowaną metodę usuwania cech twarzy z obrazów, przy zachowaniu czaszki, mózgu i guzów nienaruszonych. Każdy zdezidentyfikowany skan został następnie sprawdzony warstwa po warstwie przez neuroradiologa i onkologa radioterapeutycznego, aby upewnić się, że żadne tkanki guza nie zostały przypadkowo usunięte, zwłaszcza w przypadku guzów blisko podstawy czaszki. Jeśli guz sięgał zbyt głęboko w usunięty obszar i nie dało się go bezpiecznie przywrócić, dany przypadek eliminowano. To wyważenie między prywatnością a użytecznością medyczną jest kluczowe dla bezpiecznego udostępniania dużych zbiorów obrazów.
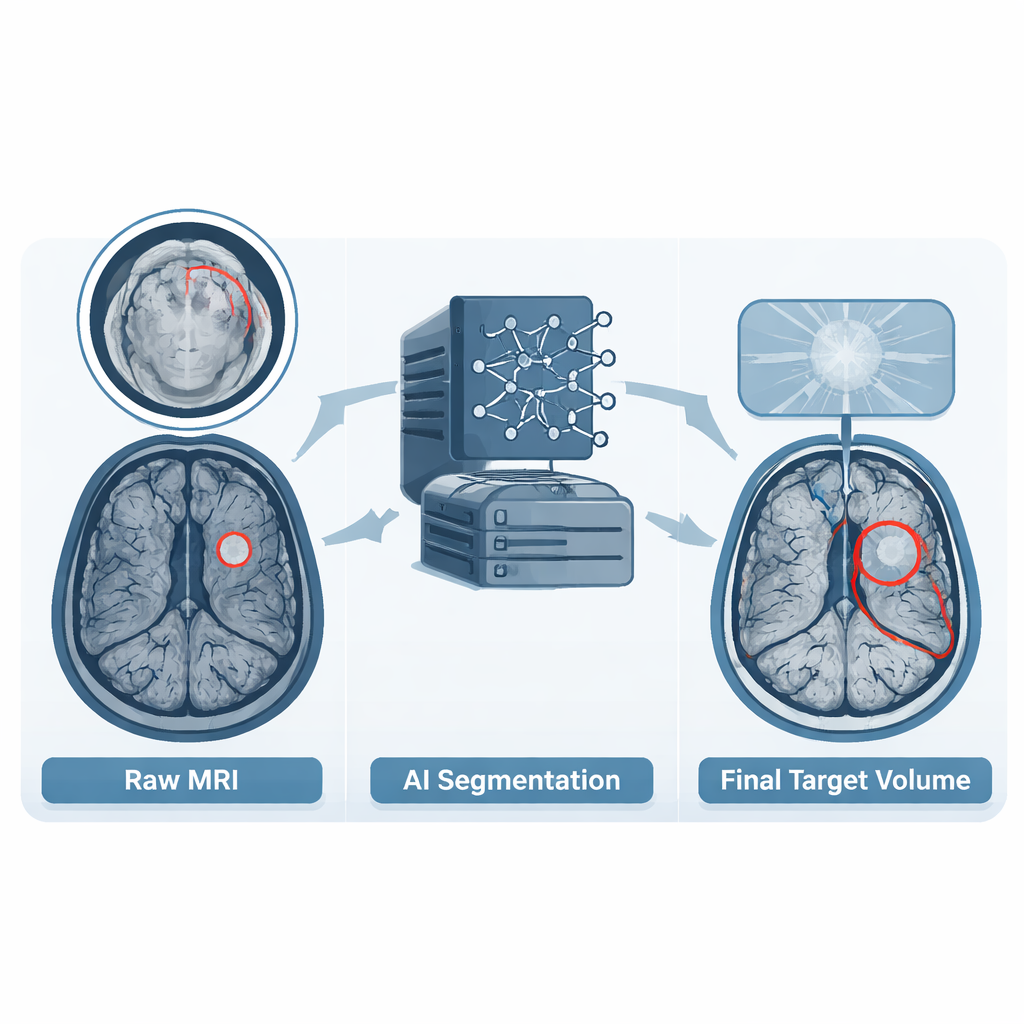
Przekształcanie oceny ekspertów w materiał treningowy
Obok obrazów zestaw danych zawiera szczegółowe obrysy obszarów guza, znane jako objętości masy guza (gross tumor volumes). Gdy szpitale miały już narysowane te objętości w rutynowym planowaniu, użyto tych obrysów jako punktu wyjścia. W innych przypadkach, lub gdy obrysy nie odpowiadały uzgodnionym wytycznym, zespół zastosował nowoczesny model głębokiego uczenia do wygenerowania wstępnego przypuszczenia. Rezydent radioterapii następnie przejrzał każdy przypadek warstwa po warstwie, korygując granice, aby odpowiadały aktualnym standardom leczenia i dodając ewentualne dodatkowe ogniska nowotworowe, które zostały pominięte. Na koniec każdy obrys sprawdził certyfikowany neuroradiolog i w razie potrzeby zażądał dalszych poprawek. Ten wieloetapowy proces przekształcił zróżnicowaną praktykę kliniczną w jednolity, spójny zbiór odniesienia, na którym mogą uczyć się systemy komputerowe.
Jak to poprawia opiekę nad pacjentami
Udostępniając ten starannie opracowany zestaw danych społeczności badawczej, autorzy dostarczają brakujący składnik potrzebny do budowy i testowania algorytmów, które automatycznie odwzorowują cele meningiom na skanach planowania radioterapii. Jeśli takie narzędzia okażą się dokładne, mogą oszczędzić czas klinicystom, zmniejszyć różnice między ekspertami i placówkami oraz pomóc zapewnić, że więcej pacjentów otrzyma precyzyjnie ukierunkowane napromienianie. Mówiąc prościej, praca ta przekształca tysiące godzin wysiłku specjalistów w zasób wielokrotnego użytku, który może uczynić leczenie guzów mózgu bezpieczniejszym, bardziej spójnym i bardziej dostępnym.
Cytowanie: LaBella, D., Schumacher, K., Mix, M. et al. The 2024 Brain Tumor Segmentation Challenge Meningioma Radiotherapy (BraTS-MEN-RT) dataset. Sci Data 13, 306 (2026). https://doi.org/10.1038/s41597-026-06649-x
Słowa kluczowe: meningioma, radioterapia, MRI, segmentacja guza, zestaw danych obrazowania medycznego