Clear Sky Science · pl
Humoralne odpowiedzi IgG1 przeciwko antygenom nowotworowym warunkują wyniki kliniczne po zahamowaniu punktów kontrolnych odporności
Dlaczego to ma znaczenie dla pacjentów onkologicznych
Immunoterapia zrewolucjonizowała leczenie nowotworów, pomagając własnym mechanizmom obronnym organizmu atakować guzy, jednak tylko część pacjentów odnosi korzyści. Większość uwagi skupiała się na jednej grupie wojowników odporności — limfocytach T — ale to badanie pokazuje, że inna grupa, komórki B produkujące przeciwciała, może przesądzić o powodzeniu terapii. Odkrywając, że określony typ odpowiedzi przeciwciałowej, zwany IgG1, koreluje z lepszymi wynikami, praca ta wskazuje nowe drogi przewidywania, kto skorzysta z immunoterapii, oraz sposoby zwiększenia skuteczności tych leczeń u większej liczby pacjentów.
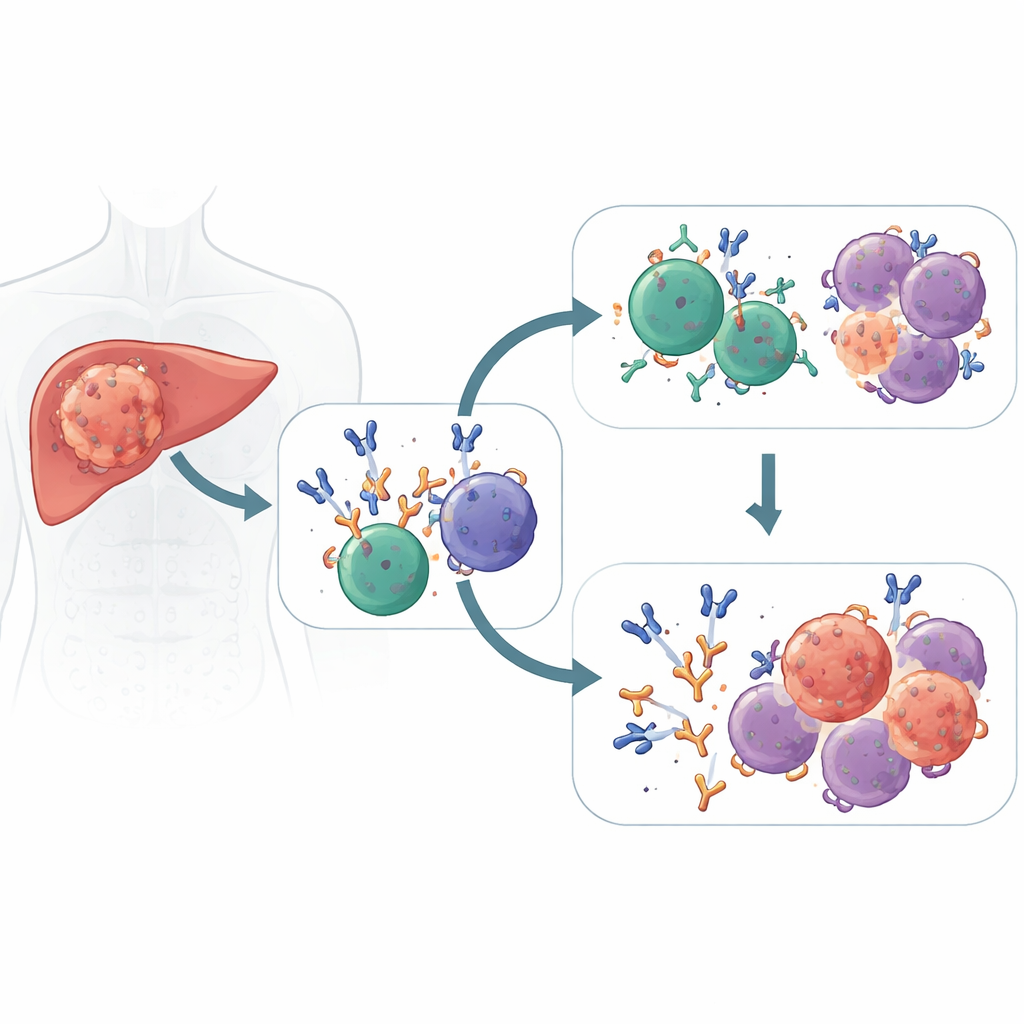
Dwie linie obrony działające wspólnie
Nowoczesne leki znane jako inhibitory punktów kontrolnych uwalniają „hamulce” limfocytów T, aby mogły rozpoznawać i zabijać komórki nowotworowe. Badacze przeanalizowali osoby z rakiem wątroby otrzymujące te leki przed operacją i odkryli, że dobrzy respondenci nie polegali wyłącznie na limfocytach T. Ich guzy były także wypełnione komórkami plazmatycznymi — dojrzałymi komórkami B działającymi jak miniaturowe fabryki przeciwciał — produkującymi dominującą falę przeciwciał IgG1 skierowanych przeciw celom nowotworowym. Natomiast u pacjentów, których guzy nie zmniejszyły się, obserwowano więcej nieaktywnych lub dysfunkcyjnych komórek B i mniej tych wyspecjalizowanych komórek plazmatycznych w obrębie nowotworów.
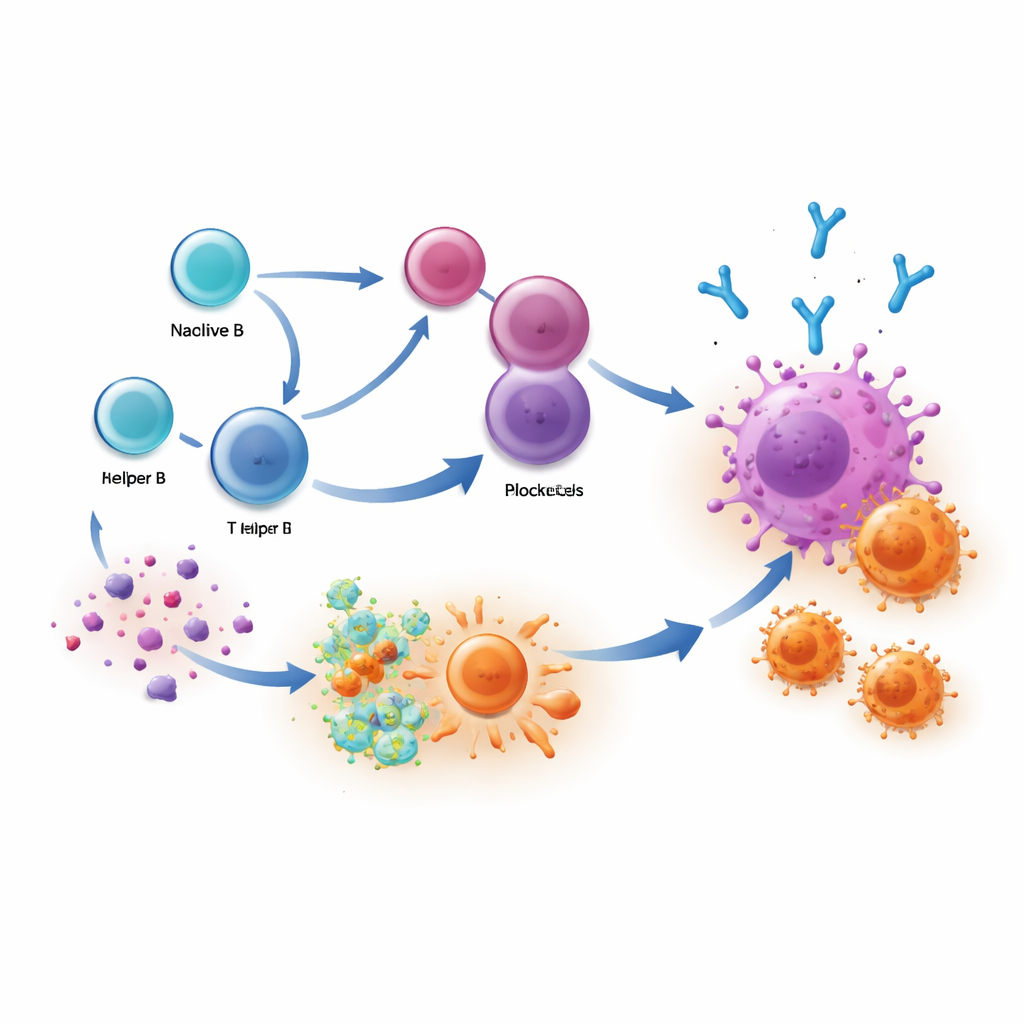
Śledzenie szlaku przeciwciał w organizmie
Aby zrozumieć, skąd pochodzą te pomocne komórki plazmatyczne, zespół połączył sekwencjonowanie pojedynczych komórek z dokładnym śledzeniem unikatowych „kodów kreskowych” przeciwciał, które nosi każda komórka B. Odkryli, że u pacjentów odnoszących korzyści występowały rodziny blisko spokrewnionych komórek produkujących IgG1, które rozszerzały się zarówno w guzie, jak i w pobliskich węzłach chłonnych — centrach dowodzenia układu odpornościowego. Te same klonalne sygnatury pojawiały się przed leczeniem, a następnie rosły po terapii, co wskazuje, że blokada punktów kontrolnych wzmacnia istniejące już, świadome guza klony komórek B, zamiast tworzyć całkowicie nowe. Sugeruje to skoordynowaną cyrkulację wyszkolonych producentów przeciwciał między węzłami chłonnymi a miejscami nowotworu.
Jak przeciwciała przekształcają mikrośrodowisko guza
Obrazowanie mikroskopowe i przestrzenne mapowanie ekspresji genów wykazały, że u responderów komórki plazmatyczne nie osiadały na obrzeżach guza — penetrowały głęboko w tkankę nowotworową obok zabójczych limfocytów T i wspierających makrofagów. Te obszary były bogate w sygnały promujące aktywację komórek B i produkcję przeciwciał, tworząc immunologiczne „sąsiedztwa” zoptymalizowane do ataku. Natomiast u niereagujących obserwowano nagromadzenie komórek B o charakterze pamięciowym i regulatorowych komórek odpornościowych w włóknistych kieszonkach zrębu, które tłumiły efektywne odpowiedzi. W kilku niezależnych grupach pacjentów i przy różnych kombinacjach immunoterapii, przewaga komórek plazmatycznych produkujących IgG1 konsekwentnie wiązała się z lepszą kontrolą guza i wolniejszym postępem choroby.
Przeciwciała rozpoznające nowotworowe flagi
Ponieważ komórki plazmatyczne wydzielają przeciwciała do krwiobiegu, badacze sprawdzili, czy te cząsteczki można wykryć w próbkach krwi. U wielu responderów znaleziono wysokie poziomy przeciwciał IgG1 skierowanych przeciw tzw. antygenom nowotwór/jądro — białkom takim jak NY-ESO-1, które zwykle są nieobecne w prawidłowych tkankach, ale pojawiają się ponownie w guzach. Pacjenci z tymi przeciwciałami częściej wykazywali też silną aktywność limfocytów T przeciw tym samym celom, co sugeruje, że przeciwciała pomagają prezentować fragmenty guza komórkowej gałęzi odporności. Duże zbiory danych dotyczące przeżywalności w czerniaku i raku płuca potwierdziły, że guzy z silnymi sygnaturami IgG1 mają tendencję do lepszej odpowiedzi na inhibitory punktów kontrolnych, podczas gdy nowotwory leczone głównie standardową chemioterapią nie wykazywały takiego związku.
Co to oznacza dla przyszłych terapii
Mówiąc najprościej, pacjenci radzą sobie najlepiej, gdy ich układ odpornościowy prowadzi dwubiegunowy atak: przeciwciała IgG1 z komórek plazmatycznych znakują komórki nowotworowe, a limfocyty T wkraczają, by je zniszczyć. Badanie pokazuje, że terapie blokujące punkty kontrolne mogą wzmocnić te odpowiedzi przeciwciałowe, zwłaszcza gdy przed leczeniem obecne są korzystne klony komórek B. Pomiar bogatych w IgG1 komórek plazmatycznych lub ich przeciwciał we krwi i próbkach guza mógłby pomóc lekarzom identyfikować prawdopodobnych responderów i monitorować skuteczność terapii. W dłuższej perspektywie szczepionki lub leki kierujące komórki B do wytwarzania większej liczby tych precyzyjnych, do guza trafiających przeciwciał IgG1 mogą zwiększyć korzyści z immunoterapii i przynieść trwałe odpowiedzi większej liczbie osób żyjących z nowotworem.
Cytowanie: Gonzalez-Kozlova, E., Sweeney, R., Figueiredo, I. et al. Humoral IgG1 responses to tumor antigens underpin clinical outcomes in immune checkpoint blockade. Nat Med 32, 978–991 (2026). https://doi.org/10.1038/s41591-025-04177-6
Słowa kluczowe: immunoterapia nowotworów, limfocyty B, przeciwciała IgG1, blokada punktów kontrolnych odporności, rak wątrobowokomórkowy