Clear Sky Science · pl
Linavonkibart i pembrolizumab w opornych na blokadę punktów kontrolnych zaawansowanych guzach litych: badanie fazy 1
Dlaczego oporne nowotwory mają znaczenie dla nas wszystkich
Leki immunoterapeutyczne, które „zdejmują hamulce” z układu odpornościowego, zmieniły sposób leczenia wielu nowotworów, jednak większość pacjentów albo nigdy nie odnosi korzyści, albo z czasem ich guzy znów zaczynają rosnąć. To badanie sprawdza nowe przeciwciało, linavonkibart, zaprojektowane, by wyłączyć potężną tarczę, jaką guzy wykorzystują, aby ukryć się przed atakiem immunologicznym, i łączy je z istniejącą immunoterapią, pembrolizumabem. Wyniki dają wczesne wskazanie, że nawet u pacjentów, których nowotwory przestały reagować na inhibitory punktów kontrolnych, możliwe może być przywrócenie kontroli immunologicznej przy jednoczesnym utrzymaniu kontroli nad działaniami niepożądanymi.
Ukryta tarcza wokół guzów
Wiele współczesnych leków immunoterapeutycznych działa przez blokowanie tzw. cząsteczek punktów kontrolnych, takich jak PD‑1, które normalnie hamują limfocyty T. Gdy te hamulce zostają zdjęte, komórki odpornościowe mogą skuteczniej atakować nowotwory. Jednak guzy często adaptują się, tworząc wokół siebie wrogie otoczenie, które uniemożliwia dostęp zabójczym limfocytom T albo osłabia je po dotarciu. Kluczowym architektem tej ochronnej bańki jest białko sygnałowe zwane TGFβ1, produkowane zarówno przez komórki nowotworowe, jak i pobliskie komórki wspierające. Wcześniejsze próby zablokowania całej rodziny TGFβ wykazywały obiecujące efekty, lecz napotkały poważne problemy z sercem i krwawieniami, ponieważ inne człony tej rodziny są istotne dla zdrowych tkanek. Linavonkibart został zaprojektowany tak, by rozwiązać ten dylemat, selektywnie neutralizując tylko utajoną, nieaktywną formę TGFβ1 zanim zostanie ona aktywowana, pozostawiając nietknięte blisko spokrewnione cząsteczki potrzebne organizmowi.
Zaplanowanie ostrożnego badania pierwszego kontaktu z człowiekiem
Badanie DRAGON było wieloośrodkowym badaniem fazy 1 przeprowadzonym w 22 szpitalach w Stanach Zjednoczonych i Korei Południowej. Zrekrutowano 112 dorosłych z zaawansowanymi guzami litymi, u których opcje leczenia były ograniczone. W pierwszej części badania linavonkibart podawano samodzielnie w stopniowo rosnących dawkach małym grupom pacjentów lub w połączeniu z ich poprzednim lekiem opartym na blokadzie PD‑1. Takie etapowe podejście zastosowano, aby określić bezpieczeństwo, farmakokinetykę i farmakodynamikę oraz wybrać dawkę do szerszego testowania. W drugiej części 78 pacjentów, których nowotwory wykazały oporność na co najmniej jeden cykl immunoterapii przeciw PD‑1, otrzymało stałą dawkę linavonkibart w połączeniu z pembrolizumabem. Ci pacjenci mieli trudne do leczenia nowotwory, w tym raka jasnokomórkowego nerki, czerniaka, raka głowy i szyi, raka pęcherza (urotelialnego) oraz raka płuca, a większość przeszła kilka wcześniejszych terapii.
Bezpieczeństwo na pierwszym miejscu: co się stało z pacjentami
Głównym celem tego wczesnego badania była ocena bezpieczeństwa i na tym polu linavonkibart wypadł zachęcająco. We wszystkich poziomach dawek nie określono dawki maksymalnie tolerowanej i nie stwierdzono działań niepożądanych ograniczających dawkę ani zgonów przypisywanych lekowi. Gdy linavonkibart był łączony z pembrolizumabem w dawce fazy 2, około trzy czwarte pacjentów doświadczyło jakiegoś działania niepożądanego związanego z leczeniem, co jest porównywalne z obserwowanym często przy samej immunoterapii. Wysypki i świąd były najczęstszymi dodatkowymi problemami, a niewielka liczba pacjentów rozwinęła poważniejsze zapalenia skóry lub płuc. Co ważne, nie zaobserwowano groźnej dla życia nadmiernej reakcji immunologicznej zwanej zespołem uwalniania cytokin, która może wystąpić przy niektórych terapii przeciwciałami, a ogólny profil bezpieczeństwa w dużej mierze przypominał ten związany wyłącznie z pembrolizumabem.
Wskazówki, że układ odpornościowy może zostać ponownie pobudzony
Chociaż nie było to duże, rozstrzygające badanie skuteczności, kilka sygnałów sugerowało, że wyłączenie TGFβ1 może pomóc wznowić odpowiedzi na blokadę PD‑1. W fazie rozszerzenia kombinacja linavonkibart–pembrolizumab zmniejszyła mierzalne guzy u znaczącej części pacjentów, którzy wcześniej przestali odnosić korzyści z leków przeciw PD‑1. Potwierdzone wskaźniki odpowiedzi wynosiły 20% w raku jasnokomórkowym nerki, 18,2% w czerniaku oraz nieco ponad 9% w nowotworach głowy i szyi oraz urotelialnych, przy czym u jednego pacjenta z rakiem nerki zaobserwowano całkowite ustąpienie widocznej choroby. Wiele z tych odpowiedzi utrzymywało się przez wiele miesięcy, a pacjenci, którzy odpowiedzieli, zwykle pozostawali na połączeniu leków znacznie dłużej niż na poprzedniej terapii przeciw PD‑1. Biopsje pobrane przed i po leczeniu dostarczyły biologicznego wyjaśnienia: guzy wykazywały większą infiltrację limfocytami CD8 „morderczymi”, wyższe poziomy aktywowanych komórek T, mniej supresyjnych komórek regulatorowych T i komórek mieloidalnych oraz ogólny przesunięcie w kierunku bardziej zapalnego, gotowego do ataku mikrośrodowiska.
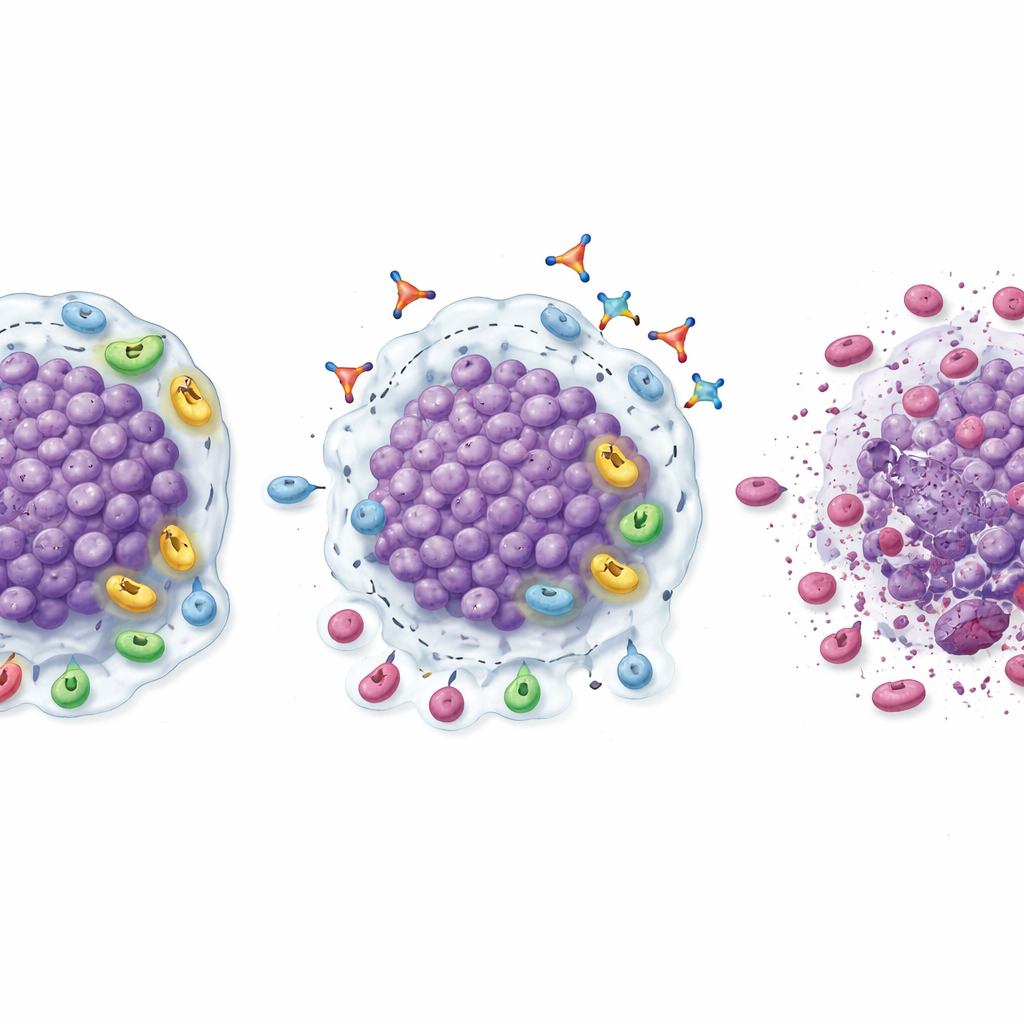
Wyszukiwanie, kto może skorzystać najbardziej
Naukowcy badali także, którzy pacjenci mogą być szczególnie podatni na odpowiedź. W raku jasnokomórkowym nerki guzy, które już na początku zawierały dużo komórek CD8 — ale były też bogate w komórki regulatorowe T i wykazywały wysoką ekspresję TGFβ1 — częściej ulegały zmniejszeniu po terapii skojarzonej. U tych pacjentów wskaźniki odpowiedzi i czas wolny od progresji były istotnie wyższe niż w szerszej grupie chorych z rakiem nerki. Ten wzór sugeruje „słodkie miejsce”: guzy, które mają wielu żołnierzy układu odpornościowego obecnych na miejscu, ale są powstrzymywane przez supresję napędzaną przez TGFβ1, mogą być idealnymi kandydatami do leczenia linavonkibartem plus blokadą PD‑1. Jeśli potwierdzą to większe badania, proste testy tkankowe na te markery mogłyby pomóc lekarzom wybrać pacjentów najbardziej skłonnych do korzyści.
Co oznacza ta praca na przyszłość
Dla osób z zaawansowanymi nowotworami, które już wykazały oporność na immunoterapię, perspektywa ponownego pobudzenia własnego układu odpornościowego bez dodawania ciężkiej toksyczności jest przekonująca. To pierwsze w badaniu klinicznym dowody na to, że selektywne wyłączenie tarczy TGFβ1 przy pomocy linavonkibartu można przeprowadzić bezpiecznie i że może przywrócić istotną kontrolę nad guzem w połączeniu z inhibitorem PD‑1, szczególnie w niektórych rakach nerek. Choć badanie było małe i nierandomizowane, jego zapis bezpieczeństwa, dane biologiczne i trwałe odpowiedzi razem tworzą silne uzasadnienie do większych badań fazy 2. Jeśli przyszłe badania potwierdzą te wyniki, podejście to mogłoby zwiększyć liczbę pacjentów, którzy mogą odnieść korzyść z immunoterapii, przekształcając niektóre obecnie oporne nowotwory w te ponownie podatne na obronę własnego organizmu.
Cytowanie: Yap, T.A., Sweis, R.F., Vaishampayan, U. et al. Linavonkibart and pembrolizumab in immune checkpoint blockade-resistant advanced solid tumors: a phase 1 trial. Nat Med 32, 992–1001 (2026). https://doi.org/10.1038/s41591-025-04157-w
Słowa kluczowe: immunoterapia nowotworów, hamowanie TGFβ1, oporność na inhibitory punktów kontrolnych, rak jasnokomórkowy nerki, mikrośrodowisko guza