Clear Sky Science · pl
Wrodzone funkcje przeciwwirusowe i immunologiczne związane z zanikiem rezerwuaru HIV po terapii przeciw PD-1
Dlaczego te badania są ważne
Nowoczesne leki przeciw HIV potrafią kontrolować wirusa przez dekady, ale nie likwidują go całkowicie. Niewielki „rezerwuar” zakażonych komórek pozostaje uśpiony w organizmie i może ponownie uruchomić infekcję po przerwaniu terapii. Badanie to analizuje, czy rodzaj immunoterapii przeciwnowotworowej, która „zdjmuje hamulce” z układu odpornościowego, może także pomóc zmniejszyć ukryty rezerwuar HIV i wskazuje biologiczne wskazówki, które mogą przewidzieć, kto skorzysta najbardziej.
Ukryty wirus i nowy sposób leczenia
Osoby żyjące z HIV dziś często przyjmują terapię antyretrowirusową (ART), która zmniejsza poziom wirusa we krwi do wartości poniżej wykrywalności. Mimo to wirus utrzymuje się w niewielkiej populacji komórek odpornościowych, głównie pamięciowych limfocytów CD4, gdzie pozostaje uśpiony i poza zasięgiem leków. Wiele z tych komórek wykazuje na powierzchni białko PD-1, część układu hamującego, który normalnie zapobiega nadmiernej reakcji immunologicznej. Leki przeciwnowotworowe blokujące PD-1 zrewolucjonizowały leczenie niektórych nowotworów przez „przywracanie” aktywności komórek odpornościowych. Ponieważ PD-1 występuje także na komórkach noszących HIV i na wypalonych komórkach walczących z wirusem, naukowcy zastanawiali się, czy te same leki mogą osłabić uścisk HIV.
Badanie u osób z HIV i rakiem
W tym badaniu 30 dorosłych żyjących z HIV i różnymi nowotworami otrzymywało przeciwciało blokujące PD-1 pembrolizumab co trzy tygodnie, w połączeniu z ich rutynową terapią ART. Leczenie było generalnie bezpieczne, a u niektórych uczestników zaobserwowano częściowe lub całkowite odpowiedzi nowotworowe. Naukowcy pobierali krew przed leczeniem, 24 godziny po pierwszej dawce, po tygodniu oraz na zakończenie terapii, które mogło nastąpić po wielu miesiącach. Mierzono DNA HIV wewnątrz komórek odpornościowych jako znacznik latentnego rezerwuaru, RNA HIV jako oznakę aktywności wirusa oraz bogaty zestaw sygnałów immunologicznych przy użyciu sekwencjonowania RNA, pomiarów białek i analiz pojedynczych komórek. 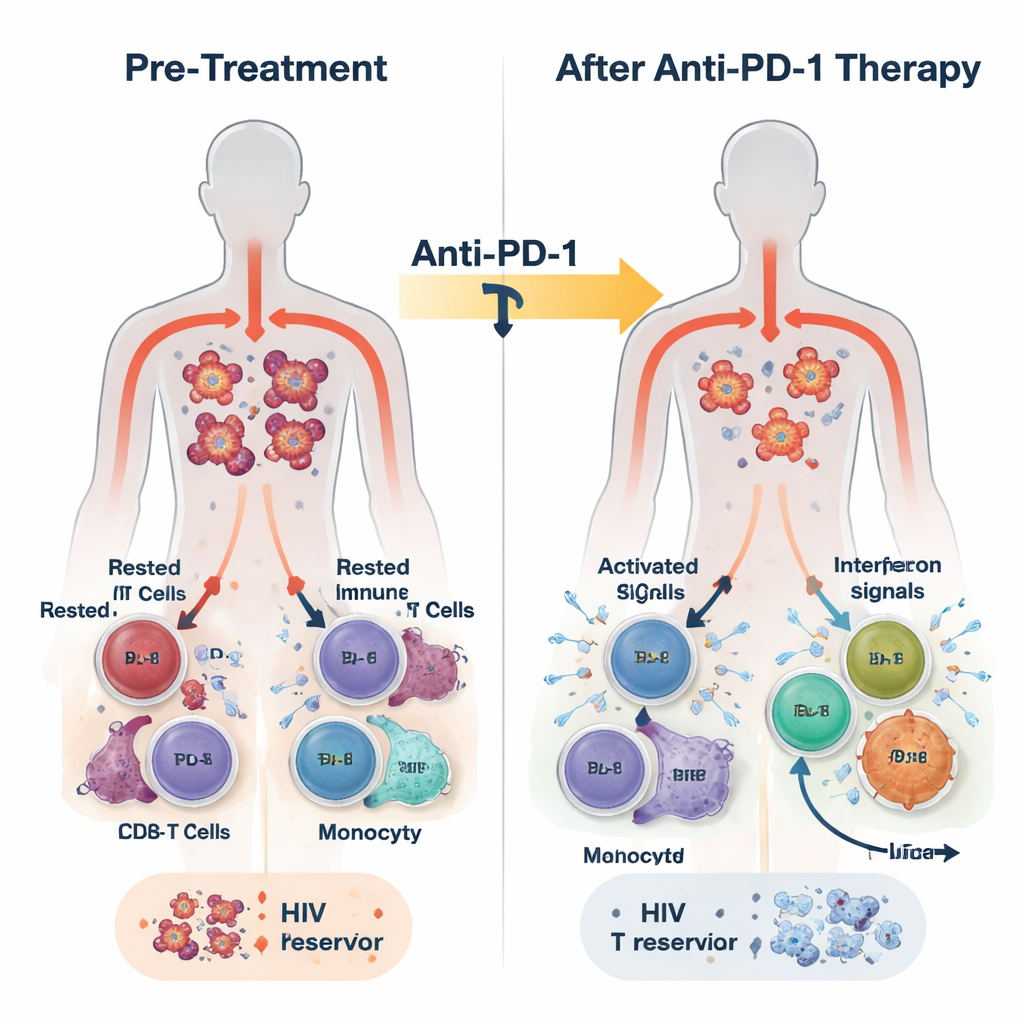
Wcześny przeciwwirusowy „alarm” u niektórych uczestników
Już w ciągu 24 godzin od pierwszej dawki krew większości uczestników wykazywała wybuch aktywności wrodzonego układu odpornościowego. Wzrastały poziomy mediatorów zapalnych, takich jak interferony (klasyczne cząsteczki alarmowe przeciwwirusowe organizmu) i IL-6, podczas gdy obniżał się poziom cząsteczki supresyjnej zwanej TGF-beta. Równocześnie w białych krwinkach włączone zostały programy genowe związane z obroną przeciwwirusową, aktywnością monocytów i funkcją efektorową limfocytów CD8. Dokładniejsza analiza ujawniła, że odpowiedź ta nie była jednorodna. Na koniec terapii uczestników można było podzielić na dwie grupy według siły i trwałości aktywności genów stymulowanych interferonem (ISG): grupę ISG-wysoką, która utrzymywała te programy przeciwwirusowe, oraz grupę ISG-niską, w której wygasły.
Powiązanie wzorców immunologicznych ze zmniejszeniem rezerwuaru HIV
Uczestnicy z grupy ISG-wysokiej zaczynali z niższymi ilościami DNA HIV w limfocytach CD4 niż grupa ISG-niska i doświadczyli później dalszego, około dwukrotnego spadku tego latentnego rezerwuaru w czasie. Mieli także tendencję do mniejszej liczby limfocytów CD4 zdolnych do reaktywacji HIV w testach laboratoryjnych na koniec terapii. Natomiast osoby z grupy ISG-niskiej wykazywały niewielkie lub żadne zmiany w poziomie DNA HIV i często miały więcej komórek, które można było pobudzić do produkcji RNA HIV. Badania wysokiej rozdzielczości pojedynczych komórek dostarczyły obrazu mechanistycznego: podzbiór monocytów szybko zwiększył ekspresję genów przeciwwirusowych; limfocyty CD8 specyficzne dla HIV rozszerzyły się i stały się bardziej proliferatywne; a niektóre podzbiory limfocytów CD4 zwiększyły obronę przeciwwirusową, podczas gdy inne, powiązane z trwającą transkrypcją wirusową, zmalały. Eksperymenty na komórkach od zdrowych dawców potwierdziły, że stymulacja sensorów wrodzonych lub szlaków interferonowych może zarówno zwiększyć poziom białek przeciwwirusowych w limfocytach CD4, jak i zmniejszyć ich podatność na zakażenie HIV. 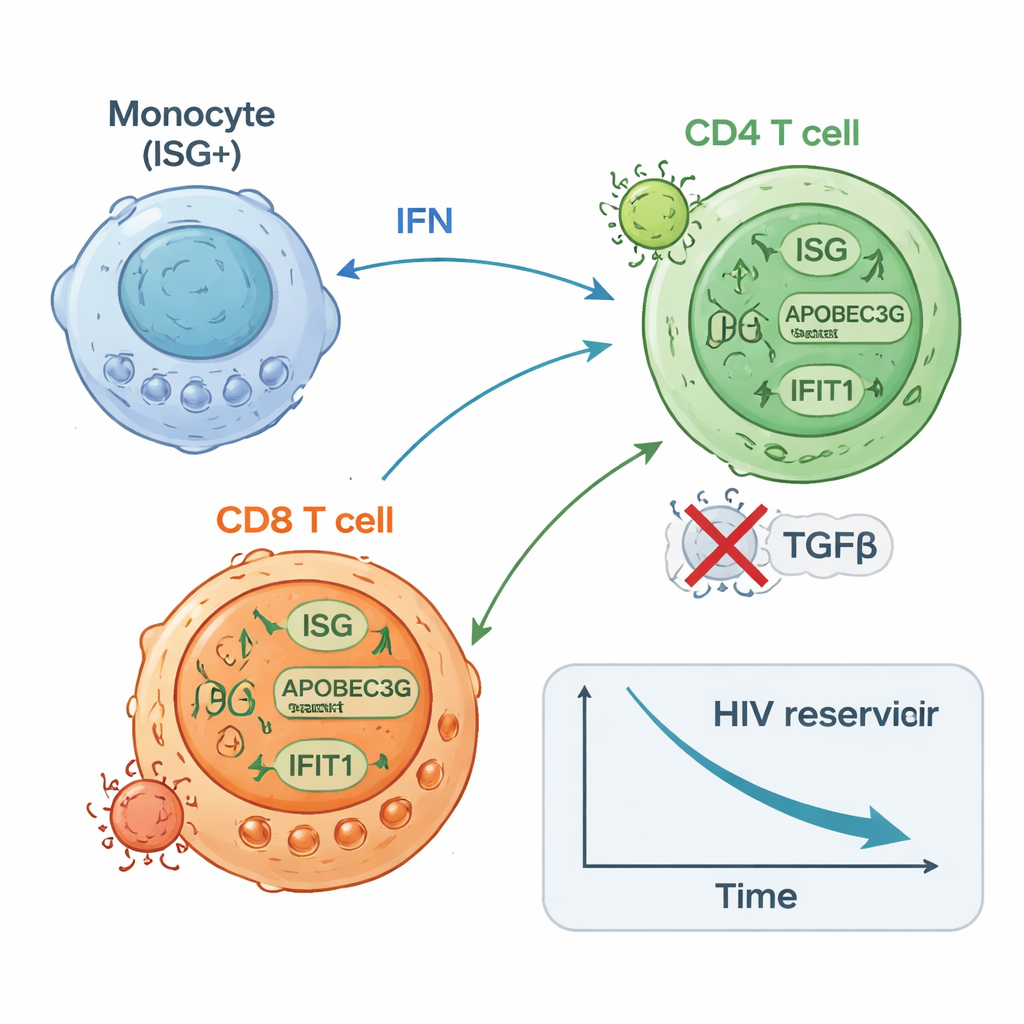
Wskazówki do wyboru i udoskonalenia przyszłych terapii
Ciekawie, te same wzorce genów przeciwwirusowych widoczne w grupie ISG-wysokiej pojawiają się także we krwi niektórych osób z innymi nowotworami lub infekcjami, co sugeruje, że naturalnie „zapranym” stanie immunologicznym może odpowiadać podzbiór osób. W tym badaniu ten „zapranym” stan — określony przez silne programy interferonowe w komórkach mieloidalnych i limfocytach oraz niską aktywność ścieżek regulacyjnych, takich jak sygnalizacja WNT i TGF-beta — był powiązany zarówno z bezpieczniejszą kontrolą rezerwuaru HIV, jak i z cechami związanymi z lepszymi wynikami onkologicznymi w innych badaniach. Autorzy proponują, że łączenie blokady PD-1 z precyzyjnie zaplanowanymi wzmacniaczami szlaków interferonowych lub z lekami blokującymi TGF-beta mogłoby dodatkowo wzmocnić redukcję rezerwuaru HIV przy jednoczesnym kontrolowaniu nowotworu.
Co to oznacza dla osób żyjących z HIV
Ta praca nie oferuje jeszcze lekarstwa, a leki blokujące PD-1 pozostają silnymi terapiami najlepiej zarezerwowanymi na poważne schorzenia, takie jak nowotwory. Dostarcza jednak ważnego dowodu, że krótkotrwaowe zdjęcie hamulców immunologicznych może wywołać szybką, skoordynowaną odpowiedź przeciwwirusową, która mierzalnie zmniejsza pulę komórek zakażonych HIV u niektórych osób na ART. Równie istotne jest wyznaczenie zestawu cech immunologicznych we krwi, które mogą pozwolić lekarzom zidentyfikować osoby najbardziej skłonne do skorzystania z takich podejść oraz zaprojektować strategie skojarzone, które skłonią układ odpornościowy do ujawnienia i usunięcia kolejnych kryjówek HIV.
Cytowanie: Talla, A., Azevedo, J.L.L.C., Latif, M.B. et al. Innate antiviral and immune functions associated with the HIV reservoir decay after anti-PD-1 therapy. Nat Med 32, 505–517 (2026). https://doi.org/10.1038/s41591-025-04139-y
Słowa kluczowe: Rezerwuar HIV, Hamowanie PD-1, odpowiedź interferonowa, immunoterapia przeciwnowotworowa, terapia antyretrowirusowa