Clear Sky Science · pl
Wspólne i specyficzne biomarkery krwi dla multimorbidności
Dlaczego wiele chorób pojawia się jednocześnie
W miarę jak ludzie żyją dłużej, coraz częściej zdarza się, że ta sama osoba ma równocześnie kilka przewlekłych schorzeń — na przykład chorobę serca, cukrzycę, problemy z płucami i zaburzenia pamięci. To nakładanie się chorób, nazywane multimorbidnością, może w dużym stopniu wpływać na niezależność i jakość życia. Mimo to lekarze wciąż wiedzą niewiele o biologii leżącej u podstaw tego, dlaczego niektórzy starsi dorośli gromadzą wiele chorób, a inni pozostają stosunkowo zdrowi. W badaniu zadano proste, ale silne pytanie: czy rutynowe badania krwi mogą ujawnić, kto zmierza szybciej w kierunku wielu chorób i które systemy biologiczne napędzają ten proces?
Szerokie spojrzenie na krew osób starszych
Naukowcy ze Szwecji przeanalizowali 54 różne markery krwi u ponad 2200 osób w wieku 60 lat i starszych, które obserwowano przez okres do 15 lat. Wolontariusze pochodziły ze Szwedzkiego Narodowego Badania nad Starzeniem się i Opieką w Kungsholmen, gdzie uczestnicy przechodzą szczegółowe badania lekarskie, testy pamięci i pobrania krwi. Markery odzwierciedlały różne procesy związane ze starzeniem się, w tym zapalenie, metabolizm, zdrowie naczyń, uszkodzenie narządów i degenerację mózgu. Zamiast skupiać się na jednej chorobie, zespół policzył wszystkie długotrwałe schorzenia mające każda osoba, pogrupował uczestników w typowe „profile” współwystępujących chorób i zmierzył, jak szybko pojawiają się nowe choroby w czasie. 
Pięć powszechnych wzorców chorób
Gdy badacze przyjrzeli się, jak choroby grupują się razem, znaleźli pięć głównych wzorców wśród osób mających co najmniej dwa przewlekłe schorzenia. Jedna duża grupa nie miała szczególnie dominującej kombinacji chorób („Niespecyficzne”), podczas gdy inne były zdominowane przez zaburzenia mózgu i psychiczne („Neuropsychiatryczne”), zaburzenia nastroju i problemy z płucami („Psychiatryczne i oddechowe”), utratę słuchu i wzroku plus anemię („Upośledzenie zmysłów i anemia”), albo choroby związane z sercem i metabolizmem, takie jak cukrzyca i nadciśnienie („Kardiometaboliczne”). Te wzorce różniły się wiekiem, stopniem niepełnosprawności, zdolnościami poznawczymi i stosowaniem leków, a także przewidywały dalsze wyniki: na przykład wzorzec Neuropsychiatryczny wiązał się z wyższym ryzykiem demencji i śmierci, podczas gdy wzorzec Kardiometaboliczny silnie przewidywał przyszłe problemy sercowe.
Metabolizm wychodzi na pierwszy plan
We wszystkich podejściach do mierzenia multimorbidności — prostym zliczaniu chorób, pięciu wzorcach i długoterminowej szybkości narastania chorób — ta sama niewielka grupa markerów krwi wyróżniała się konsekwentnie. Wyższe poziomy growth differentiation factor 15 (GDF15), hemoglobiny A1c (miara długoterminowego poziomu cukru we krwi), cystatyny C (związanej z funkcją nerek), leptyny (hormonu tkanki tłuszczowej) i insuliny były powiązane z większą liczbą chorób na początku badania oraz ze wchodzeniem do dowolnego z wzorców multimorbidności. Kilka z tych markerów, wraz z enzymem wątrobowym gamma‑glutamylo transferazą, przewidywało także szybsze narastanie nowych chorób w ciągu 15 lat. Dla odmiany wyższy poziom albuminy — białka świadczącego o dobrej odżywieniu i ogólnym stanie zdrowia — wiązał się z wolniejszym narastaniem chorób. Razem wyniki te wskazują na zaburzenia metabolizmu i gospodarowania energią, ściśle powiązane z niskiego stopnia zapaleniem, jako centralny mechanizm multimorbidności.
Wspólne korzenie i specyficzne sygnatury
Nie wszystkie wzorce chorób były biologicznie identyczne. Podczas gdy niektóre markery były wspólne dla wszystkich wzorców, inne były bardziej specyficzne. Na przykład neurofilament light chain — marker uszkodzenia włókien nerwowych — był szczególnie powiązany z profilem Neuropsychiatrycznym, co zgadza się z jego związkiem z uszkodzeniem mózgu. Strukturalne białko serca zwane N‑kadheryną wykazywało silniejsze powiązanie ze wzorcem Kardiometabolicznym. Tymczasem wzorzec Niespecyficzny nie wykazywał wyraźnego unikalnego odcisku biomarkera, co sugeruje, że może wynikać z bardziej ogólnych procesów starzenia. Badacze potwierdzili też swoje kluczowe odkrycie — że niewielki zestaw markerów metabolicznych przewiduje tempo narastania chorób — testując ten sam model w drugiej, niezależnej grupie osób starszych z długo prowadzonego Baltimore Longitudinal Study of Aging w Stanach Zjednoczonych. 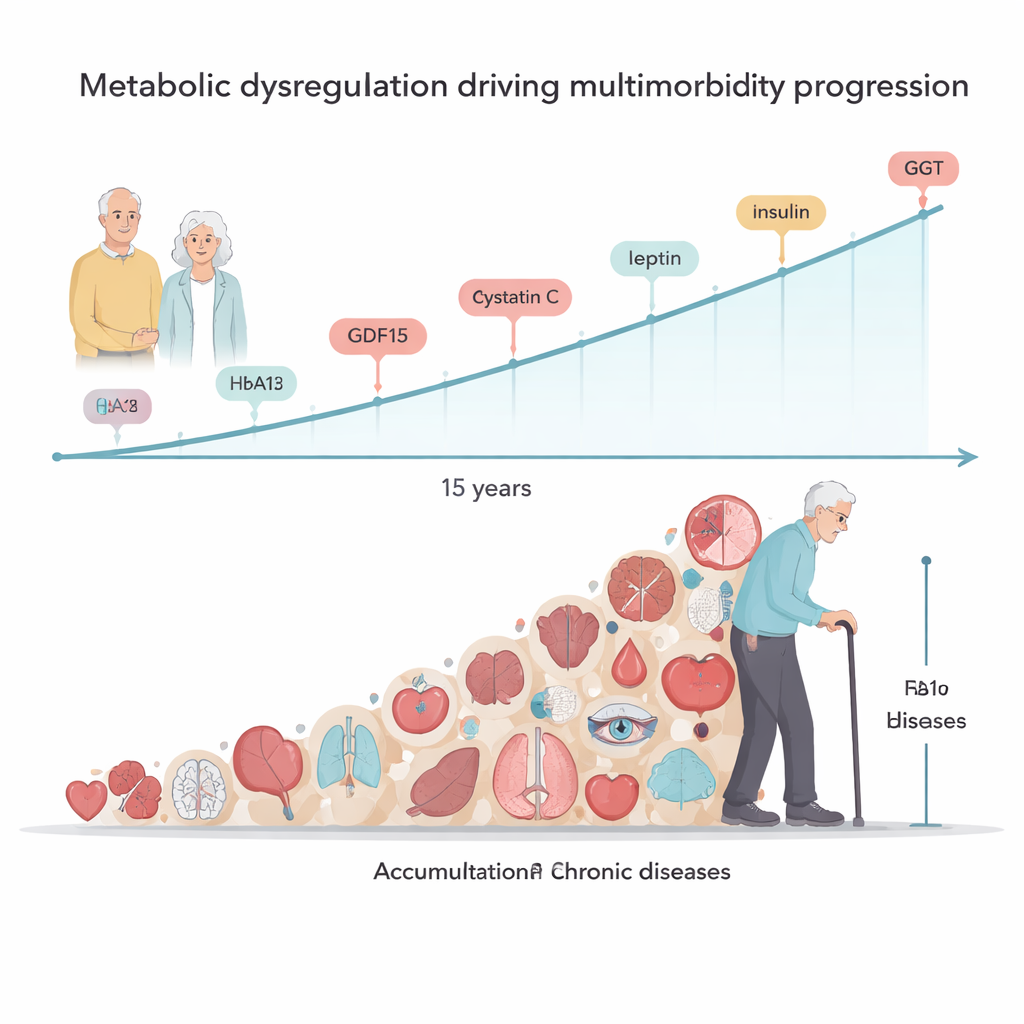
Co to znaczy dla zdrowego starzenia
Dla osób niebędących specjalistami główna lekcja jest taka: wiele różnych przewlekłych chorób w późnym życiu wydaje się mieć wspólne biologiczne korzenie, szczególnie w sposobie przetwarzania cukru i energii przez organizm oraz w reakcji narządów na długotrwałe, niskiego stopnia zapalenie. Badanie nie dowodzi, że te markery krwi powodują choroby, ale pokazuje, że mogą pomóc zidentyfikować osoby, których organizmy doświadczają większego „stresu metabolicznego” i które prawdopodobnie będą gromadzić więcej schorzeń z czasem. W dłuższej perspektywie ten nurt badań może wspierać nowe strategie — od zmian stylu życia po leki pierwotnie opracowane dla cukrzycy — które będą celować w sam proces starzenia, zamiast leczyć każdą chorobę z osobna, z celem spowolnienia ogólnego narastania problemów zdrowotnych w starszym wieku.
Cytowanie: Ornago, A.M., Gregorio, C., Triolo, F. et al. Shared and specific blood biomarkers for multimorbidity. Nat Med 32, 736–745 (2026). https://doi.org/10.1038/s41591-025-04038-2
Słowa kluczowe: multimorbidność, starzenie się, biomarkery krwi, zdrowie metaboliczne, zapobieganie chorobom przewlekłym