Clear Sky Science · pl
Inhibicja CDK4/6 łagodzi rozszerzanie się klonalnej hematopoezy z mutacją TP53 wywołane chemioterapią
Dlaczego ochrona krwi podczas leczenia nowotworu ma znaczenie
Chemioterapia przeciwnowotworowa może ratować życie, ale jednocześnie mocno atakuje szpik kostny, gdzie powstają nowe komórki krwi. U niektórych osób to uszkodzenie przypadkowo sprzyja przejęciu kontroli przez rzadkie, istniejące wcześniej zmutowane krwotwórcze komórki macierzyste, co może później prowadzić do agresywnych nowotworów krwi. W badaniu postawiono obiecujące pytanie: czy można zastosować tymczasowy „przycisk pauzy” — lek chroniący komórki macierzyste krwi podczas chemioterapii — aby spowolnić wzrost tych ryzykownych klonów bez osłabiania samego leczenia nowotworu?
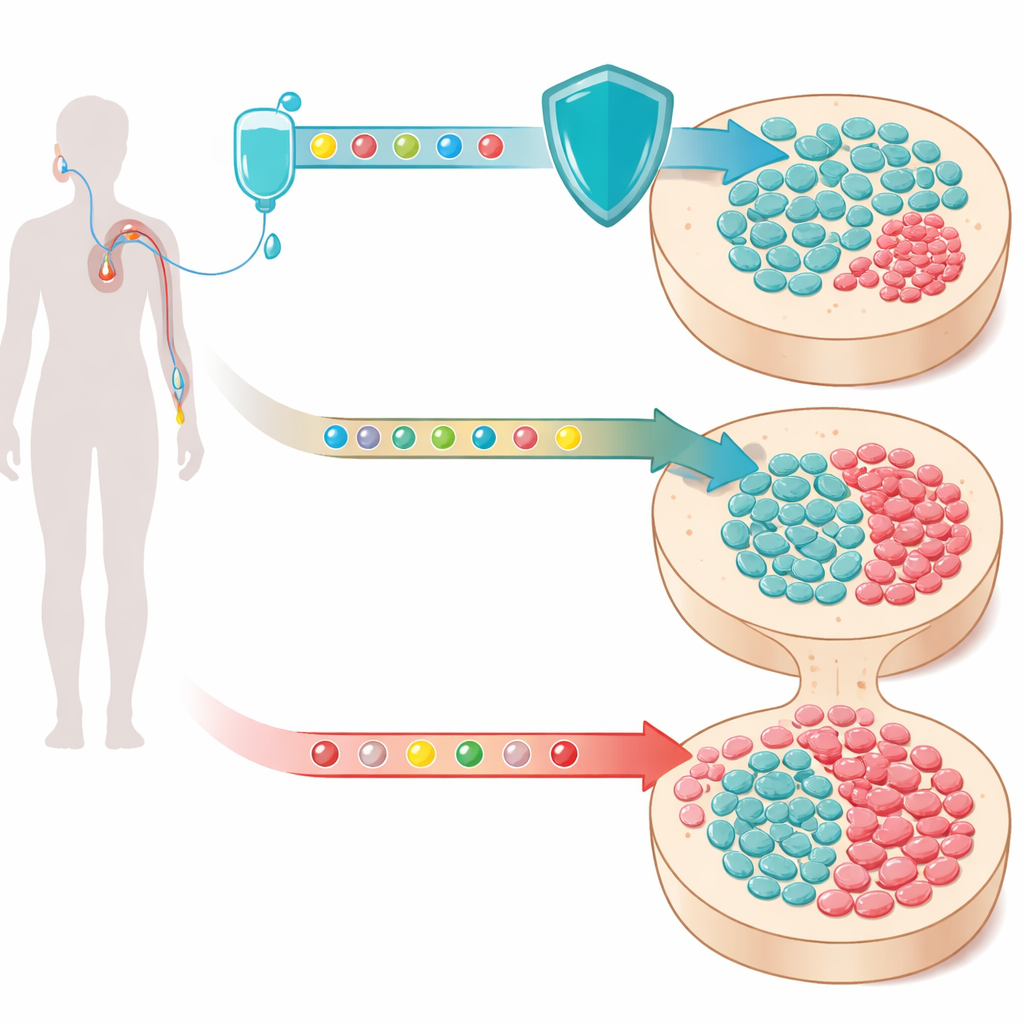
Ukryte klony we krwi
Z wiekiem nasze krwotwórcze komórki macierzyste stopniowo gromadzą zmiany w DNA. Większość takich zmienionych komórek pozostaje nieszkodliwa, ale niektóre zyskują przewagę wzrostu i zaczynają tworzyć małe klony — skupiska genetycznie identycznych komórek — krążące we krwi. Zjawisko to, zwane klonalną hematopoezą, jest zaskakująco powszechne u osób starszych. Gdy dotyczy genu TP53 lub innych genów związanych z odpowiedzią na uszkodzenia DNA, te klony są szczególnie niepokojące: przetrwają stres, który zabija normalne komórki, i są ściśle powiązane z terapią‑zależnymi nowotworami mieloidalnymi, grupą często śmiertelnych nowotworów krwi, które mogą pojawić się lata po chemioterapii.
Wciskanie pauzy na komórki macierzyste podczas chemioterapii
Naukowcy skupili się na lekach blokujących CDK4/6, kluczowe mechanizmy napędzające podziały komórek. Jeden z takich leków, trilacyklib, jest już zatwierdzony do zmniejszania niskich parametrów krwi u osób otrzymujących wybrane leczenie raka płuca. Podany krótko przed chemioterapią powoduje, że komórki macierzyste i progenitorowe szpiku wchodzą w stan spoczynku. Zespół założył, że jeśli zarówno zdrowe, jak i zmutowane komórki TP53 będą mniej aktywne w momencie działania chemioterapii, mutacje stracą dużą część swojej zwykłej przewagi przeżyciowej, ponieważ mniej komórek — normalnych lub zmutowanych — będzie dzielić się wtedy, gdy leki uszkadzające DNA osiągną największą toksyczność.
Dowody z badań klinicznych i modeli zwierzęcych
Aby przetestować ten pomysł u pacjentów, grupa przeanalizowała próbki krwi z czterech randomizowanych badań klinicznych u osób otrzymujących chemioterapię w leczeniu raka drobnokomórkowego płuca, przerzutowego raka jelita grubego i potrójnie ujemnego raka piersi. W każdym badaniu pacjenci losowo przydzielani byli do standardowej chemioterapii z trilacyklibem lub placebo. Przy użyciu ultragłębokiego sekwencjonowania DNA komórek krwi na początku leczenia i po kilku cyklach, naukowcy śledzili, jak znane zmutowane klony zmieniają rozmiar w czasie. We wszystkich badaniach klony niosące mutacje genów odpowiedzi na uszkodzenia DNA — w szczególności TP53 i PPM1D — rozszerzały się podczas chemioterapii, ale u osób, które otrzymały trilacyklib, rosły znacznie wolniej. Średnio tempo wzrostu tych ryzykownych klonów zostało zmniejszone o około jedną trzecią, podczas gdy bardziej rutynowe, związane z wiekiem mutacje w innych genach pozostawały w dużej mierze niezmienione.
Zbliżenie na mechanizm ochrony
Ponieważ obserwacja pacjentów jest wciąż stosunkowo krótka, zespół sięgnął po modele mysie, by odkryć, jak blokada CDK4/6 przebudowuje szpik podczas leczenia. Stworzyli myszy, których układ krwiotwórczy zawierał niewielki odsetek komórek macierzystych z mutacją Trp53, naśladując ludzką klonalną hematopoezę. Gdy te myszy otrzymywały samą chemioterapię na bazie platyny, zmutowane komórki szybko wygrywały z normalnymi sąsiadami zarówno we krwi, jak i w szpiku. Jednak gdy przed każdą dawką chemioterapii podawano trilacyklib — lub inny inhibitor CDK4/6, palbociklib — przejęcie przez mutanty zostało niemal całkowicie zablokowane. Szczegółowe sekwencjonowanie RNA pojedynczych komórek wykazało, że hamowanie CDK4/6 wprawia komórki macierzyste i progenitorowe w cichszy, mniej proliferatywny stan, redukuje program genowy „stemness” sprzyjający komórkom długowiecznym, przesuwa różnicowanie z linii mieloidalnej w kierunku limfoidalnej oraz selektywnie uruchamia szlaki śmierci komórkowej w komórkach macierzystych z mutacją Trp53, oszczędzając komórki normalne.
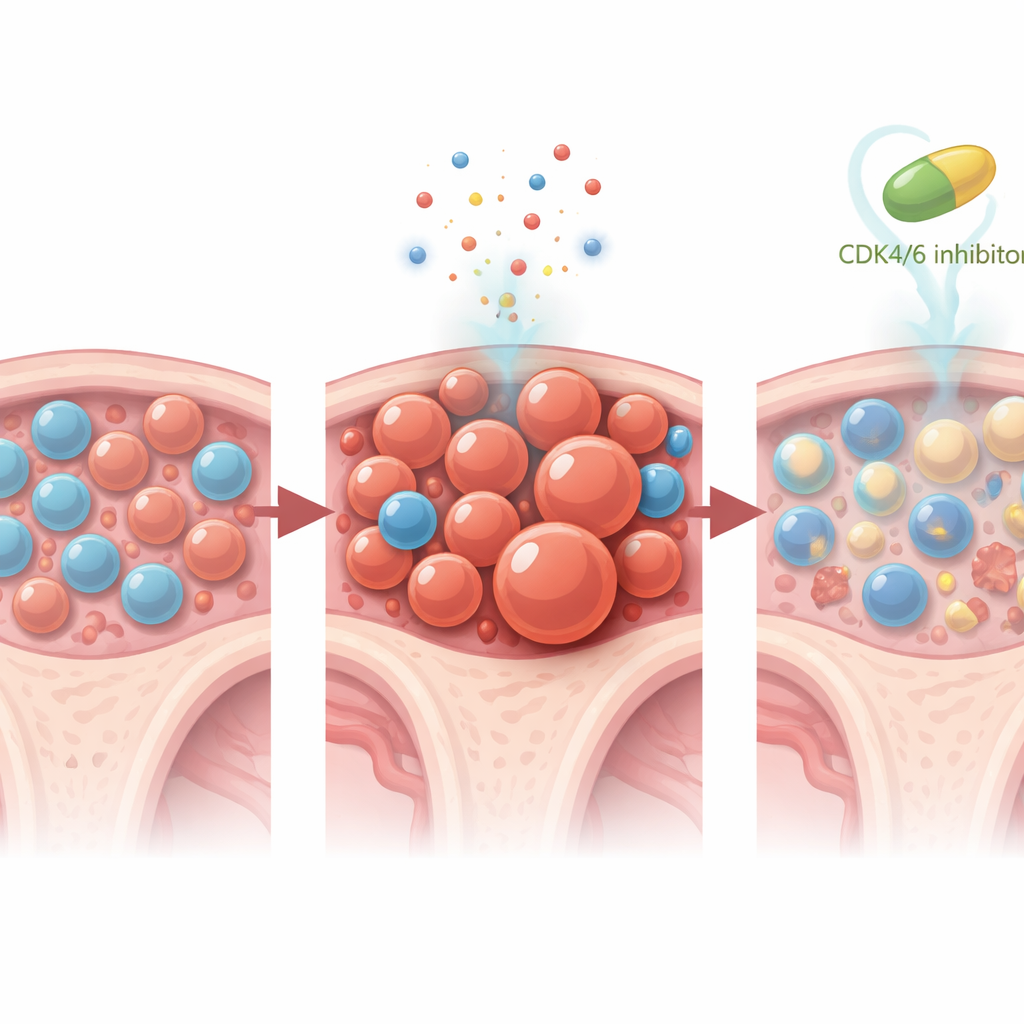
Trwały wpływ i kierunki na przyszłość
Jeden z uderzających eksperymentów na myszach zasugerował, że nawet krótki kurs hamowania CDK4/6 może mieć trwałe skutki: dwutygodniowe podawanie trilacyklibu wokół chemioterapii zapobiegło ekspansji klonów Trp53‑mutant przez co najmniej sześć tygodni po zakończeniu leczenia. Co ważne, parametry krwi i ogólny stan szpiku pozostały akceptowalne, co wskazuje, że strategia ochronna nie polegała jedynie na zamianie jednego rodzaju toksyczności na inny. Chociaż żaden z pacjentów w badaniach nie rozwinął nowotworu krwi w ograniczonym okresie obserwacji, obecność i spowolniony wzrost bardzo małych klonów z mutacją TP53 wspierają tezę, że jest to wczesny, możliwy do modyfikacji etap na drodze do terapii‑zależnej białaczki.
Co to może znaczyć dla osób z rakiem
U pacjentów, którzy już noszą klony komórek krwi o wysokim ryzyku, obawa polegała na tym, że chemioterapia konieczna do kontroli guza litycznego może także zaszczepić zalążki przyszłej, często nieuleczalnej białaczki. To badanie dostarcza dowodu koncepcji, że starannie czasowo podane inhibitory CDK4/6 mogą osłabić przewagę wzrostową tych niebezpiecznych klonów przez krótkotrwałe schronienie szpiku podczas chemioterapii. Choć potrzebne są dłuższe i większe badania kliniczne, by udowodnić, że ta strategia rzeczywiście obniża częstość występowania terapii‑zależnych nowotworów krwi, wskazuje na przyszłość, w której możemy jednocześnie agresywnie leczyć nowotwór pierwotny i chronić układ krwiotwórczy przed długoterminowymi uszkodzeniami genetycznymi.
Cytowanie: Chan, I.C.C., Zhang, P., Pan, X. et al. CDK4/6 inhibition mitigates chemotherapy-induced expansion of TP53-mutant clonal hematopoiesis. Nat Genet 58, 582–592 (2026). https://doi.org/10.1038/s41588-026-02526-w
Słowa kluczowe: klonalna hematopoeza, mutacje TP53, skutki uboczne chemioterapii, inhibitory CDK4/6, leukemia związana z terapią