Clear Sky Science · pl
Podwójna terapia komórkowa pochodząca z tkanki tłuszczowej zwiększa arteriogenezę i zachowanie kończyny poprzez integrację naczyniową w krytycznej niedokrwistości kończyn
Ocalanie nóg przez tworzenie nowych naczyń krwionośnych
Gdy tętnice w nogach stopniowo się zatykają, może to prowadzić do upośledzającego bólu, uporczywych owrzodzeń, a nawet do amputacji. Ten ciężki stan, nazywany krytyczną niedokrwistością kończyn, jest szczególnie trudny w leczeniu, ponieważ wielu pacjentów nie może przejść operacji pomostowania ani innych standardowych procedur. Badanie opisane tutaj analizuje nową strategię: użycie dwóch typów komórek przypominających komórki macierzyste pobranych z własnej tkanki tłuszczowej pacjenta, żeby pomóc organizmowi wytworzyć solidne nowe naczynia krwionośne zdolne ocalić niedożywioną tkankę kończyny.
Pospolita choroba z ograniczonymi możliwościami leczenia
Choroba tętnic obwodowych występuje, gdy tętnice w nogach się zwężają, ograniczając przepływ krwi. W najcięższej postaci, krytycznej niedokrwistości kończyn, pacjenci mogą cierpieć na stały ból, sine lub martwicze palce i wysokie ryzyko utraty części kończyny. Obecne terapie, takie jak leki obniżające cholesterol, angioplastyka czy chirurgiczne pomostowanie, mogą pomagać, ale wielu pacjentów nie odpowiada na te metody lub jest zbyt chorych, by je przejść. Wcześniejsze próby użycia pojedynczych typów komórek macierzystych przeważnie sprzyjały tworzeniu delikatnych, drobnych naczyń, które nie zapewniały wystarczającego przepływu, by niezawodnie uratować kończynę. Badacze postanowili więc stworzyć bardziej kompletne „zastępcze instalacje” naczyniowe, łącząc dwa współdziałające typy komórek.
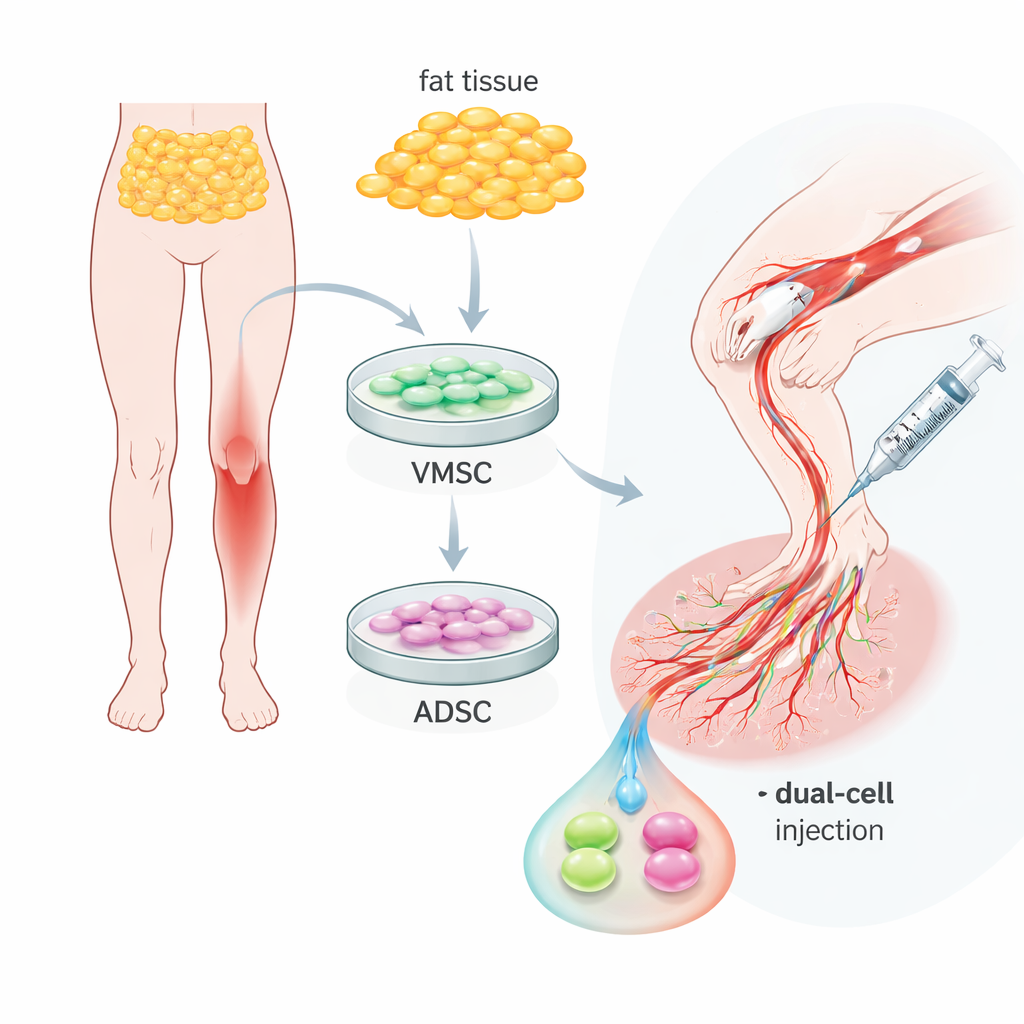
Dwa pomocne typy komórek w zwykłej tkance tłuszczowej
Zespół skupił się na tkance tłuszczowej — zwykłej tkance tłuszczowej, którą można pozyskać relatywnie małoinwazyjnymi zabiegami. Z tej samej próbki wyizolowali dwie spokrewnione, lecz odrębne populacje komórek. Jedna grupa, nazwana naczyniowymi wielopotencjalnymi komórkami macierzystymi, zachowywała się jak wczesne komórki wyściełające naczynia: nosiła markery powierzchniowe typowe dla komórek śródbłonka i potrafiła organizować się w naczyniopodobne rurki w warunkach laboratoryjnych. Druga grupa, adipocytarne komórki macierzyste, przypominała raczej komórki podporowe otaczające naczynia, niosące markery komórek mięśni gładkich i okołonaczyniowych. Oba typy dobrze się namnażały i mogły różnicować się w komórki tłuszczowe, kostne lub chrzęstne, co potwierdzało ich plastyczność, ale ich naturalne role wokół naczyń były wyraźnie różne i komplementarne.
Współpraca pod wpływem stresu
Aby naśladować surowe, zapalne środowisko chorej kończyny, badacze poddali komórki silnemu sygnałowi zapalnemu. Oba typy przeżyły i zmieniły swoje zachowanie, uwalniając mieszaniny czynników wzrostu i enzymów pomagających komórkom przemieszczać się i przebudowywać otaczającą tkankę. Kiedy hodowano je osobno na żelu sprzyjającym tworzeniu naczyń, komórki podobne do śródbłonka tworzyły podstawowe rurki, podczas gdy komórki podporowe głównie zlepiały się w grudki. Jednak po zmieszaniu w stosunku dwa do jednego, rurki stały się gęstsze, bardziej ciągłe i bardziej odporne na stres zapalny. Sugeruje to, że razem oba typy potrafią tworzyć nie tylko więcej naczyń, lecz także sieci bardziej dojrzałe i stabilne.
Testowanie terapii podwójnymi komórkami w modelu mysiej choroby
Naukowcy przeszli następnie do modelu mysiego krytycznej niedokrwistości kończyn, otrzymanego przez odcięcie głównej tętnicy kończyny. Do niedożywionego mięśnia nogi wstrzyknęli zmieszane komórki ludzkie. W ciągu czterech tygodni myszy nieleczone często traciły palce lub całe stopy, a ich mięśnie wykazywały bliznowacenie i silne zapalenie. Natomiast zwierzęta, które otrzymały terapię podwójnymi komórkami, w dużej mierze zachowały kończyny. Badania przepływu krwi wykazały, że krążenie w leczonych nogach odbudowało się do około 70 procent normalnego, w porównaniu z mniej niż 20 procent u kontrolnych. Obrazowanie mikroskopowe i trójwymiarowe wyjaśniło przyczynę: w leczonych mięśniach znajdowało się znacznie więcej naczyń średniego i dużego kalibru — odgałęzień przypominających arteriole — z mocnymi „rękawami” komórek podporowych, zamiast tylko splątania drobnych, niestabilnych naczyń włosowatych.
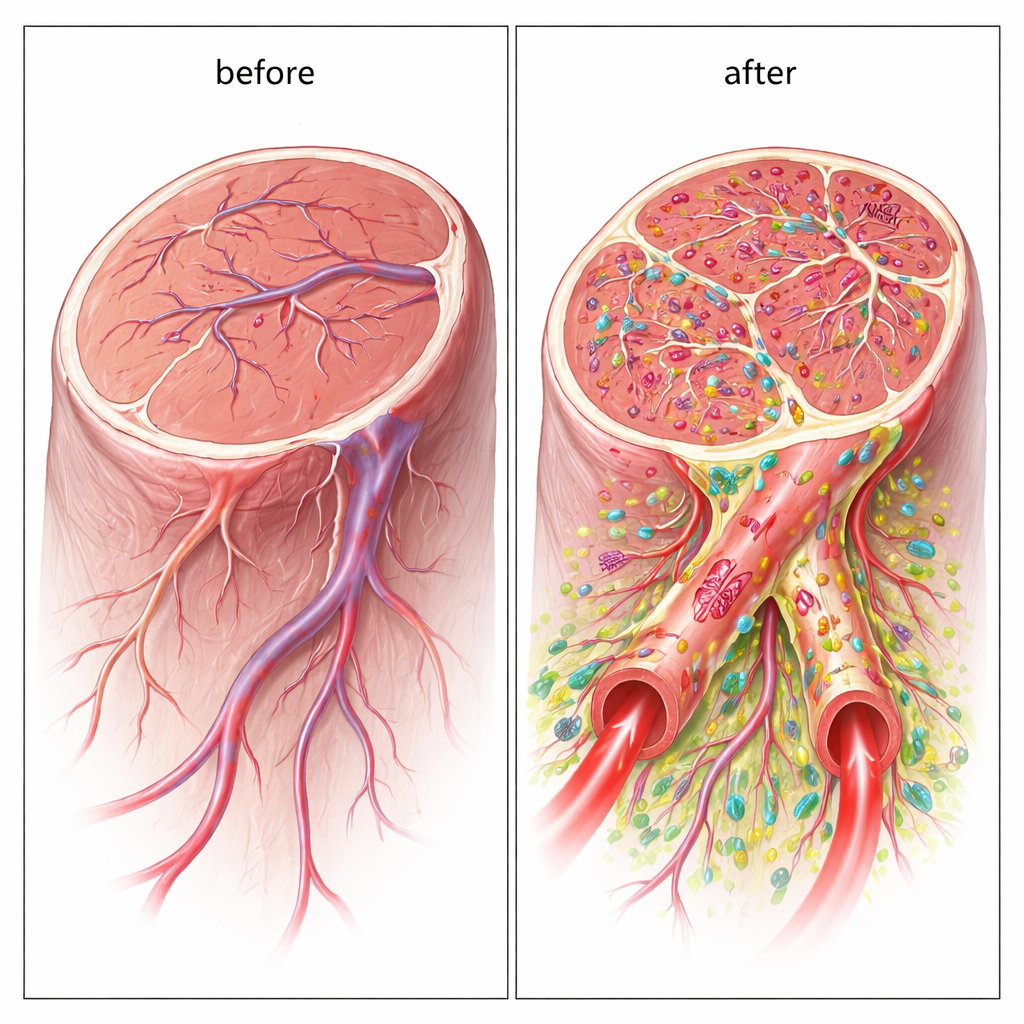
Hybrudowe naczynia zbudowane z komórek dawcy
Co ważne, nowe naczynia nie były jedynie stymulowane przez wstrzyknięte komórki; rzeczywiście zawierały one przeszczepione komórki ludzkie jako część swojej ściany. Przy użyciu markerów specyficznych dla człowieka badacze ustalili, że komórki podobne do śródbłonka pomagały tworzyć wewnętrzną wyściółkę, podczas gdy komórki podporowe oplatały zewnętrzną stronę. Wiele z tych hybrydowych naczyń było wystarczająco szerokich, by pełnić funkcję prawdziwych przewodów dla krwi, a fluorescencyjne znaczniki potwierdziły, że przez nie przepływała krew. To bezpośrednie budowanie dużych, perfundowanych naczyń odróżnia podejście z dwiema populacjami komórek od większości wcześniejszych terapii komórkowych, które opierają się głównie na sygnałach chemicznych zamiast trwałej integracji strukturalnej.
Co to może oznaczać dla pacjentów
Dla osoby niezwiązanej ze specjalistyczną dziedziną przekaz jest taki, że naukowcy być może uczą się jak „przebudować instalację” umierającej kończyny, używając komórek pochodzących z własnego tłuszczu pacjenta. Łącząc dwa typy komórek — jeden tworzący wewnętrzną rurę i drugi budujący zewnętrzne wsparcie — terapia generuje silne, dobrze wyłożone tętnice i arteriole zamiast kruchych pędów naczyniowych. U myszy wystarczyło to, by przywrócić przepływ krwi i zapobiec utracie kończyny. Choć potrzebne są dalsze badania, by potwierdzić długoterminowe bezpieczeństwo i skuteczność u ludzi, badanie wskazuje na przyszłość, w której małoinwazyjne pobranie tkanki tłuszczowej mogłoby dostarczyć spersonalizowane mieszanki komórek do odbudowy krążenia u pacjentów z wysokim ryzykiem amputacji.
Cytowanie: Kim, D.Y., Hwang, D.Y., Park, G. et al. Adipose-derived dual cell therapy enhances arteriogenesis and limb preservation through vascular integration in critical limb ischemia. npj Regen Med 11, 13 (2026). https://doi.org/10.1038/s41536-026-00458-x
Słowa kluczowe: krytyczna niedokrwistość kończyn, terapia komórkami macierzystymi, komórki pochodzące z tkanki tłuszczowej, neowaskularyzacja, choroba tętnic obwodowych