Clear Sky Science · pl
Opłacalność przesiewowego wykrywania raka płuca: wnioski z klasyfikacji ryzyka, wytycznych i nowych technologii — przegląd systematyczny
Dlaczego wczesne wykrycie raka płuca ma znaczenie dla wszystkich
Rak płuca pozostaje najgroźniejszym nowotworem na świecie, przede wszystkim dlatego, że większość osób jest diagnozowana dopiero po pojawieniu się objawów — gdy leczenie jest trudniejsze i mniej skuteczne. Artykuł przegląda dziesiątki badań ekonomicznych z całego świata, aby odpowiedzieć na praktyczne pytanie istotne dla pacjentów, podatników i systemów opieki zdrowotnej: czy inwestycja w przesiewowe wykrywanie raka płuca, które pozwala wykryć go wcześniej, jest warta ponoszonych kosztów?
Przegląd dowodów z różnych krajów
Autorzy systematycznie przeszukali główne bazy medyczne i zidentyfikowali 79 badań ekonomicznych z 21 krajów, które oceniały programy przesiewowe raka płuca. Większość analiz opierała się na modelach komputerowych symulujących losy dużych grup ludzi przez wiele lat, z i bez przesiewu. Przegląd objął zarówno pełne oceny ekonomiczne, które porównują koszty i efekty zdrowotne, jak i prostsze analizy kosztów. Niemal 90 procent badań modelowych spełniło wysokie standardy jakości, co daje decydentom pewną pewność, że wyniki są solidne, choć metody i konteksty się różniły.
Centralna rola tomografii komputerowej niskodawkowej
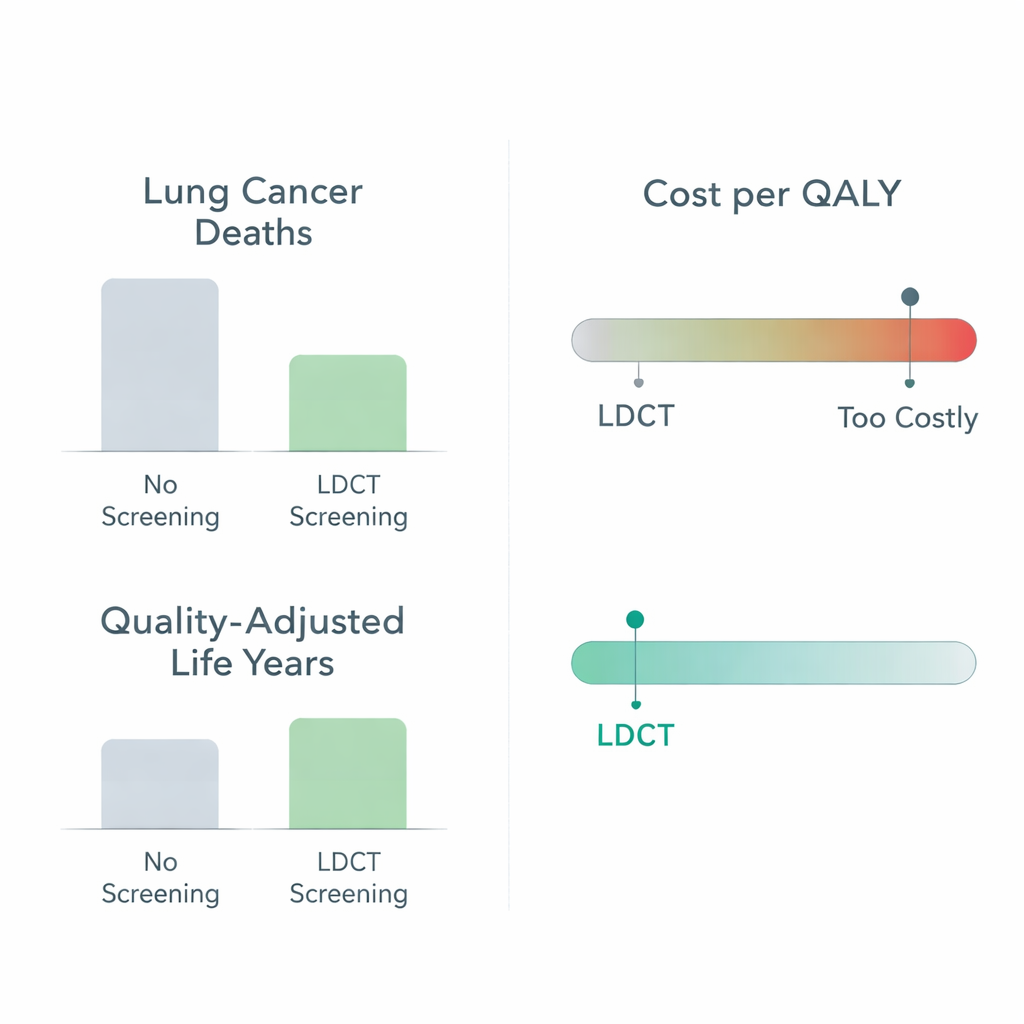
W badaniach dominowało zastosowanie tomografii komputerowej niskodawkowej (LDCT). Duże badania kliniczne już wykazały, że LDCT może zmniejszyć zgony z powodu raka płuca o około jedną piątą w porównaniu z prześwietleniami klatki piersiowej lub brakiem przesiewu. Niniejszy przegląd rozszerza te ustalenia, badając także aspekty finansowe. W 14 badaniach, które porównywały bezpośrednio LDCT z brakiem przesiewu i raportowały wyniki w kosztach za skorygowany o jakość rok życia (QALY) — standardowej miarze łączącej długość i jakość życia — dodatkowy koszt za QALY wahał się od około 8 000 do 200 000 USD (w dolarach amerykańskich z 2022 roku). Biorąc pod uwagę krajowe progi uznawane za „dobrą wartość”, mniej więcej 9 na 10 strategii opartych na LDCT uznano za opłacalne, zwłaszcza u osób starszych i tych z długą lub intensywną historią palenia.
Kto zyskuje najwięcej i jak często badać
Wyłonił się wyraźny wzorzec: przesiew jest najbardziej atrakcyjny ekonomicznie u osób o wyższym ryzyku — zwykle u starszych dorosłych, aktualnych lub byłych ciężkich palaczy, a w niektórych analizach także u mężczyzn. W tych grupach przesiew zapobiega większej liczbie zgonów na osobę poddaną badaniu, więc każdy wydany dolar przynosi większy zwrot. Badania testowały także różne wieki rozpoczęcia i zakończenia programu oraz częstotliwość przeprowadzania skanów. Rozpoczęcie przesiewu nieco później, gdy ryzyko raka płuca wzrasta, zwykle poprawiało relację koszt–efekt. Wydłużanie programów powyżej około 75. roku życia zazwyczaj przynosiło mniejsze korzyści zdrowotne przy wyższych kosztach. Porównanie badań corocznych z badaniami co dwa lata (biennalnymi) dało mieszane wyniki: u niektórych wysokiego ryzyka palaczy roczne skany wydawały się bardziej opłacalne, ale w wielu scenariuszach programy dwuletnie oferowały lepszą wartość ekonomiczną, ponieważ obniżały koszty przy zachowaniu większości korzyści zdrowotnych.
Wytyczne, narzędzia ryzyka i nowe technologie
Przegląd porównywał również różne krajowe i oparte na badaniach wytyczne określające, kto powinien być objęty przesiewiem. Strategie wzorowane na badaniu NELSON i niedawnych chińskich wytycznych często dawały lepszą wartość niż kryteria U.S. Preventive Services Task Force, głównie dlatego, że efektywniej celowały w osoby o najwyższym ryzyku i stosowały bardziej wyrafinowane zasady postępowania z guzkami płucnymi. Tylko niewielka część badań wykorzystywała szczegółowe kalkulatory ryzyka do wyboru kandydatów do przesiewu, ale te, które to robiły, zwykle wykazywały poprawę opłacalności. W literaturze ekonomicznej zaczynają pojawiać się nowsze podejścia: wstępne analizy narzędzi sztucznej inteligencji (AI) wspomagających odczyt LDCT sugerują, że mogą one nawet przynosić oszczędności przez zmniejszanie liczby fałszywych alarmów i skupianie uwagi na najbardziej niepokojących skanach, choć jak dotąd istnieją tylko dwa takie badania. Testy krwi i genetyczne wskaźniki ryzyka wykazują obiecujące działanie jako uzupełnienie LDCT w niektórych ustawieniach, lecz ich wartość ekonomiczna pozostaje niepewna i silnie zależna od kosztu i skuteczności testu.
Co to oznacza dla decyzji zdrowia publicznego
Dla ogólnego czytelnika główne przesłanie jest proste: stosowanie tomografii komputerowej niskodawkowej do przesiewu osób o wysokim ryzyku raka płuca zazwyczaj oferuje dobrą wartość zdrowotną za poniesione środki w wielu krajach, zwłaszcza gdy programy opierają się na starannie zaprojektowanych wytycznych i koncentrują się na właściwych grupach wiekowych i ryzyka. Jednocześnie przegląd pokazuje, że polityka „jeden rozmiar dla wszystkich” raczej nie będzie optymalna. Wybory dotyczące tego, kogo badać, jak często i czy dodawać nowe narzędzia, takie jak AI czy testy krwi, mogą przesunąć równowagę między kosztami a korzyściami. Dane z krajów o niskich i średnich dochodach są wciąż skąpe, więc potrzebne są tam bardziej lokalnie osadzone badania, zanim uruchomi się szeroko zakrojone programy. Ogólnie rzecz biorąc, artykuł konkluduje, że inteligentnie ukierunkowany przesiew raka płuca może ratować życie w sposób świadomy kosztowo, a przyszłe badania nad nowymi technologiami i podejściami opartymi na ryzyku mogą dodatkowo poprawić ten bilans.
Cytowanie: Fan, Z., Zheng, M., Guan, Z. et al. Cost-effectiveness of lung cancer screening: insights from risk stratification, guidelines, and emerging technologies—a systematic review. npj Prim. Care Respir. Med. 36, 15 (2026). https://doi.org/10.1038/s41533-026-00482-w
Słowa kluczowe: przesiewowe wykrywanie raka płuca, tomografia komputerowa niskodawkowa, opłacalność, stratyfikacja ryzyka, sztuczna inteligencja