Clear Sky Science · pl
Stopniowy wpływ propofolu na nawigację prowadzoną elektrofizjologicznie podczas operacji głębokiej stymulacji mózgu
Dlaczego to ma znaczenie dla osób z chorobą Parkinsona
Głęboka stymulacja mózgu (DBS) zmieniła leczenie wielu osób z chorobą Parkinsona, łagodząc drżenia i sztywność, gdy leki przestają wystarczać. Jednak korzyści z DBS zależą krytycznie od umieszczenia cienkich elektrod w malutkim celu głęboko w mózgu. Coraz więcej szpitali wykonuje teraz tę operację w znieczuleniu ogólnym przy użyciu propofolu, oszczędzając pacjentom stresu związanego z byciem przytomnym. Pytanie, które podejmuje to badanie, jest proste, lecz kluczowe: czy propofol utrudnia chirurgom precyzyjną nawigację do właściwego miejsca w mózgu, a jeśli tak, to jak można bezpiecznie temu zaradzić?
Znajdowanie ruchomego celu głęboko w mózgu
Aby pomagać w prowadzeniu operacji DBS, lekarze korzystają nie tylko ze szczegółowych skanów mózgu, ale też z bieżących elektrycznych rejestracji pojedynczych komórek nerwowych. Gdy włosowata elektroda rejestrująca przesuwa się w dół w kierunku jądra niskowzgórzowego (subthalamicznego), ważnego celu w chorobie Parkinsona, wzorce i intensywność wyładowań zmieniają się w charakterystyczny sposób. Te zmiany działają jak drogowskazy na mapie, informując zespół chirurgiczny, kiedy weszli lub wyszli z żądanej struktury. Badanie przeanalizowało 702 takie nagrania od 25 osób z chorobą Parkinsona — część operowana była przytomnie z miejscowym znieczuleniem, a część w znieczuleniu ogólnym propofolem w różnych dawkach. Naukowcy przekształcili następnie każde nagranie do standardowej przestrzeni mózgowej, by porównać, jak te elektryczne drogowskazy przesuwały się przy różnych poziomach znieczulenia.
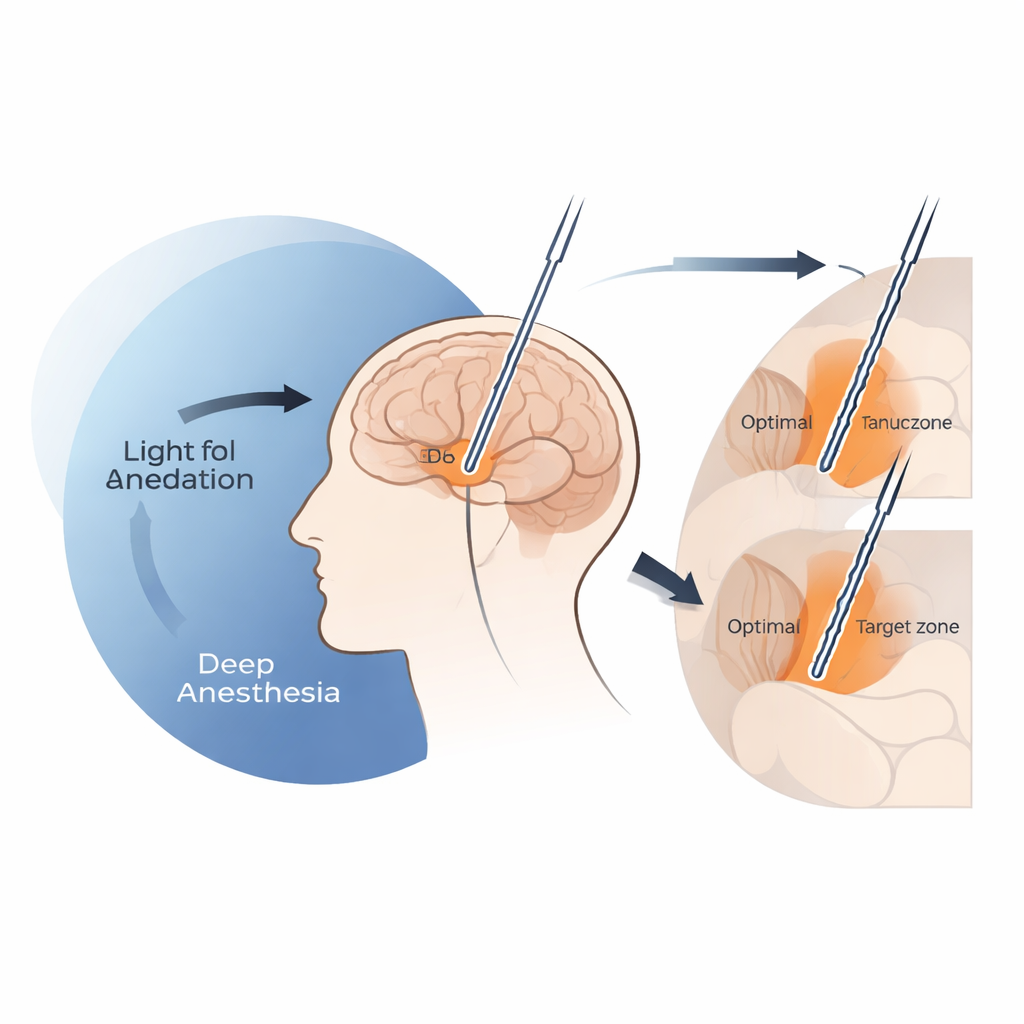
Kiedy nadmierne uspokojenie zaciera znaki orientacyjne mózgu
Zespół odkrył, że głębokie sedacja propofolem może skutecznie przytłumić sygnały, na których chirurdzy polegają, aby stwierdzić, że osiągnęli górną granicę jądra subthalamicznego. Gdy szybkości infuzji propofolu wzrastały powyżej około 4 miligramów na kilogram na godzinę, ogólna tłoaktywność elektryczna w pobliżu wejścia do tej struktury gwałtownie malała, a wyraźnie rozpoznawalne sygnały pojedynczych komórek pojawiały się zazwyczaj dopiero głębiej wzdłuż toru. W tych warunkach wysokodawkowych końcowe elektrody DBS umiejscawiały się systematycznie niżej niż miejsce wcześniej powiązane z najlepszą poprawą ruchową — lokalizacja często określana jako kliniczny „sweet spot”. Dla kontrastu, gdy dawki propofolu utrzymywały się na poziomie nie wyższym niż około 4 mg/kg/h, przestrzenny wzorzec nagrań przypominał ten obserwowany u pacjentów przytomnych, a dokładność umieszczenia elektrod była porównywalna z operacjami w znieczuleniu miejscowym.
Nowy sygnał, który nadal działa pod znieczuleniem
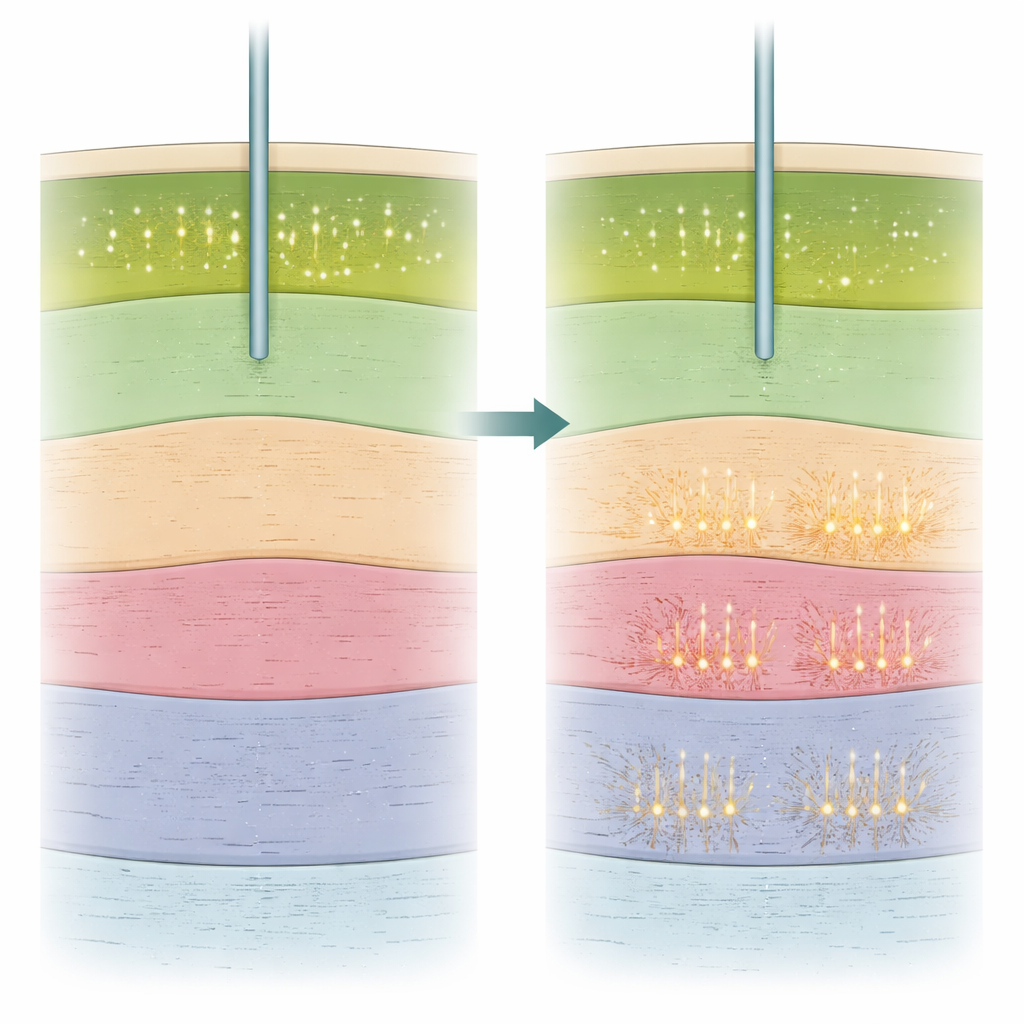
Poza tym, czy komórki w ogóle się wyładowywały, badacze zbadali także sposób ich wyładowań. Obliczyli kilka prostych cech aktywności każdej neurony, w tym tempo wyładowań i to, ile wyładowań występowało w krótkich seriach (burstach) versus równomiernie w czasie. Jedna miara, nazwana indeksem burstów, okazała się szczególnie informacyjna. Indeks ten był wyższy w jądrze subthalamicznym niż w sąsiednim obszarze substancji czarnej (substantia nigra), co pozwoliło zespołowi odróżnić te dwie struktury nawet w znieczuleniu ogólnym. Co ważne, im bliżej klinicznego sweet spotu leżało miejsce nagrania, tym wyższy zwykle był jego indeks burstów — zarówno w operacjach przytomnych, jak i usypiających. Inne miary, takie jak średnia częstość wyładowań czy regularność impulsów, były mniej wiarygodne w rozróżnianiu obu struktur. Zespół wykorzystał też elektroencefalografię (EEG) ze skóry głowy do oceny głębokości sedacji i wykazał, że głębsze uspokojenie wiąże się z bardziej rozmytymi granicami u góry celu oraz ogólnie bardziej „burstowymi” wyładowaniami.
Praktyczne wskazówki dla bezpieczniejszej operacji „we śnie”
Ponieważ analiza pochodzi z rutynowej praktyki klinicznej, a nie z randomizowanego badania, nie może narzucać jednego „poprawnego” przepisu na znieczulenie. Mimo to wzorce, które ujawnia, dostarczają praktycznych wskazówek. Utrzymywanie infuzji propofolu na poziomie nie wyższym niż około 4 mg/kg/h podczas fazy rejestracji wydaje się zachowywać kluczowe elektryczne wskazówki potrzebne do nawigacji, pozwalając zespołowi chirurgicznemu korzystać z komfortu i efektywności znieczulenia ogólnego bez utraty precyzji. Gdy wyższe dawki są nieuniknione — na przykład u pacjentów o dużym lęku — indeks burstów może służyć jako zapasowy znacznik, pomagający zidentyfikować dolną granicę celu i ostrzec, że nagrania mogą być zniekształcone przez silne uspokojenie. Łączenie tych informacji z dokładnym obrazowaniem i testową stymulacją może zapobiec zbyt głębokiemu umieszczeniu elektrod.
Co to oznacza dla osób rozważających DBS
Dla pacjentów rozważających DBS badanie przynosi zarówno uspokojenie, jak i niuanse. Pokazuje, że operacja w znieczuleniu ogólnym z użyciem propofolu jest wykonalna i nadal może dostarczać wysokiej jakości wskazówek z nagrań mózgowych, pod warunkiem starannej kontroli poziomu leku. Przy umiarkowanych dawkach elektryczne drogowskazy mózgu pozostają czytelne, a elektrody można skierować ku temu samemu sweet spotowi, który przynosi korzyści pacjentom poddawanym zabiegom na czuwaniu. Przy bardzo wysokich dawkach jednak te drogowskazy bledną, a ryzyko umieszczenia elektrod nieco za głęboko wzrasta. Świadome tego anestezjolodzy i neurochirurdzy mogą dostosować dawkowanie propofolu i zwrócić szczególną uwagę na burstowe wzorce wyładowań, aby operacja DBS była zarówno komfortowa, jak i precyzyjnie ukierunkowana.
Cytowanie: Issabekov, G., Al-Fatly, B., Mousavi, M. et al. The graded effect of propofol in electrophysiology-guided navigation during deep brain stimulation surgery. npj Parkinsons Dis. 12, 64 (2026). https://doi.org/10.1038/s41531-025-01243-1
Słowa kluczowe: głęboka stymulacja mózgu, choroba Parkinsona, znieczulenie propofolem, rejestracje nerwowe, nawigacja podczas operacji mózgu