Clear Sky Science · pl
Otyłość przedkliniczna i kliniczna: rozpowszechnienie, powiązania z ryzykiem kardiometabolicznym oraz odpowiedź na interwencję stylu życia w badaniach NHANES, EPIC‑Potsdam i TULIP
Dlaczego to ma znaczenie dla codziennego zdrowia
Wielu ludziom mówi się, że mają „otyłość” na podstawie wartości wskaźnika masy ciała (BMI), ale taka etykieta nie wyjaśnia, jak bardzo są chorzy ani ile mogą zyskać na leczeniu. To badanie stawia proste, lecz istotne pytanie: wśród dorosłych z otyłością, kto ma już wyraźne uszkodzenia zdrowia, kto nadal znajduje się we wcześniejszym stadium, i w jakim stopniu zmiany stylu życia mogą przesunąć ludzi w kierunku niższego ryzyka?
Dwa stadia otyłości: wczesne obciążenie i wyraźne uszkodzenie
Międzynarodowa grupa ekspertów zasugerowała ostatnio podział otyłości na dwa stadia. Najpierw występuje „potwierdzona otyłość”, gdy wysoki BMI jest poparty innymi pomiarami ciała, takimi jak obwód talii czy skany tkanki tłuszczowej. W tej grupie osoby są następnie klasyfikowane jako mające „otyczność przedkliniczną” — czyli nadmiar tkanki tłuszczowej bez oczywistych problemów narządowych — lub „otyczność kliniczną”, gdzie pojawiają się wyraźne oznaki, że nadwaga szkodzi sercu, kontroli glikemii, nerkom, oddychaniu lub codziennemu funkcjonowaniu. Nowe badanie sprawdza, jak ta klasyfikacja działa w dużych grupach dorosłych z USA i Niemiec oraz co oznacza dla przyszłych chorób i reakcji na programy stylu życia.
Większość dorosłych z otyłością już ma problemy zdrowotne
Wykorzystując aktualne dane z amerykańskiego National Health and Nutrition Examination Survey (NHANES) i badania EPIC‑Potsdam w Niemczech, badacze stwierdzili, że praktycznie każdy dorosły z otyłością określoną na podstawie BMI miał również przynajmniej jeden dodatkowy wskaźnik nadmiaru tkanki tłuszczowej. Innymi słowy, potwierdzenie wykraczające poza BMI dodało niewiele nowej informacji. Co ważniejsze, ponad cztery na pięć osób z potwierdzoną otyłością spełniało przynajmniej jedną kliniczną cechę wskazującą, że otyłość już szkodzi organizmowi. Odsetek osób z „otycznością kliniczną” rósł wraz z wiekiem i wyższą klasą BMI, ale był wysoki nawet u wielu osób z łagodniejszą otyłością i u młodszych dorosłych.
Różne ryzyko chorób serca i cukrzycy
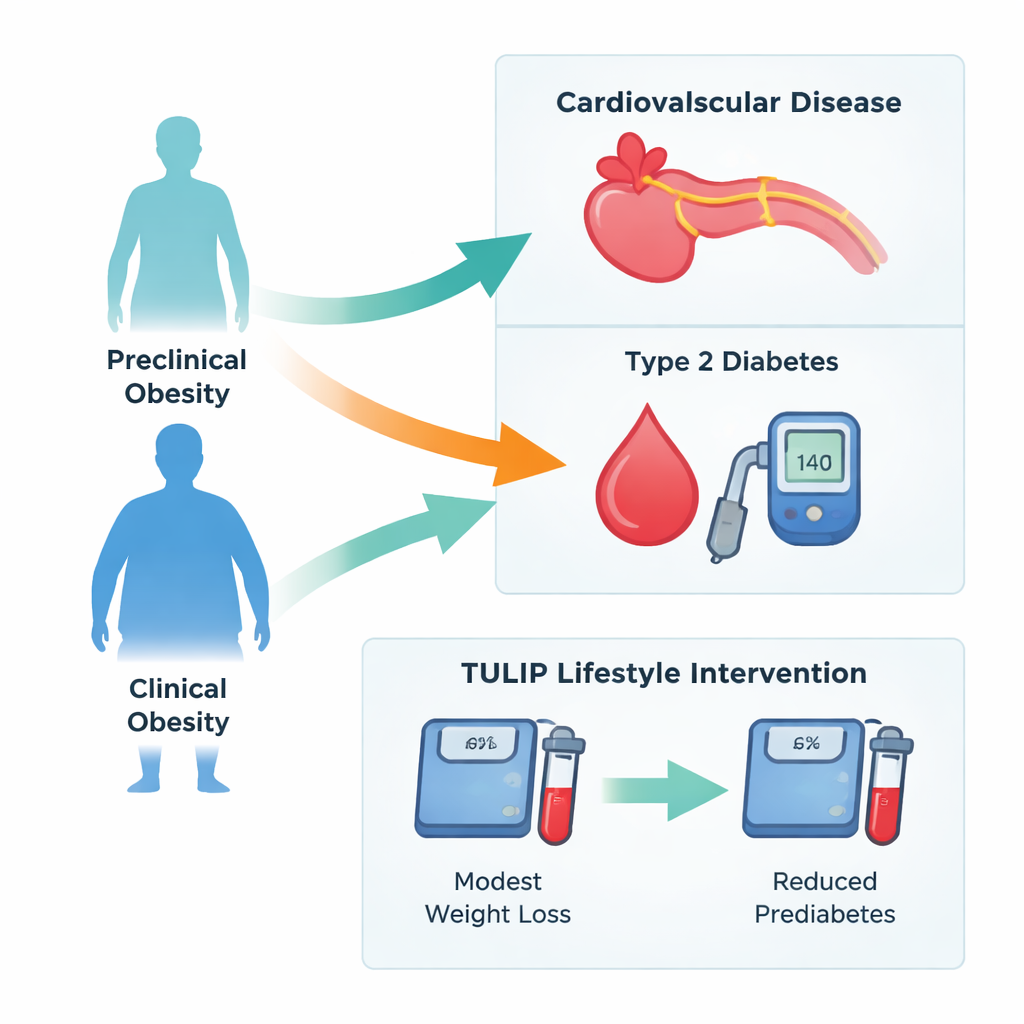
Aby zobaczyć, jak te kategorie przekładają się na choroby w praktyce, zespół obserwował uczestników badania EPIC‑Potsdam w czasie. Osoby z otyłością kliniczną miały niemal ośmiokrotnie wyższe ryzyko rozwoju cukrzycy typu 2 i prawie trzykrotnie wyższe ryzyko chorób układu sercowo‑naczyniowego w porównaniu z dorosłymi bez otyłości, którzy nie spełniali kryteriów klinicznych. Nawet osoby z grupy „otyczności przedklinicznej” — nadmiar tkanki tłuszczowej bez dużych objawów klinicznych — miały wyraźnie podwyższone ryzyko cukrzycy, choć ich ryzyko chorób serca nie było wyższe niż u osób bez otyłości, które jednak miały inne problemy kliniczne, np. wysokie ciśnienie krwi. Ten wzorzec sugeruje, że uszkodzenie kontroli glikemii związane z otyłością może pojawić się wcześniej niż uszkodzenia prowadzące do zawałów czy udarów.
Kiedy etykiety nie wykrywają metabolizmu wysokiego ryzyka
Oryginalna definicja „niezdrowego metabolizmu” w otyłości wymagała ścisłego połączenia wysokiego poziomu cukru we krwi, wysokich trójglicerydów i niskiego „dobrego” cholesterolu HDL. Nowe analizy pokazują, że to wąskie kryterium może klasyfikować wielu ludzi z szkodliwymi zmianami metabolicznymi do rzekomo łagodniejszej grupy przedklinicznej. Gdy autorzy złagodzili to kryterium, licząc dowolny z tych problemów, prawie każdy z potwierdzoną otyłością zostałby zaklasyfikowany jako mający otyłość kliniczną. Ma to znaczenie, ponieważ badanie również pokazuje, że umiarkowanie podwyższony poziom cukru i tłuszczów we krwi może już przekładać się na znacznie wyższe ryzyko długoterminowe, co sugeruje, że czekanie na pełny zestaw nieprawidłowości może opóźniać potrzebne leczenie.
Zmiana stylu życia może przesunąć ludzi poza otyłość kliniczną
Badacze przeanalizowali także program stylu życia TULIP w Niemczech, w którym dorośli z otyłością przez dziewięć miesięcy otrzymywali wsparcie dotyczące diety i aktywności fizycznej. Uczestnicy, którzy schudli ponad 3% masy ciała — niewiele, ale osiągalne w codziennym życiu — zaobserwowali spadek odsetka osób z otyłością kliniczną z 71% do 57%. Obniżyły się poziomy tłuszczów we krwi, a odsetek osób z stanem przedcukrzycowym zmniejszył się z około jednej na dwie do mniej niż jedna na trzy. Co ciekawe, młodszy wiek i niższa zawartość tłuszczu w wątrobie przewidywały większą szansę na przesunięcie się poza otyłość kliniczną, podczas gdy dokładne wyjściowe BMI czy ilość utraconej wagi były mniej istotne niż się spodziewano.
Co to oznacza dla pacjentów i klinicystów
Mówiąc wprost, badanie pokazuje, że w chwili gdy większość dorosłych spełnia kryteria BMI dla otyłości, wielu ma już wyraźne uszkodzenia zdrowia i znacznie wyższe szanse na przyszłe choroby serca i cukrzycę. Poleganie na dodatkowych pomiarach ciała lub bardzo rygorystycznych progach metabolicznych może dawać fałszywe zapewnienie osobom, które w rzeczywistości są w wysokim ryzyku. Równocześnie wyniki dają nadzieję: nawet umiarkowane, dobrze wspierane zmiany stylu życia mogą przesunąć znaczącą część osób z otyłości klinicznej z powrotem w kierunku otyłości przedklinicznej, zwłaszcza gdy zaczyna się wcześniej i zanim zbyt dużo tłuszczu zgromadzi się w narządach, takich jak wątroba. Autorzy twierdzą, że dopracowanie definicji „otyczności klinicznej” mogłoby pomóc lekarzom lepiej identyfikować, kto najbardziej skorzysta na szybkim wdrożeniu leczenia stylu życia lub farmakoterapii.
Cytowanie: Schiborn, C., Hu, F.B., Stefan, N. et al. Preclinical and clinical obesity: prevalence, associations to cardiometabolic risk and response to lifestyle intervention in NHANES and the EPIC-Potsdam and TULIP studies. Nat Commun 17, 1935 (2026). https://doi.org/10.1038/s41467-026-69738-w
Słowa kluczowe: stadia otyłości, ryzyko kardiometaboliczne, cukrzyca typu 2, interwencja stylu życia, BMI i tkanka tłuszczowa