Clear Sky Science · pl
Połączenie inhibitorów PARP i KRASG12D zwiększa skuteczność terapeutyczną, wykorzystując słabości w PDAC
Dlaczego to badanie ma znaczenie
Rak trzustki jest jednym z najgroźniejszych powszechnych nowotworów, głównie dlatego, że zwykle wykrywany jest późno i opiera się standardowym terapiom. Wiele z tych guzów napędzanych jest przez specyficzną mutację genetyczną zwaną KRASG12D, na którą obiecująco działa nowy eksperymentalny lek, lecz szybko pojawia się oporność. Badanie stawia praktyczne pytanie o realne znaczenie: czy można połączyć ten lek blokujący KRAS z drugim lekiem, aby przemienić krótkotrwałą odpowiedź w głębszy i dłużej utrzymujący się atak na nowotwór?
Uparte nowotwory z powszechną słabością
Większość gruczolakoraków przewodowych trzustki (PDAC) ma mutacje w genie KRAS, który działa niczym zaciśnięty pedał przyspieszenia wzrostu komórek. Wśród nich forma KRASG12D jest zarówno najczęstsza, jak i najsilniej związana z gorszym przeżyciem. Badacze najpierw potwierdzili, korzystając z dużych baz danych onkologicznych, że pacjenci z nowotworami niosącymi tę mutację mają zwykle gorsze rokowania niż osoby z innymi zmianami KRAS lub bez nich. Zauważyli też, że guzy KRASG12D wykazują wysoką aktywność genów odpowiedzialnych za naprawę uszkodzonego DNA, co sugeruje, że te nowotwory mogą polegać na silnych mechanizmach naprawy DNA, aby przetrwać ciągłe uszkodzenia związane z szybkim wzrostem.
Przymienić siłę w słabość
Zespół badał wysoce selektywny lek blokujący KRASG12D, nazwany MRTX1133, na komórkach raka trzustki hodowanych w laboratorium. Gdy leczono komórki z mutacją KRASG12D tym lekiem, a następnie wystawiano je na promieniowanie uszkadzające DNA, komórki miały trudności z naprawą złamanych fragmentów DNA. Testy molekularne wyjaśniły przyczynę: MRTX1133 obniżał poziomy kluczowych białek naprawczych, w tym BRCA1 i RAD51, które normalnie pomagają „łatać” niebezpieczne podwójne złamania nici DNA. Specjalistyczne testy reporterowe potwierdziły, że komórki stały się deficytowe w homologicznej rekombinacji — innymi słowy, utraciły jeden ze swoich najdokładniejszych systemów naprawy DNA.
Połączenie dwóch ukierunkowanych leków dla silniejszego efektu
Utrata tej ścieżki naprawczej to dokładnie taki rodzaj wady, który czyni komórki wrażliwymi na inną klasę leków — inhibitory PARP, stosowane już w niektórych rakach piersi i jajnika. Badacze połączyli więc MRTX1133 z inhibitorem PARP, olaparibem, w komórkach raka trzustki z mutacją KRASG12D oraz w modelach mysich. W kilku liniach komórkowych para leków działała razem znacznie lepiej niż którykolwiek z nich osobno, zabijając więcej komórek nowotworowych i ostro ograniczając ich zdolność do tworzenia nowych kolonii. U myszy niosących ludzkie lub mysie guzy trzustki z KRASG12D leczenie skojarzone zmniejszało guzy głębiej i trwalej niż pojedyncze leki oraz wywoływało więcej uszkodzeń DNA i śmierci komórek nowotworowych pod mikroskopem, przy jednoczesnym oszczędzaniu komórek normalnych.
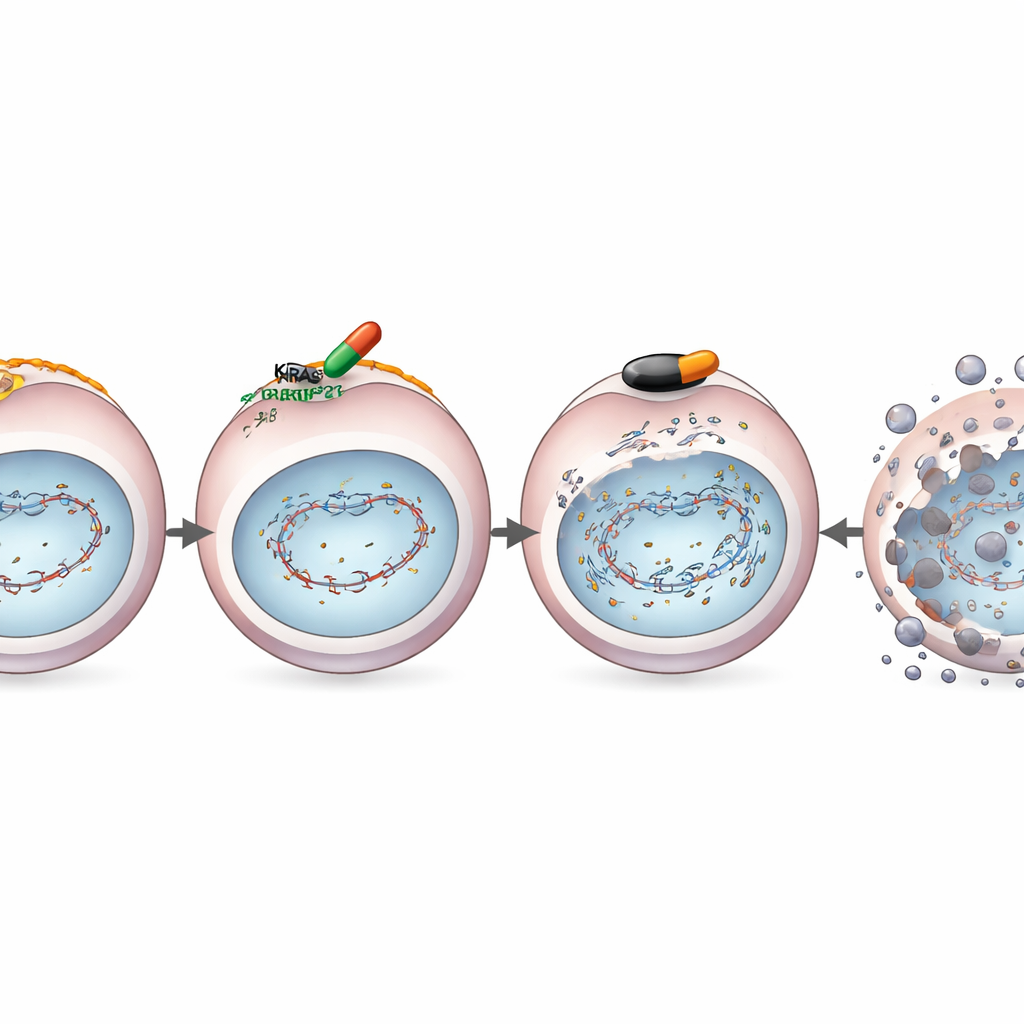
Działa nawet gdy pojawia się oporność
Leki ukierunkowane, takie jak MRTX1133, często zawodzą, ponieważ guzy przebudowują swoje obwody wzrostu i przywracają sygnalizację przez alternatywne szlaki. Zespół celowo stworzył linie komórkowe raka, które stały się oporne na hamujące działanie MRTX1133. Co niezwykłe, nawet w tych opornych komórkach lek nadal obniżał poziomy BRCA1, RAD51 i pokrewnych białek naprawczych, utrzymując słabość w naprawie DNA. W rezultacie połączenie MRTX1133 z olaparibem nadal wykazywało silne, współdziałające zabijanie komórek nowotworowych zarówno w hodowlach, jak i u myszy z opornymi guzami. Sugeruje to, że kombinacja atakuje podstawową wrażliwość, która utrzymuje się nawet po uruchomieniu klasycznych mechanizmów oporności.
Aktywacja układu odpornościowego
Ponad bezpośrednim uszkadzaniem komórek nowotworowych, leczenie skojarzone także przebudowało mikrośrodowisko guza. Korzystając z sekwencjonowania RNA pojedynczych komórek i cytometrii przepływowej u myszy z zachowaną odpornością, badacze stwierdzili, że terapia łącznie przyciągała do guzów więcej komórek CD8 walczących z rakiem oraz pomocniczych CD4 i popychała je w kierunku bardziej agresywnego, „efektorowego” stanu, jednocześnie redukując oznaki wyczerpania limfocytów T. Gdy eksperymentalnie usunięto komórki CD8, korzyść z pary leków zmalała, co pokazuje, że atak immunologiczny jest istotną częścią całkowitego efektu. Innymi słowy, strategia nie tylko łamie guz od wewnątrz poprzez paraliż naprawy DNA, lecz także zaprasza układ odpornościowy do przyłączenia się do walki.
Co to może znaczyć dla pacjentów
Chociaż konkretny lek przeciw KRASG12D testowany tutaj nie jest już dalej rozwijany klinicznie, badanie przekazuje jasny komunikat: selektywne blokowanie KRASG12D może stworzyć specyficzną słabość w naprawie DNA, która czyni guzy trzustki wyjątkowo wrażliwymi na inhibitory PARP, i to pozostaje prawdą nawet po pojawieniu się oporności na sam lek KRAS. Przyszłe leki ukierunkowane na KRASG12D mogą być łączone z inhibitorami PARP, a być może z immunoterapiami, aby przemienić niegdyś „nieleczalną” mutację w ukierunkowaną opcję terapeutyczną dla dużej części pacjentów z rakiem trzustki, których guzy niosą tę zmianę genetyczną.
Cytowanie: Xu, X., Chen, X., Xu, R. et al. Combination of PARP and KRASG12D inhibitors enhances therapeutic efficacy by exploiting vulnerabilities in PDAC. Nat Commun 17, 3118 (2026). https://doi.org/10.1038/s41467-026-69695-4
Słowa kluczowe: rak trzustki, KRASG12D, inhibitor PARP, naprawa DNA, terapia skojarzona