Clear Sky Science · pl
Laserowa termiczna terapia śródczaszkowa i adiuwantowy pembrolizumab w nawrotowym wysokogatunkowym astrocytoma: badanie fazy 1/randomizowane fazy 2b
Dlaczego to badanie nad rakiem mózgu ma znaczenie
Nawrotowy wysokogatunkowy astrocytoma, w tym glejak wielopostaciowy, jest jednym z najbardziej śmiertelnych nowotworów mózgu, a dostępne terapie rzadko zapewniają długotrwałą kontrolę. W badaniu sprawdzono dwuetapową strategię: użycie ciepła lasera do zniszczenia tkanki nowotworowej i czasowego „odblokowania” obrony mózgu, a następnie podanie leku immunologicznego, który pomaga limfocytom T organizmu zaatakować pozostałe komórki nowotworowe. Dla pacjentów i rodzin mierzących się z tą diagnozą praca ta bada, czy małoinwazyjny zabieg może przemienić niemal niewrażliwy nowotwór w taki, który w końcu zareaguje na immunoterapię.
Nowy sposób radzenia sobie z opornymi guzami mózgu
Pacjenci w tym badaniu mieli nawrotowe wysokogatunkowe astrocytomy po standardowej terapii, która zwykle obejmuje operację, radioterapię i chemioterapię. Naukowcy skupili się na dwóch narzędziach. Pierwsze, laserowa termiczna terapia śródczaszkowa (LITT), to zabieg „przez dziurkę od klucza”, w którym cienka sonda jest prowadzona pod kontrolą MRI do guza i służy do ogrzewania i niszczenia tkanki nowotworowej przy oszczędzaniu dużej części otaczającego mózgu. Drugie narzędzie to pembrolizumab, powszechnie stosowany lek immunoterapeutyczny blokujący PD-1 — molekularny „hamulec”, który często uniemożliwia limfocytom T atakowanie guzów. Wcześniejsze próby stosowania samych takich leków w tych nowotworach mózgu były rozczarowujące. Zespół postawił więc pytanie, czy wcześniejsze użycie lasera może przygotować guz i układ odpornościowy do lepszej odpowiedzi na pembrolizumab. 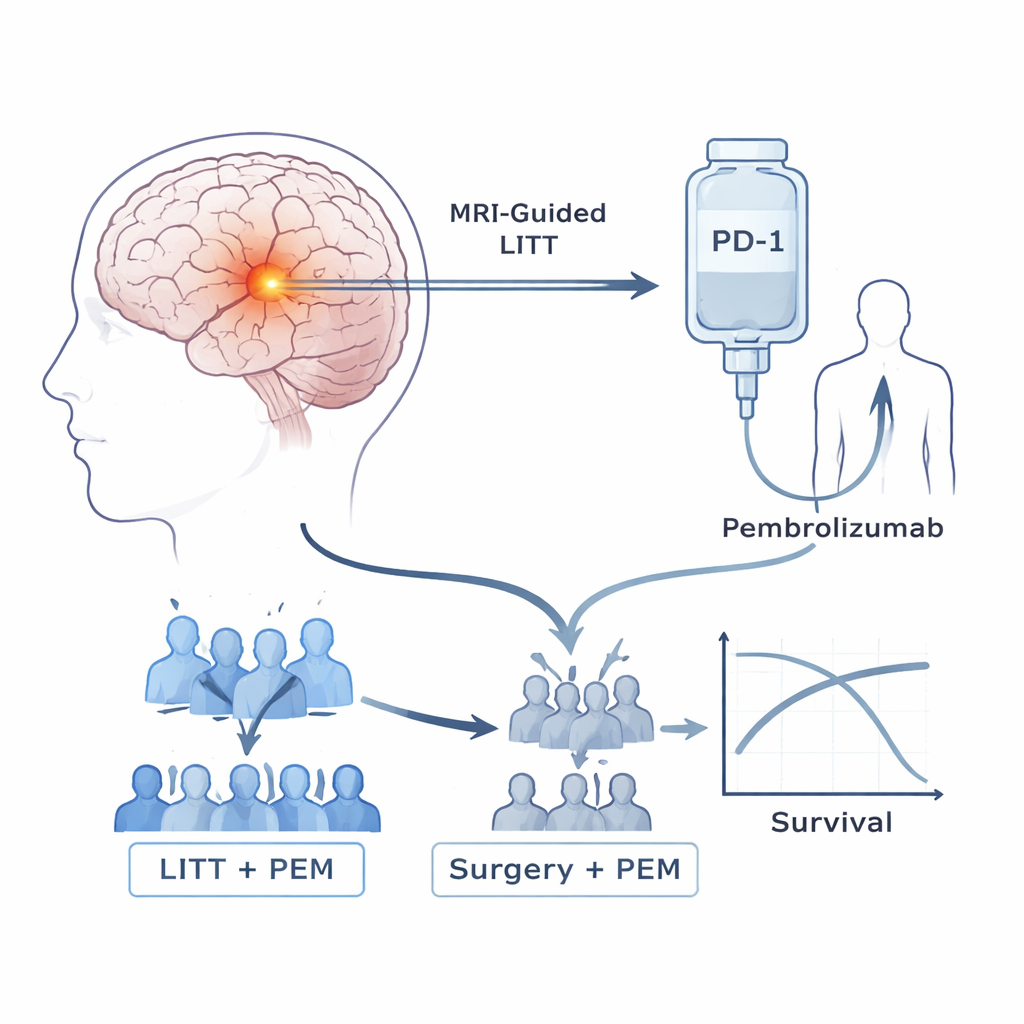
Jak przeprowadzono badanie kliniczne
Badanie rozpoczęło się od niewielkiej fazy oceniającej bezpieczeństwo, która wykazała, że pacjenci mogą bezpiecznie otrzymywać pembrolizumab co trzy tygodnie po LITT, bez działań niepożądanych ograniczających dawkę. Następnie przeszło do fazy 2b. Początkowo pacjenci byli losowo przydzielani do jednej z dwóch grup: LITT, a następnie pembrolizumab, lub konwencjonalna powtórna operacja mózgu bez lasera, po której następował pembrolizumab. W miarę pojawiania się zewnętrznych dowodów, że operacja wraz z immunoterapią daje niewielkie korzyści sama w sobie, niezależny komitet przejrzał wczesne wyniki tego badania. Widząc sygnały, że grupa bez lasera radzi sobie gorzej, podczas gdy grupa LITT wydawała się żyć dłużej, przerwano dalszą randomizację i wszyscy kolejni pacjenci otrzymali kombinację laser-plus-lek.
Co się stało z przeżyciem i kontrolą guza
Wśród 39 pacjentów, którzy otrzymali leczenie zgodnie z planem, osoby leczone kombinacją LITT plus pembrolizumab żyły znacząco dłużej niż te, które przeszły operację plus pembrolizumab. Mediana całkowitego przeżycia wynosiła około 11,8 miesiąca przy połączeniu LITT, w porównaniu do 5,2 miesiąca po samej operacji, a żaden z pacjentów operowanych tradycyjnie nie przeżył 18 miesięcy w przeciwieństwie do 42% pacjentów z grupy LITT. Czas do wznowy choroby także się poprawił: z 1,6 miesiąca w grupie operacyjnej do 4,5 miesiąca przy LITT. Około 27% pacjentów leczonych LITT wykazało mierzalne zmniejszenie guzów, a 70% osiągnęło przynajmniej czasową kontrolę choroby, podczas gdy wszyscy pacjenci po operacji bez lasera z pembrolizumabem doświadczyli postępu choroby. Działania niepożądane po leczeniu skojarzonym były przeważnie łagodne i dające się opanować — odnotowano przypadki biegunki, osłabienia mięśni i wzrostu enzymów wątrobowych, ale nie stwierdzono zgonów związanych z leczeniem.
Co robił układ odpornościowy
Aby zrozumieć, dlaczego kombinacja mogła działać, naukowcy szczegółowo badali komórki krwi w czasie, wykorzystując sekwencjonowanie RNA pojedynczych komórek oraz śledzenie receptorów T-komórkowych. Po LITT zaobserwowano, że konkretna grupa komórek odpornościowych wrodzonych, zwana monocytami nieklasycznymi, przeszła w bardziej aktywny stan powiązany z migracją, zapaleniem i interakcją z limfocytami T — zmian tych nie obserwowano po standardowej operacji. Po rozpoczęciu pembrolizumabu pacjenci z dłuższym przeżyciem wykazywali silne fale aktywacji limfocytów CD8 i klonalnej ekspansji, co oznacza, że wiele identycznych limfocytów T celujących w te same antygeny się mnożyło. Te komórki T miały tendencję do przechodzenia w stany pamięciowe i efektorowe zdolne rozpoznawać i zabijać komórki nowotworowe, zamiast popadać w wyczerpanie i nieefektywność. Długotrwale żyjący pacjenci wykazywali również spadek IDO-1, cząsteczki związanej z tłumieniem immunologicznym, co sugeruje, że kombinacja może uwalniać wiele warstw hamowania odporności. 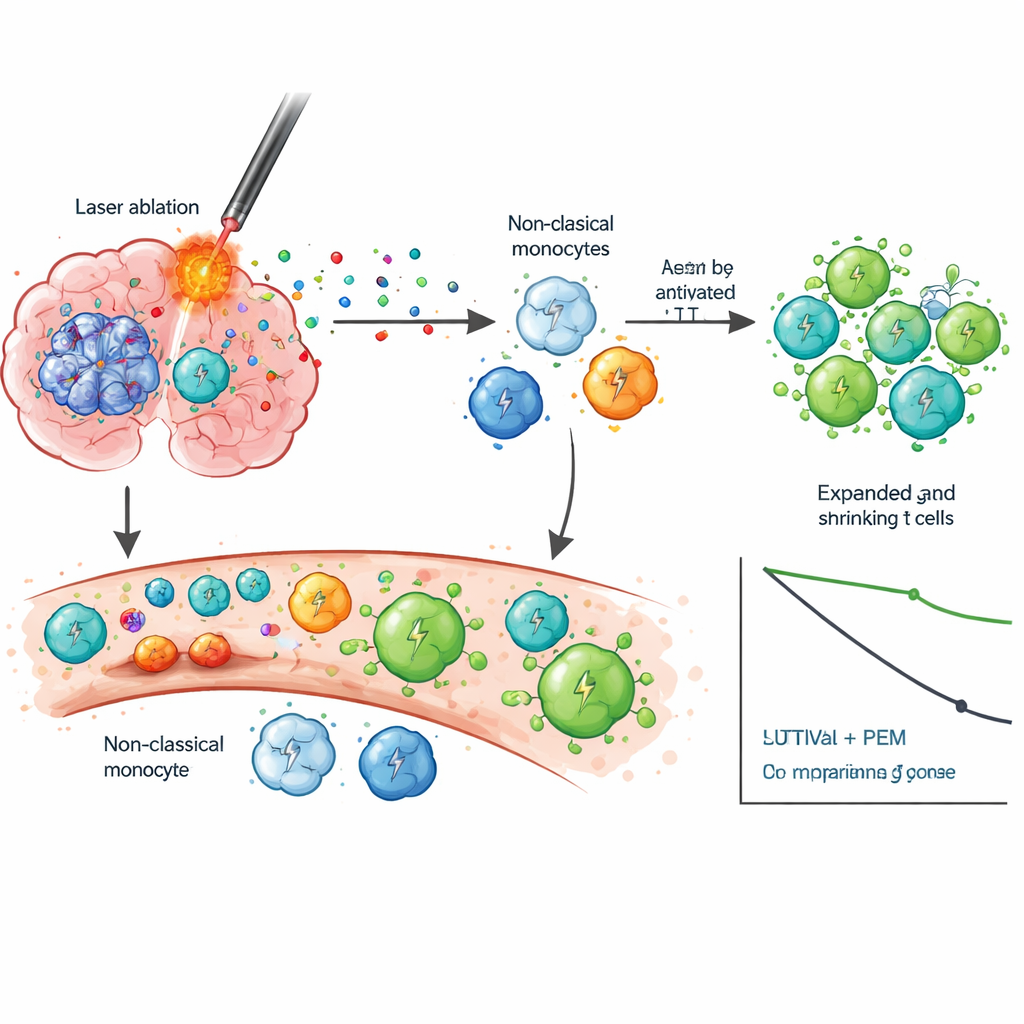
Co to może znaczyć dla pacjentów
Dla osób żyjących z nawrotowym wysokogatunkowym astrocytomą wyniki te sugerują, że zastosowanie ablacji laserowej prowadzonej pod kontrolą MRI w celu zmniejszenia masy guza, chwilowego rozluźnienia bariery krew–mózg i uwolnienia fragmentów guza do krążenia może przygotować grunt pod skuteczną immunoterapię tam, gdzie zwykle ona zawodzi. „Wysłanie sygnału” do układu odpornościowego przez LITT, a następnie usunięcie hamulca PD-1 za pomocą pembrolizumabu, wydaje się generować trwalsze odpowiedzi komórek T i wydłużać przeżycie w nowotworze o bardzo ograniczonych opcjach terapii. Ponieważ badanie było stosunkowo niewielkie, a randomizacja zakończyła się wcześniej, autorzy podkreślają, że potrzebne są większe, w pełni kontrolowane próby. Mimo to wyniki wskazują obiecującą strategię: łączenie precyzyjnie ukierunkowanego fizycznego zniszczenia guza z lekami immunologicznymi, by przemienić „zimny”, oporny guz mózgu w taki, który organizm w końcu rozpozna i z którym sobie poradzi.
Cytowanie: Campian, J.L., Le, S.B., Ghiaseddin, A. et al. Laser interstitial thermal therapy and adjuvant pembrolizumab in recurrent high-grade astrocytoma: a Phase 1/randomized Phase 2b trial. Nat Commun 17, 1763 (2026). https://doi.org/10.1038/s41467-026-69522-w
Słowa kluczowe: glejak wielopostaciowy, ablacja laserowa, pembrolizumab, immunoterapia, guz mózgu