Clear Sky Science · pl
Podział ekologiczny umożliwia współpracę fagów i antybiotyków w ludzkiej infekcji Pseudomonas
Dlaczego ta historia o zarazkach i wirusach ma znaczenie
Dla osób z mukowiscydozą zakażenia płuc mogą stać się trwającą całe życie walką, której standardowe antybiotyki w końcu przestają sprostać. W tej pracy śledzono starszego pacjenta, u którego infekcja uporczywym Pseudomonas przestała odpowiadać na wiele leków. Lekarze włączyli do leczenia starannie przygotowane wirusy atakujące te bakterie, zwane fagami. Monitorując nie tylko objawy, ale też mikroby i odpowiedzi immunologiczne w płucach pacjenta w czasie, badacze pokazują, jak antybiotyki, fagi i własne mechanizmy obronne pacjenta współdziałały, aby powściągnąć — choć nie całkowicie wyeliminować — groźną infekcję.
Płuco utknięte w długotrwałym patowym stanie
W zaawansowanej mukowiscydozie drogi oddechowe są zatkane gęstą wydzieliną, a bakterie Pseudomonas osiedlają się na dłużej. Na przestrzeni lat dzielą się na różne formy: niektóre otoczone śluzem są mniej agresywne, lecz łatwiejsze do zaatakowania przez antybiotyki, inne zaś są odsłonięte, szybko rosnące i silnie oporne na leki. U tego pacjenta współistniały dwie takie subpopulacje. Antybiotyki pierwszego rzutu działały krótko, ale musiały zostać przerwane z powodu uszkodzenia nerek. Drugi lek, cyprofloksacyna, nieco poprawił oddychanie, lecz pozwolił odporniejszym, wielolekowym bakteriom na ekspansję. Zamiast prostego zakażenia, płuco stało się mozaiką nisz bakteryjnych, które reagowały bardzo różnie na ten sam lek.
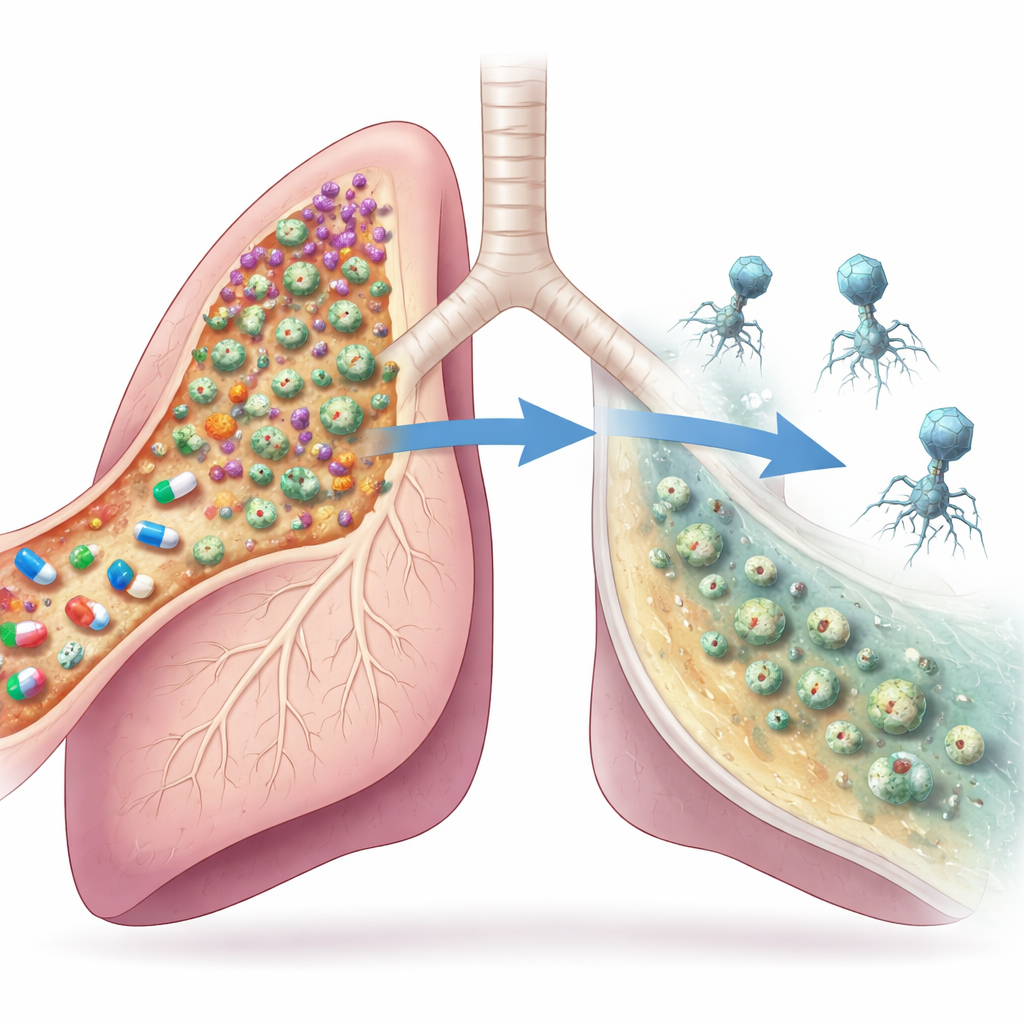
Wirusy łączą siły z lekami
Aby przechylić szalę, klinicyści wprowadzili dożylny koktajl dwóch fagów obok cyprofloksacyny. W ciągu kilku dni czynność płuc pacjenta poprawiła się bardziej niż przy samych antybiotykach, zdjęcia klatki piersiowej wykazały oczyszczenie dróg oddechowych, a wskaźniki zatrzymywania powietrza spadły w kilku obszarach płuc. Na poziomie mikroskopowym całkowita liczba komórek Pseudomonas w plwocinie najpierw wzrosła, a potem w ciągu tygodnia spadła ponad dziesięciokrotnie. Mieszanka bakterii też się zmieniła: upadł szybkorosnący, lekooporny szczep, podczas gdy śluzowate, mniej wirulentne komórki znów stały się dominujące, lecz na niższym ogólnym poziomie. Zamiast wyeliminować każdą bakterię, leczenie przesunęło infekcję w kierunku cichszego, przewlekłego stanu, z którym organizm pacjenta mógł współistnieć.
Ukryta gra sił między fagami a układem odpornościowym
Badacze także sekwencjonowali materiał genetyczny wirusów w plwocinie, żeby śledzić losy dwóch terapeutycznych fagów. Jeden fag rozrastał się wczesnie, namnażając w drogach oddechowych i ściśle towarzysząc załamaniu agresywnej grupy bakterii. Drugi ledwo się rozpędził. Badania krwi wyjaśniły przyczynę: pacjent już miał przeciwciała rozpoznające jeden z fagów i szybko wytworzył ich więcej, unieszkodliwiając go niemal od rozpoczęcia terapii. Przeciwciała przeciw bardziej skutecznemu fagowi pojawiły się później, po jego ekspansji w płucach, a następnie stopniowo rosły, ostatecznie ograniczając także jego aktywność. W tym czasie standardowe miary stanu zapalnego pozostawały w dopuszczalnych granicach, co wskazuje, że odpowiedź immunologiczna hamowała działanie fagów bez wywoływania szkodliwych zaostrzeń.
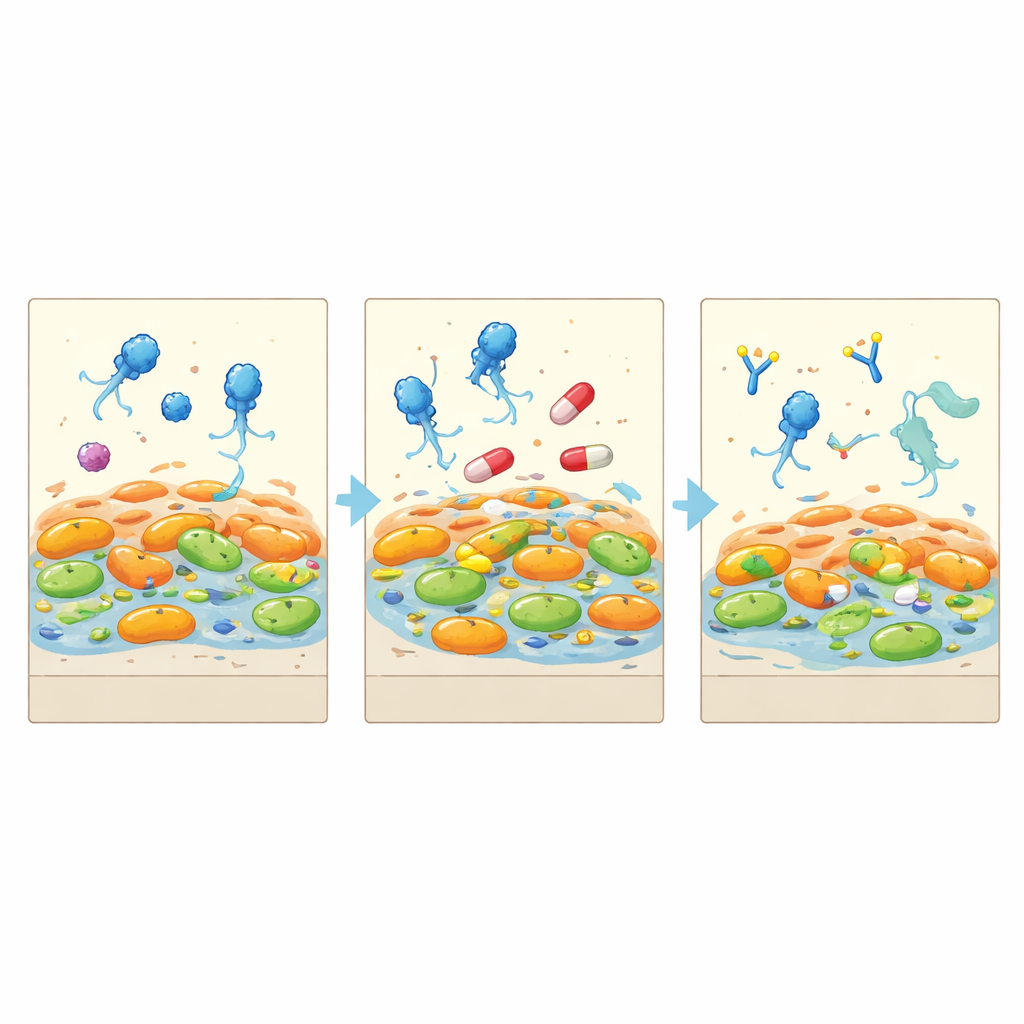
Jak bakterie zmieniły się, by przetrwać
Poprzez izolowanie bakterii przed, w trakcie i po terapii oraz czytanie ich genomów, zespół wykazał, że infekcja pochodziła z jednej długotrwałej linii Pseudomonas, która rozdzieliła się na wiele gałęzi. Pod atakiem fagów niektóre lekooporne komórki zniknęły całkowicie, podczas gdy inne przebudowały swoje zewnętrzne cząsteczki, by zablokować wejście fagów. Ci ocalali zapłacili cenę: rosły o 25–40 procent wolniej i wykazywały molekularne oznaki adaptacji do stresu zamiast szybkiej ekspansji. W międzyczasie śluzowate, mucoidalne bakterie obrały własną ścieżkę ewolucyjną, wzmacniając systemy pompujące leki i grube otoczki, które naturalnie zmniejszały ich narażenie na fagi. Efektem końcowym nie było przejęcie przez „superbakterię”, lecz społeczność przesunięta w stronę wolniejszych, mniej szkodliwych form.
Nowy sposób myślenia o leczeniu skojarzonym
Analizując dane kliniczne, mikrobiologiczne i immunologiczne, autorzy twierdzą, że poprawa pacjenta nie wynikała z prostego „super‑zabijania” przez leki i fagi. Zamiast tego antybiotyki i fagi działały w różnych częściach krajobrazu infekcji. Leki chemiczne szeroko ograniczały łatwiej dostępne bakterie i łagodziły stan zapalny, podczas gdy fagi celowały w ukryte, lekooporne kieszenie napędzające zaostrzenie. W miarę jak narastały przeciwciała i obrony bakteryjne, aktywność fagów naturalnie słabła, pozostawiając po sobie przeorganizowaną, niżej ryzykowną społeczność, którą układ odpornościowy pacjenta mógł utrzymać w ryzach. Autorzy nazywają tę skoordynowaną, lecz niekoniecznie ściśle synergistyczną strategię „chemobioterapią”: użyciem chemikaliów i żywych wirusów razem, by przekształcić ekosystem infekcji tak, by możliwa była trwała kontrola, zamiast całkowitego wykorzenienia.
Co to oznacza dla przyszłej opieki
Dla osób z trudnymi do leczenia zakażeniami, szczególnie przy mukowiscydozie, ten przypadek sugeruje, że fagi mogą funkcjonować jako prawdziwe biologiczne leki wewnątrz ludzkiego ciała, nawet gdy podaje się je dożylnie i w obliczu obrony immunologicznej. Podkreśla też, że powodzenie może zależeć mniej od zmiecenia każdego mikroba, a bardziej od skierowania całego systemu — bakterii, wirusów i odporności gospodarza — w bardziej stabilną, mniej szkodliwą konfigurację. Jeśli potwierdzą to większe badania, to oparte na ekosystemie podejście do leczenia może wskazać, jak planować czas i dawki fagów obok antybiotyków oraz jak uwzględniać istniejących wirusowych lokatorów pacjenta i pejzaż przeciwciał przy projektowaniu spersonalizowanych terapii.
Cytowanie: Luong, T., Kharrat, L., Champagne-Jorgensen, K. et al. Ecological partitioning enables phage–antibiotic cooperation in a human Pseudomonas infection. Nat Commun 17, 2615 (2026). https://doi.org/10.1038/s41467-026-69247-w
Słowa kluczowe: terapia fagowa, mukowiscydoza, infekcja Pseudomonas, oporność na antybiotyki, ekologia mikrobiomu