Clear Sky Science · pl
Neoadjuwantowa zmodyfikowana FOLFIRINOX plus niwolumab w granicznie resekcyjnym gruczolakoraku przewodów trzustkowych: pilotażowe badanie fazy 1
Dlaczego te badania są ważne
Rak trzustki należy do najbardziej śmiertelnych nowotworów, częściowo dlatego, że guzy często owinięte są wokół istotnych naczyń krwionośnych, co utrudnia zabieg operacyjny i sprzyja nawrotom. Lekarze dysponują silnymi schematami chemioterapii i nowymi lekami wzmacniającymi układ odpornościowy, ale jak dotąd większość kombinacji nie przedłużała istotnie przeżycia u chorych na raka trzustki. W tym badaniu przetestowano obiecujące połączenie intensywnej chemioterapii ze środkiem immunoterapeutycznym stosowanym przed operacją, a także szczegółowo przeanalizowano próbki guzów pacjentów, by zrozumieć, dlaczego układ odpornościowy wciąż ma trudności z opanowaniem tej choroby.
Nowy plan leczenia przed operacją
Naukowcy skupili się na osobach z rakiem trzustki określanym jako „granicznie resekcyjny”, kiedy guz styka się z głównymi naczyniami, ale możliwe jest jego usunięcie. Standardowa opieka obejmuje już kilka miesięcy chemioterapii przed zabiegiem, aby zmniejszyć guz i zaatakować utajone komórki nowotworowe w innych miejscach ciała. W tym pilotażowym badaniu 28 pacjentów otrzymało zmodyfikowaną wersję silnej czterolekowej kombinacji chemioterapeutycznej, zwanej FOLFIRINOX, razem z niwolumabem — lekiem odblokowującym hamulce limfocytów odpornościowych. Leki podawano do sześciu cykli, po czym lekarze oceniali ponownie możliwość operacji.
Bezpieczeństwo i wstępne wyniki kliniczne
Kluczowym pytaniem było, czy dodanie immunoterapii nie uczyni leczenia lub zabiegu zbyt niebezpiecznym. Badanie wykazało, że kombinacja była na ogół dobrze tolerowana. Prawie 80% pacjentów przeszło planowaną operację w terminie, a nie odnotowano ciężkich działań niepożądanych związanych z układem odporności przypisywanych niwolumabowi. Poważne problemy związane z leczeniem łączyły się raczej z chemioterapią, jak na przykład niski poziom białych krwinek. W czasie zabiegów chirurdzy byli w stanie w większości przypadków całkowicie usunąć guz, a poważne powikłania chirurgiczne, takie jak ciężkie przecieki trzustkowe, występowały rzadko.
W mikroskopowej ocenie usuniętych guzów u większości pacjentów stwierdzono wyraźne dowody uszkodzenia nowotworu po leczeniu. Około 9% nie miało wykrywalnych komórek nowotworowych w preparacie pooperacyjnym, kolejne 9% miało jedynie drobne pozostałości; większość wykazywała silną, ale niepełną odpowiedź. Parametry aktywności nowotworu w krwi i w badaniach obrazowych często się poprawiały, a typowy czas wolny od nawrotu po operacji wynosił około półtora roku. Jednak porównując te wyniki z tym, co zwykle obserwuje się przy samej chemioterapii, nie znaleziono przekonujących dowodów, że dodanie niwolumabu istotnie wydłużyło przeżycie całej grupy.
Co działo się wewnątrz guzów
Aby zrozumieć, dlaczego immunoterapia nie przyniosła więksych korzyści, zespół przeanalizował próbki guzów pobrane przed i po leczeniu oraz porównał je z próbkami od podobnych pacjentów leczonych jedynie chemioterapią. Wykorzystując nowoczesne techniki odczytu genu i szczegółowe barwienia skrawków tkankowych, stwierdzono, że guzy wystawione na działanie niwolumabu plus chemioterapii zawierały więcej dwóch kluczowych typów komórek odpornościowych: cytotoksycznych limfocytów T (które mogą bezpośrednio atakować komórki nowotworowe) oraz komórek plazmatycznych (produkujących przeciwciała). Na pierwszy rzut oka wyglądało to obiecująco, ponieważ w innych nowotworach wzrost liczby cytotoksycznych limfocytów po immunoterapii często zapowiada lepsze wyniki.
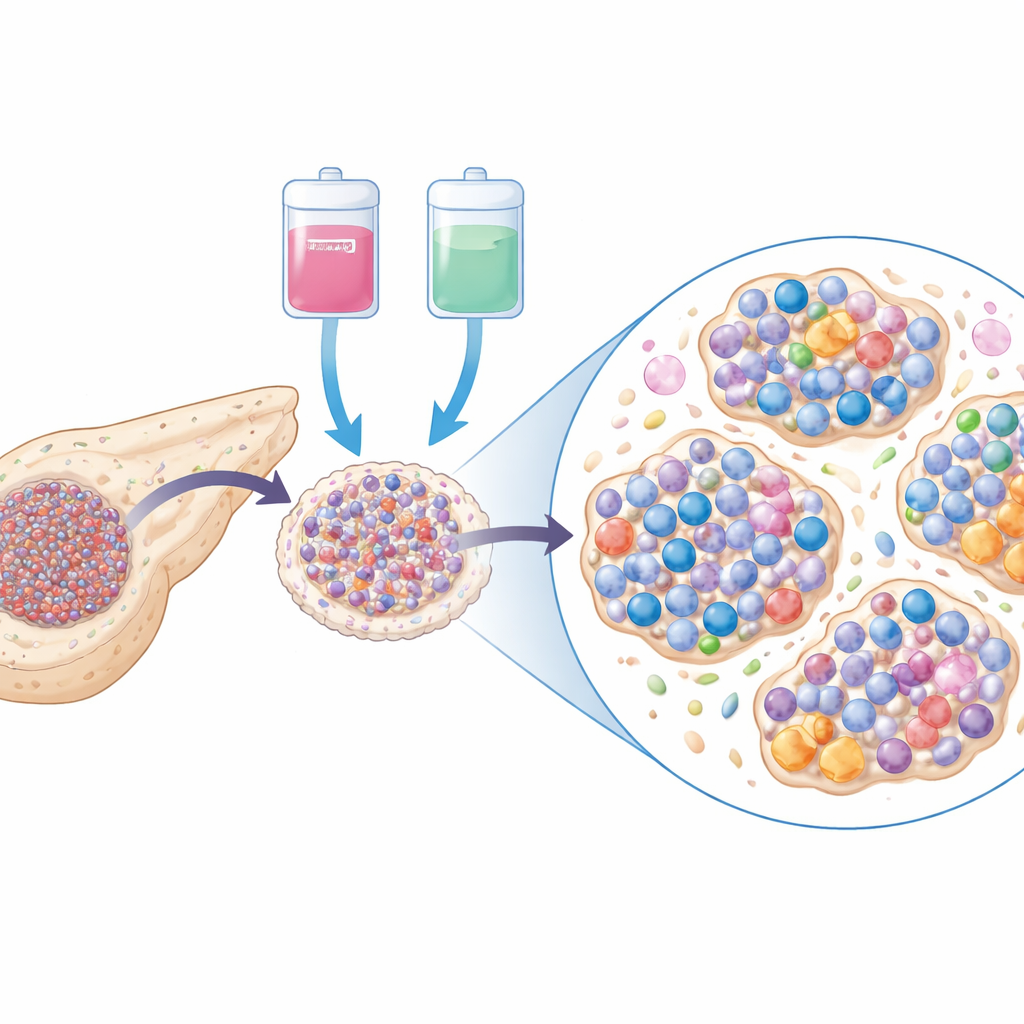
Zaburzone „sąsiedztwa” immunologiczne
Głębsza analiza ujawniła jednak bardziej niepokojący obraz. Wiele dodatkowych komórek plazmatycznych zlokalizowanych było w małych immunologicznych „sąsiedztwach” w obrębie guza, znanych jako agregaty limfoidalne. W innych nowotworach dobrze zorganizowane formy tych struktur pomagają „szkolić” zarówno komórki T, jak i B do rozpoznawania i zwalczania guza. W tym badaniu jednak agregaty limfoidalne wewnątrz guza często wyglądały na nieuporządkowane, z nietypowo wysokim stosunkiem komórek plazmatycznych do ich prekursorów B. Te skupiska bogate w komórki plazmatyczne miały na ogół mało centralnych komórek pamięci oraz wczesnych „progenitorów wyczerpanych” komórek T — czyli podzbiorów, które mogą zostać na nowo ożywione przez leki blokujące PD‑1, takie jak niwolumab. Zamiast tego dominowały w nich „końcowo wyczerpane” komórki T, wyglądające na wyczerpane i mniej zdolne do ataku na komórki nowotworowe.
Co to oznacza dla pacjentów
Podsumowując, połączenie niwolumabu z silną chemioterapią przed zabiegiem okazało się bezpieczne i wywołało dobrą redukcję guza, lecz nie wykazało wyraźnej korzyści w postaci przedłużonego przeżycia u większości chorych z tym typem raka trzustki w porównaniu z samą chemioterapią. Mała grupa pacjentów osiągnęła jednak znakomite rezultaty, z całkowitymi lub niemal całkowitymi odpowiedziami i wieloletnią remisją, co sugeruje, że istnieje podzbiór guzów, który może skorzystać z takiego podejścia. Mapowanie odpowiedzi immunologicznej wskazuje, że u wielu pacjentów blokada PD‑1 może przekształcać krajobraz odpornościowy wewnątrz guza w sposób niekorzystny — sprzyjając komórkom produkującym przeciwciała i wyczerpanym limfocytom T, zamiast budować trwały, skoordynowany atak. Przyszłe terapie mogą wymagać zachowania lub przywrócenia zdrowych „sąsiedztw” immunologicznych w guzie, aby zarówno komórki T, jak i B mogły skuteczniej współdziałać, co potencjalnie uczyni immunoterapię silniejszym sojusznikiem w walce z rakiem trzustki.
Cytowanie: Wainberg, Z.A., Link, J.M., Premji, A. et al. Neoadjuvant modified FOLFIRINOX plus nivolumab in borderline-resectable pancreatic ductal adenocarcinoma: a pilot phase 1 trial. Nat Commun 17, 2232 (2026). https://doi.org/10.1038/s41467-026-68976-2
Słowa kluczowe: rak trzustki, immunoterapia, chemioterapia, mikrośrodowisko guza, badanie kliniczne