Clear Sky Science · pl
Zwiększenie ekspresji NKG2D uwrażliwia guzy na skojarzoną terapię anty-PD1 i anty-VEGF oraz zapobiega utracie słuchu
Dlaczego te badania mają znaczenie dla osób z utratą słuchu
Niektórzy dziedziczą schorzenie zwane schwannomatozą związaną z NF2, które powoduje powstawanie łagodnych guzów na nerwach ucha wewnętrznego i często prowadzi do stopniowej, trwałej utraty słuchu. Obecne terapie mogą zmniejszać guzy, ale mogą też uszkadzać słuch lub z czasem przestać działać. W tym badaniu analizowano nowe połączenie leków, które nie tylko hamuje wzrost guzów w modelach laboratoryjnych, lecz także pomaga chronić słuch, wskazując na łagodniejsze i dłużej działające opcje dla pacjentów.
Zrozumienie guzów stojących za ciszą
W schwannomatozie związanej z NF2 tworzą się guzy zwane nerwiakami osłonkowymi przedsionkowymi na nerwie słuchowo-przedsionkowym wewnątrz czaszki. W miarę powiększania się guzów mogą one uszkadzać delikatne włókna nerwowe przenoszące sygnały dźwiękowe do mózgu, a w ciężkich przypadkach uciskać pień mózgu. Operacje i radioterapia mogą ratować życie oraz usuwać lub kontrolować guzy, ale obie metody wiążą się z istotnymi ryzykami: pogorszeniem słuchu, zawrotami głowy i osłabieniem nerwu twarzowego. Lek o nazwie bewacyzumab, blokujący sygnał wzrostu naczyń (VEGF), bywa stosowany do zmniejszania tych guzów i poprawy słuchu, lecz pomoże jedynie około jednej trzeciej pacjentów, a efekt często słabnie. To skłoniło badaczy do poszukiwania terapii bezpieczniejszych i trwalszych.
Rekrutowanie układu odpornościowego na sojusznika
W ciągu ostatniej dekady terapia nowotworów została przekształcona przez inhibitory punktów kontrolnych układu odpornościowego — leki, które „zwalniają hamulce” na komórkach odpornościowych, pozwalając im skuteczniej atakować guzy. Jednym z takich hamulców jest PD-1, obecny na powierzchni komórek odpornościowych, który po aktywacji może je wyłączyć. Autorzy badania zastanawiali się, czy blokada PD-1 (przy użyciu przeciwciała anty-PD1) może pomóc układowi odpornościowemu kontrolować nerwiaki przedsionkowe, oraz czy połączenie tego z terapią blokującą VEGF zadziała jeszcze lepiej. Wykorzystując modele mysie wiernie odwzorowujące ludzkie guzy ucha wewnętrznego i obwodowych nerwów, leczono zwierzęta anty-VEGF samym, anty-PD1 samym lub kombinacją, następnie monitorowano wzrost guzów, przeżywalność i słuch.
Sprawianie, by naczynia guza działały lepiej, a nie znikały
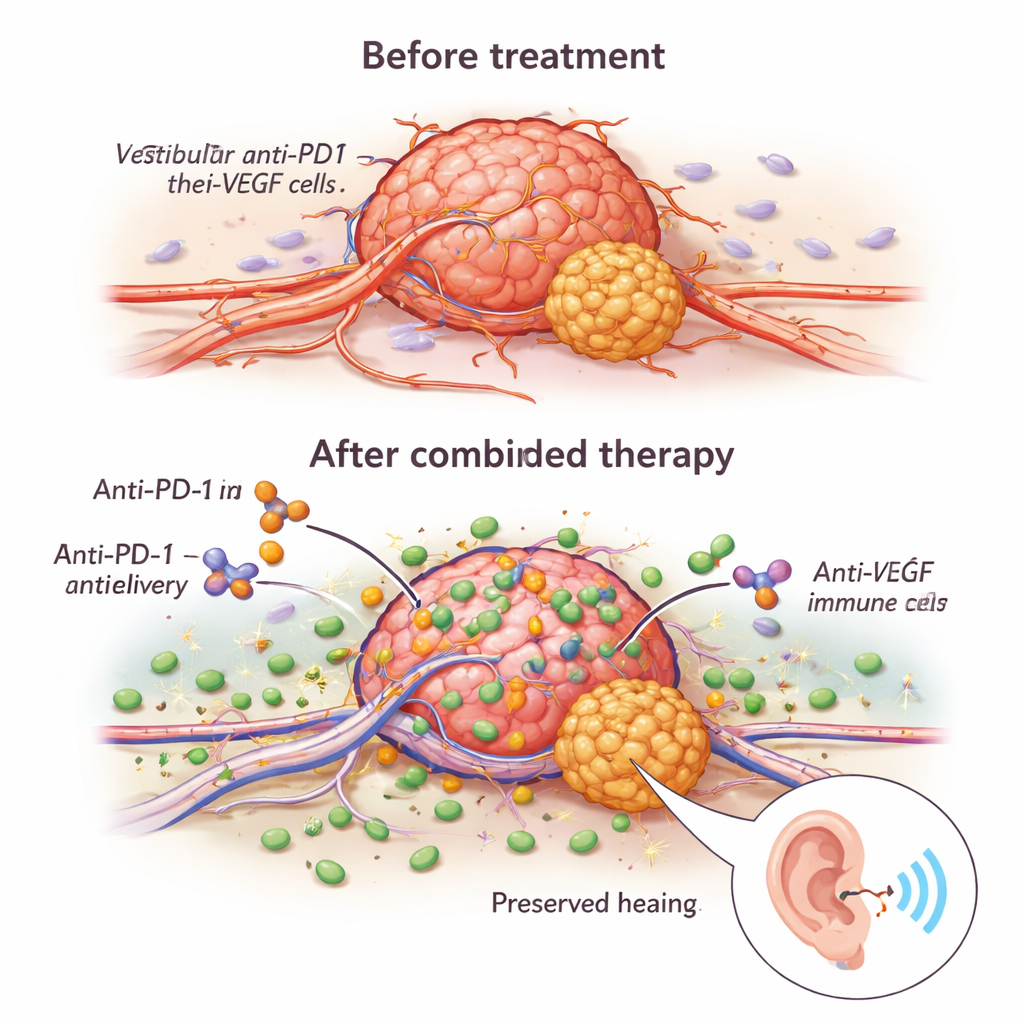
Zespół odkrył, że anty-VEGF robi więcej niż tylko „zagłodzić” guzy. Przebudowywał ich nieprawidłowe, przeciekające naczynia krwionośne w bardziej stabilne, lepiej funkcjonujące kanały. Pod mikroskopem leczone guzy miały więcej naczyń pokrytych komórkami podporowymi oraz większy odsetek naczyń faktycznie transportujących krew. Ta „normalizacja” poprawiła dostarczanie przeciwciała anty-PD1 do guza i umożliwiła napływ większej liczby komórek odpornościowych walczących z rakiem — zwłaszcza limfocytów CD8 i komórek NK. U myszy otrzymujących terapię skojarzoną guzy rosły wolniej, miały mniej dzielących się komórek i więcej komórek podlegających programowanej śmierci, a zwierzęta żyły dłużej niż przy zastosowaniu któregokolwiek z leków osobno.
Zwiększanie siły zabijania komórek odpornościowych
Korzyści ze stosowania kombinacji nie sprowadzały się jedynie do napływu większej liczby komórek odpornościowych do guza; komórki te po przybyciu były również bardziej agresywne. Terapia anty-VEGF zwiększała obecność molekuł takich jak granzyme B i perforyna — molekularnych „pocisków” układu odpornościowego przebijających komórki nowotworowe. Kluczowym przełącznikiem w tym procesie był receptor NKG2D, obecny zarówno na komórkach T, jak i NK. Anty-VEGF nasilał ekspresję NKG2D oraz jego partnerów na komórkach guza, czyniąc komórki odpornościowe skuteczniejszymi zabójcami w testach laboratoryjnych. Gdy badacze zablokowali NKG2D, efekty przeciwnowotworowe terapii znacząco spadły, co pokazuje, że ta ścieżka jest centralna dla synergii leków. Co ważne, małe próbki ludzkich guzów leczonych długotrwale bewacyzumabem wykazywały profile ekspresji genów zgodne z bardziej aktywowanymi, mniej „wypalonymi” komórkami T i NK, sugerując, że podobne wzmocnienie odporności może zachodzić u pacjentów.
Ochrona słuchu przy jednoczesnej kontroli guzów
Kluczowym pytaniem było, czy terapie oparte na modulacji odporności zaszkodzą, czy pomożeją słuchowi. U zdrowych myszy podanie anty-PD1 samego nie zmieniało progów słuchowych, co sugeruje, że lek nie powoduje krótkoterminowych uszkodzeń układu słuchowego. U myszy z guzami anty-VEGF sam w sobie poprawiał słuch w porównaniu z brakiem leczenia, co odzwierciedla doświadczenia kliniczne. Anty-PD1 sam oraz kombinacja anty-PD1 z anty-VEGF przywracały progi słuchowe do poziomów zbliżonych do normalnych. Kiedy badacze odtworzyli scenariusz zbliżony do praktyki klinicznej — najpierw leczenie anty-VEGF, a potem kontynuacja, przerwanie lub dodanie anty-PD1 — stwierdzili, że przełączenie na anty-PD1 nadal może spowolnić wzrost guza, ale zaprzestanie anty-VEGF likwidowało jego korzyść dla słuchu. Utrzymanie anty-VEGF i dodanie anty-PD1 dawało najlepsze wyniki zarówno dla przeżywalności, jak i zachowania słuchu.
Co to może znaczyć dla pacjentów
Dla osób żyjących ze schwannomatozą związaną z NF2 praca ta sugeruje przyszłość, w której leczenie robi więcej niż tylko powstrzymuje guzy — może też zachować zdolność słyszenia. W starannie zaprojektowanych modelach mysich połączenie blokera VEGF z inhibitorem PD-1 stworzyło korzystniejsze środowisko dla komórek odpornościowych, wzmocniło ich zdolność zabijania przez NKG2D i lepiej chroniło słuch niż każda z metod osobno. Chociaż niezbędne są badania kliniczne potwierdzające bezpieczeństwo i skuteczność u ludzi, badanie kładzie jasne podstawy do testowania tego połączenia leków jako nowej, potencjalnie bardziej trwałej strategii leczenia nerwiaków osłonkowych przedsionkowych i zapobiegania utracie słuchu.
Cytowanie: Lu, S., Yin, Z., Wu, L. et al. NKG2D upregulation sensitizes tumors to combined anti-PD1 and anti-VEGF therapy and prevents hearing loss. Nat Commun 17, 1148 (2026). https://doi.org/10.1038/s41467-026-68865-8
Słowa kluczowe: nerwiak osłonkowy przedsionkowy, NF2, immunoterapia, bewacyzumab, ochrona słuchu