Clear Sky Science · pl
Stymulacja rdzenia kręgowego w zaburzeniach chodu w chorobie Parkinsona: podwójnie zaślepione, randomizowane badanie pilotażowe z otwartym przedłużeniem
Kiedy chodzenie staje się codzienną walką
Wiele osób z chorobą Parkinsona doświadcza sytuacji, w której chodzenie, niegdyś automatyczne, staje się stałym wyzwaniem. Stopy mogą nagle wydawać się „przyklejone” do podłoża, co sprawia, że codzienne czynności stają się ryzykowne i męczące. Badanie postawiło proste, ale istotne pytanie: czy małe wszczepione urządzenie wysyłające delikatne impulsy elektryczne do rdzenia kręgowego może bezpiecznie poprawić chód tych pacjentów i czy warto testować tę metodę w większych badaniach?
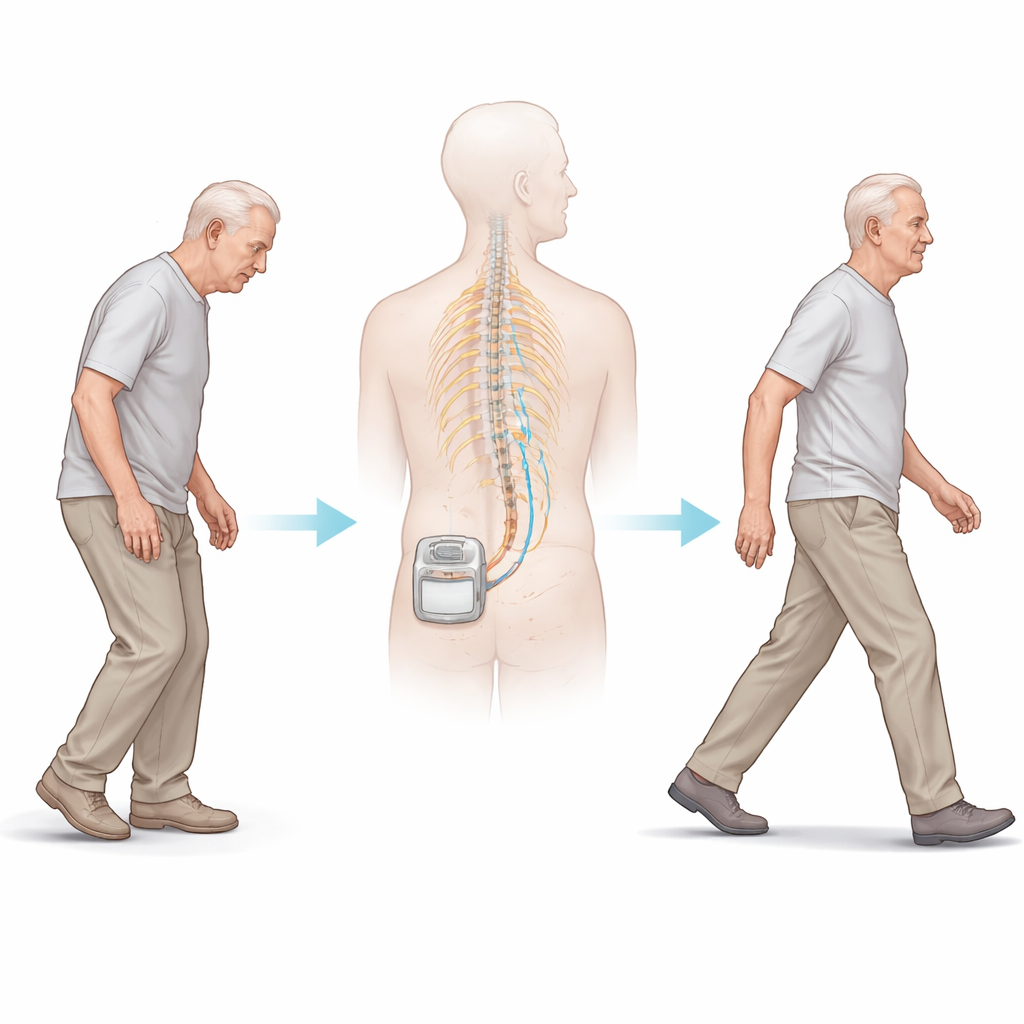
Nowe zastosowanie terapii przeciwbólowej
Stymulacja rdzenia kręgowego jest już stosowana w łagodzeniu silnych, przewlekłych bólów. Chirurdzy umieszczają cienki przewód wzdłuż kręgosłupa i łączą go z zasilanym bateryjnie generatorem impulsów pod skórą. Urządzenie wysyła niewielkie wyładowania elektryczne do dróg nerwowych. W ciągu ostatniej dekady lekarze zauważyli, że niektórzy pacjenci z chorobą Parkinsona, którzy otrzymali tę terapię z powodu bólu pleców, wydawali się też poruszać łatwiej. Ta obserwacja zainspirowała badanie STEP-PD, które przetestowało specyficzny wzorzec „burst” stymulacji zaprojektowany tak, by nie powodować mrowienia, co umożliwiało rzetelne porównanie rzeczywistej stymulacji z warunkiem pozorowanym (urządzenie wyłączone).
Jak zaplanowano badanie
Badacze zrekrutowali osoby z chorobą Parkinsona, które mimo dobrze dostrojonej farmakoterapii cierpiały na uciążliwe zamarzanie chodu. Po operacji wszczepienia stymulatora rdzenia w okolicy środkowego odcinka pleców dwunastu uczestników przeszło sześciomiesięczną fazę podwójnie zaślepioną: połowa została losowo przydzielona do stymulacji typu burst, a połowa do pozostawienia urządzenia wyłączonego. Ani pacjenci, ani badający lekarze nie wiedzieli, kto był w której grupie. Wszyscy uczestnicy kontynuowali potem kolejne sześć miesięcy w fazie otwartej, w której każdy otrzymał aktywną stymulację. W trakcie trwania badania zespół mierzył równowagę i chód za pomocą standardowych skal ruchowych, prostych testów chodzenia, czujników domowych oraz kwestionariuszy dotyczących mobilności i jakości życia. Rezonanse PET dwiema metodami śledziły zmiany aktywności mózgu oraz w systemie chemicznym związanym z uwagą i ruchem.
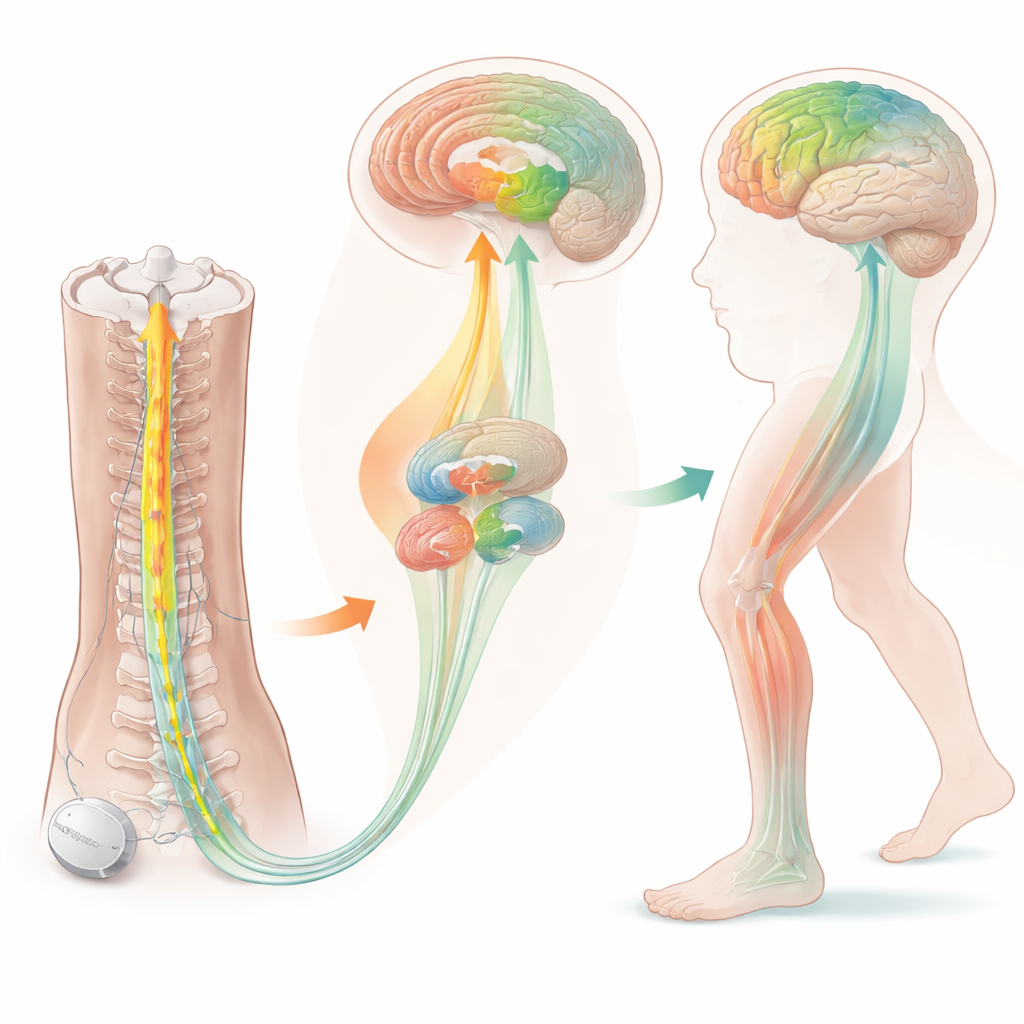
Najpierw bezpieczeństwo, potem sygnały
Badanie wykazało, że tego typu stymulacja rdzenia była w dużej mierze bezpieczna i akceptowalna. Większość problemów wiązała się z samą operacją, takimi jak przejściowy ból, obrzęk czy konieczność przesunięcia elektrody, i te komplikacje zostały opanowane bez trwałych szkód. Co istotne, główny test kliniczny badania — łączny wynik oceniający problemy z równowagą i chodzeniem — nie poprawił się istotnie po sześciu miesiącach stymulacji burst w porównaniu z grupą pozorowaną. Jednak przy bliższej analizie pojawiły się zachęcające sygnały: sztywność i spowolnienie nóg poprawiły się podczas stymulacji, a szczegółowy wynik „Dolnej części ciała i chodu” zmniejszał się w czasie, zwłaszcza po pełnym roku leczenia. Porównanie tych pacjentów z podobną grupą z dużej bazy danych Parkinsona wykazało, że osoby bez stymulacji miały tendencję do pogorszenia w ciągu roku, podczas gdy osoby ze stymulacją raczej utrzymywały stan lub nieznacznie się poprawiały.
Co ujawniły skany mózgu
Obrazowanie mózgu dostarczyło wglądu w to, jak stymulacja może działać. Przed leczeniem osoby z zamarzaniem chodu wykazywały nietypową aktywność w obszarach mózgu zaangażowanych w uwagę i kontrolę ruchu, w tym w prawym rejonie czołowym oraz w węźle zwanym przednią wyspą. Po miesiącach stymulacji zużycie glukozy w wzgórzu — przekaźniku, który pomaga koordynować ruch — zmniejszyło się, a sygnalizacja z pewnych cholinergicznych (używających acetylocholiny) zakończeń nerwowych w obszarach motorycznych i uwagi również osłabła. Zamiast wskazywać na uszkodzenie, te przesunięcia prawdopodobnie odzwierciedlają normalizację nadaktywowanych obwodów, które mózg wykorzystywał jako kompensację problemów z chodem. Zmiany biologiczne korespondowały z stopniowym złagodzeniem sztywności i spowolnienia nóg widocznych w testach klinicznych.
Dlaczego potrzebne są większe, mądrzejsze badania
Z perspektywy osoby spoza środowiska medycznego przekaz jest mieszany, ale pełen nadziei. To małe, starannie kontrolowane badanie wykazało, że burst stymulacja rdzenia nie przyniosła wyraźnego, krótkoterminowego rozwiązania problemów z chodzeniem w chorobie Parkinsona, więc nie można jej na razie polecać jako sprawdzonej terapii chodu. Jednak terapia wydawała się bezpieczna, a z czasem łagodziła sztywność i spowolnienie nóg, a skany mózgu wskazywały na znaczące przesunięcia w sieciach ruchowych. Badanie podkreśliło też istotne wnioski projektowe — kogo włączać, które skale są najbardziej czułe, jak długo leczyć — które posłużą do zaplanowania większych, rozstrzygających prób. Innymi słowy, chociaż stymulacja rdzenia nie jest jeszcze remedium na problemy z chodzeniem, może stać się częścią przyszłego zestawu narzędzi pomagających osobom z Parkinsonem dłużej i bezpieczniej pozostać na nogach.
Cytowanie: Terkelsen, M.H., Hvingelby, V.S., Johnsen, E.L. et al. Spinal cord stimulation therapy for gait impairment in Parkinson’s disease: a double-blinded, randomised feasibility trial with an open extension. Nat Commun 17, 2168 (2026). https://doi.org/10.1038/s41467-026-68782-w
Słowa kluczowe: choroba Parkinsona, zaburzenia chodu, stymulacja rdzenia kręgowego, głębokie sieci mózgowe, neuromodulacja