Clear Sky Science · pl
Geograficzny przeciek oporności na leki przeciwmikrobowe po masowym podawaniu azytromycyny
Dlaczego to ma znaczenie dla zdrowia dzieci
Azytromycyna, powszechny antybiotyk, była stosowana w masowych kampaniach lekowych, aby ratować życie małych dzieci w niektórych częściach Afryki subsaharyjskiej, w tym w Nigrze. Te kampanie zmniejszyły śmiertelność dzieci, ale wywołały poważne obawy: czy mogły też sprzyjać rozprzestrzenianiu się opornych bakterii z leczonych wiosek do sąsiednich społeczności, które nigdy nie otrzymują leku? Badanie to sprawdza, czy takie „przecieki” oporności zachodzą między wioskami — to kluczowe pytanie dla krajów rozważających rozszerzenie tych programów, oceniając korzyści i ryzyka.
Kampanie ratujące życie i ich ukryte ryzyko
Wcześniejsze duże badania wykazały, że podawanie azytromycyny dwa razy w roku wszystkim małym dzieciom w obszarach o wysokiej śmiertelności zmniejsza zgony o około 14–18 procent. Ten sukces skłonił Światową Organizację Zdrowia i rządy, takie jak nigeryjski, do rozważenia szerszego zastosowania tej strategii. Jednak antybiotyki nie tylko zabijają szkodliwe bakterie — sprzyjają też przetrwaniu szczepów, które potrafią się im oprzeć. W poprzednich badaniach ta sama grupa naukowców wykryła wyraźne ślady bakterii opornych na azytromycynę u leczonych dzieci. Nie było jednak wiadomo, czy te oporne drobnoustroje pozostają w leczonych wioskach, czy też rozprzestrzeniają się na zewnątrz, zmniejszając skuteczność antybiotyków dla innych.
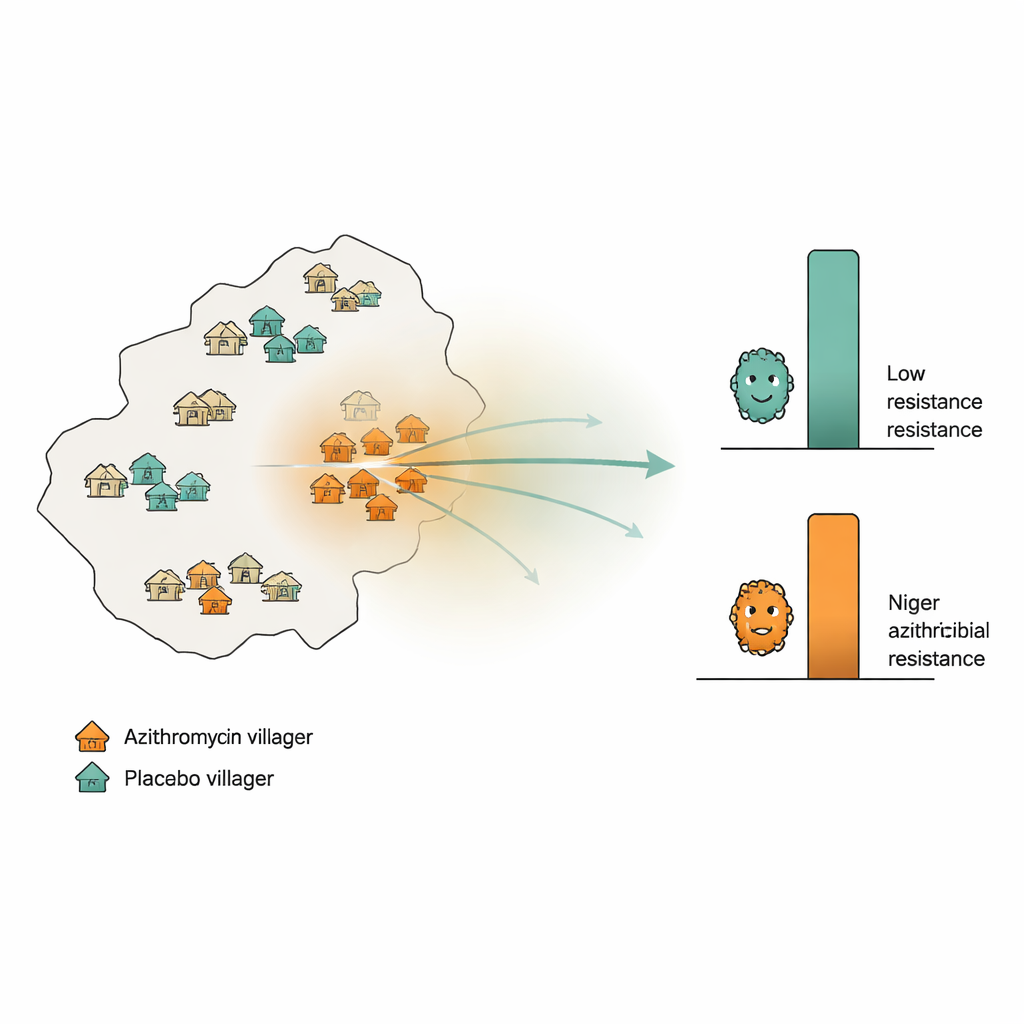
Śledzenie oporności w krajobrazie wiejskim
Naukowcy wykorzystali duże badanie dotyczące przeżywalności dzieci w regionie Dosso w Nigrze, gdzie 594 wioski losowo przydzielono do otrzymywania azytromycyny lub nieaktywnego placebo dwa razy w roku przez dwa lata. Dodatkowo losowo wybrano 30 odrębnych „wiosek monitorujących”: połowa otrzymywała azytromycynę, połowa placebo. Z tych wiosek zespoł pobrał wymaz z odbytu od 10 dzieci na wioskę na początku badania i ponownie po 24 miesiącach. Przy użyciu głębokiego sekwencjonowania DNA zmierzono, ile genów związanych z opornością na makrolidy (klasę obejmującą azytromycynę) było średnio obecnych w każdej wiosce. Obliczono też, dla każdej wioski monitorującej, jak intensywne było stosowanie azytromycyny w otaczającym obszarze — licząc wszystkie dawki podane w pobliskich wioskach i nadając większą wagę wioskom bliższym.
Poszukiwanie oznak rozprzestrzeniania się między wioskami
Gdyby oporność rozlewała się geograficznie, naukowcy spodziewali się wyższych poziomów genów oporności w wioskach otrzymujących placebo, które były otoczone silnie leczonymi sąsiadami, w porównaniu z wioskami placebo w obszarach o niewielkim użyciu azytromycyny. Testowali ten pomysł na kilka sposobów: analizując proste korelacje rangowe między intensywnością leczenia w pobliżu a opornością; powtarzając analizę dla różnych pasów odległości (w promieniu 10, 20 lub 30 kilometrów); oraz używając rygorystycznej strategii permutacyjnej, która losowo przetasowywała etykiety leczenia w większym badaniu, aby sprawdzić, czy obserwowane wzorce mogłyby powstać przypadkowo. Przeprowadzono także analizę „kontroli negatywnej”, powtarzając te same obliczenia, używając dawek placebo zamiast azytromycyny; podobny wzorzec tam sugerowałby, że działa tu konfudujący czynnik, a nie rzeczywisty przeciek.
Co ujawniły dane o oporności
We wszystkich tych sprawdzeniach wioski placebo wykazywały niskie poziomy genów oporności na makrolidy, które pozostawały bliskie poziomom wyjściowym, niezależnie od tego, jak dużo azytromycyny stosowano wokół nich. Testy statystyczne nie wykazały istotnego związku między otaczającym użyciem leku a opornością w tych nieleczonych społecznościach. Dla kontrastu, wioski, w których własne dzieci otrzymały azytromycynę, wykazały wyraźny wzrost genów oporności w okresie dwulata, co jest zgodne z bezpośrednią selekcją przez leczenie — ale ten wzrost nie nasilał się systematycznie w obszarach o większej intensywności leczenia wokół. Gdy badacze analizowali żywe pneumokoki z nosa dzieci, ponownie nie zaobserwowali związku między geograficzną intensywnością leczenia a opornością. Analizy przy użyciu różnych modeli matematycznych i alternatywnych definicji intensywności leczenia doprowadziły do tej samej ogólnej konkluzji.
Ograniczenia, uwagi i szerszy kontekst
Badanie nie może całkowicie wykluczyć niewielkich efektów przecieku, zwłaszcza że intensywnie testowano tylko 30 wiosek monitorujących, i nie zajmowało się bardzo drobnoskalowym rozprzestrzenianiem się w obrębie gospodarstw domowych lub pojedynczych wiosek. Zakłada też, że odległość i liczba dawek są głównymi czynnikami napędzającymi ewentualne rozprzestrzenianie, i koncentruje się na dwuletnim horyzoncie; długoterminowe skutki lub inne projekty programów, na przykład obejmujące leczenie całych społeczności w celu zwalczania chorób oczu, mogą wykazywać inne wzorce. Mimo to dowody sugerują, że w tym środowisku większość presji selekcyjnej prowadzącej do oporności z masowych kampanii azytromycynowych ogranicza się do społeczności, które faktycznie otrzymują lek, zamiast cicho rozprzestrzeniać się po okolicy.
Co to oznacza dla przyszłych kampanii z użyciem antybiotyków
Dla urzędników zdrowia publicznego w krajach takich jak Niger te ustalenia dają ostrożne uspokojenie. Chociaż masowe podawanie azytromycyny zwiększa oporność na antybiotyki w leczonych wioskach, badanie nie wykazało silnych oznak, że taka oporność przenika do sąsiednich nieleczonych wiosek w ciągu 24 miesięcy. Oznacza to, że wcześniejsze szacunki ryzyka oporności wynikające z tych badań przeżywalności dzieci prawdopodobnie nie są mocno zniekształcone przez nierozpoznany geograficzny przeciek. Decydenci nadal muszą ważyć ratujące życie korzyści tych kampanii wobec lokalnego wzrostu oporności, ale mogą to robić z większą pewnością, że przynajmniej w średnim terminie i na skali wioska–wioska problem nie rozprzestrzenia się szybko na zewnątrz.
Cytowanie: Srivathsan, A., Arzika, A.M., Maliki, R. et al. Geographic spillover of antimicrobial resistance from mass distribution of azithromycin. Nat Commun 17, 2152 (2026). https://doi.org/10.1038/s41467-026-68691-y
Słowa kluczowe: oporność na leki przeciwmikrobowe, azytromycyna, masowa dystrybucja leków, śmiertelność dzieci, Niger