Clear Sky Science · pl
Komórki odpornościowe typu 1 (ILC1) u człowieka kontrolują różnicowanie komórek macierzystych białaczki i ograniczają rozwój ostrej białaczki szpikowej
Dlaczego własne komórki odpornościowe mają znaczenie w białaczce
Ostra białaczka szpikowa (AML) to agresywny nowotwór krwi, który często nawrotnie pojawia się nawet po intensywnej chemioterapii. Kluczowym sprawcą są niewielkie pule „inicjujących” komórek białaczkowych zdolnych do ponownego uruchomienia choroby. Badanie to pokazuje, że mało znany element układu odpornościowego — komórki typu 1 wrodzonych komórek limfoidalnych (ILC1) — może odciągać te inicjujące komórki od niebezpiecznych ścieżek rozwoju i pomagać spowalniać białaczkę w modelach doświadczalnych. Praca wskazuje też możliwy sposób wytwarzania pomocnych ILC1 z oddanej krwi pępowinowej jako przyszłej terapii.
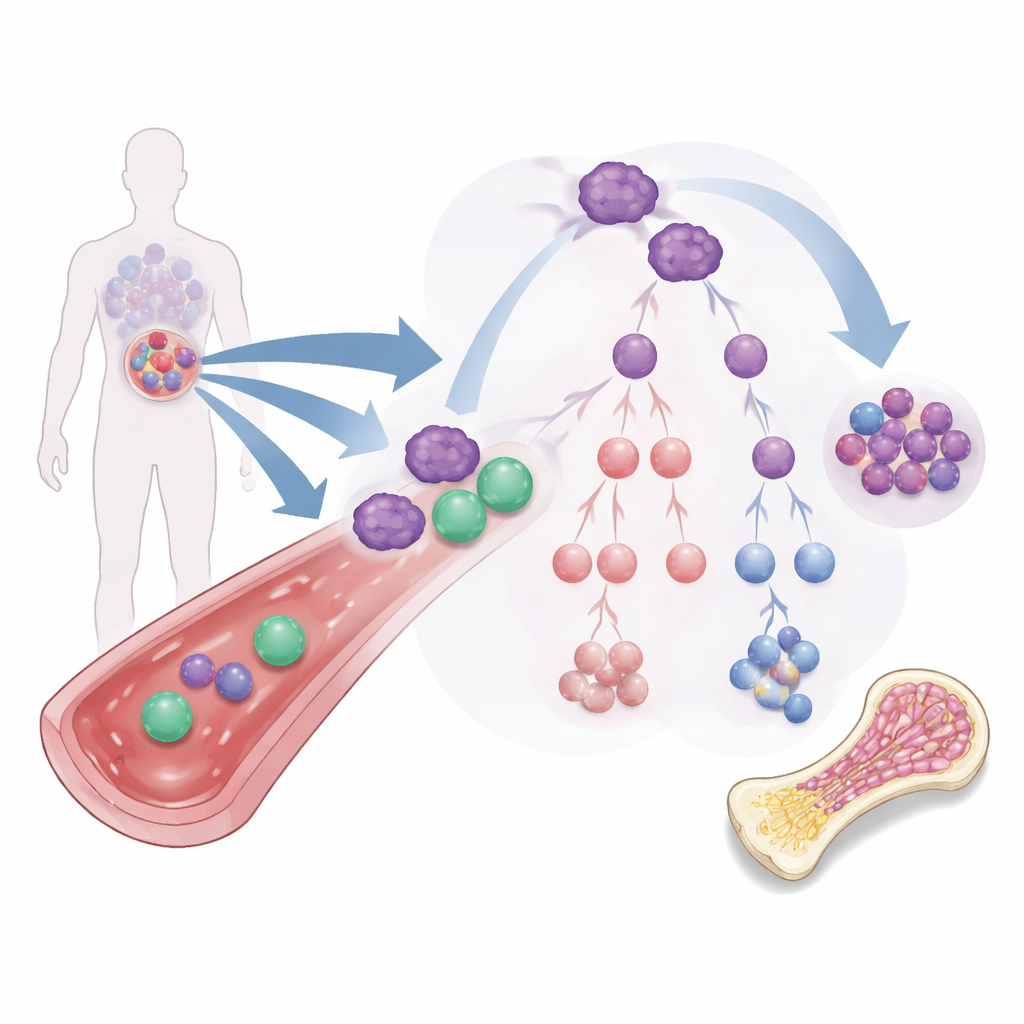
Problem uporczywych inicjujących komórek białaczki
Większość terapii AML celuje w masę komórek białaczkowych krążących we krwi i szpiku. Jednak rzadsza podgrupa, znana jako komórki macierzyste białaczki, zachowuje się jak ziarna: potrafi samoodnawiać się, opierać się standardowym lekom i odbudowywać nowotwór. Te komórki mogą dojrzewać w różnych kierunkach do odmiennych typów komórek białaczkowych, z których niektóre nadal zachowują zdolność samoodnawiania albo chronią nowotwór przed układem odpornościowym. Z powodu tej rozgałęzionej „drzewa rodzinnego” samo zmniejszenie widocznej białaczki nie wystarcza; terapie muszą zmienić los tych komórek inicjujących lub usunąć je całkowicie.
Brakująca linia obrony u pacjentów
ILC1 to szybkie komórki odpornościowe, które nie potrzebują wcześniejszego kontaktu z patogenem, by rozpoznać zagrożenie. Naukowcy porównali ILC1 we krwi zdrowych ochotników i pacjentów z AML. Stwierdzili, że u pacjentów było ich mniej, a te, które występowały, były mniej aktywne. Dzięki sekwencjonowaniu RNA pojedynczych komórek i cytometrii przepływowej zespół wykazał, że ILC1 u pacjentów produkowały mniejsze ilości kluczowych cząsteczek zabijających i ważnych sygnałów immunologicznych oraz miały mniej receptorów aktywacyjnych na powierzchni. Co istotne, pacjenci z wyższym odsetkiem ILC1 mieli zazwyczaj mniej blastów białaczkowych, co sugeruje, że obecność i funkcjonalność tych komórek pomaga utrzymać chorobę w ryzach.
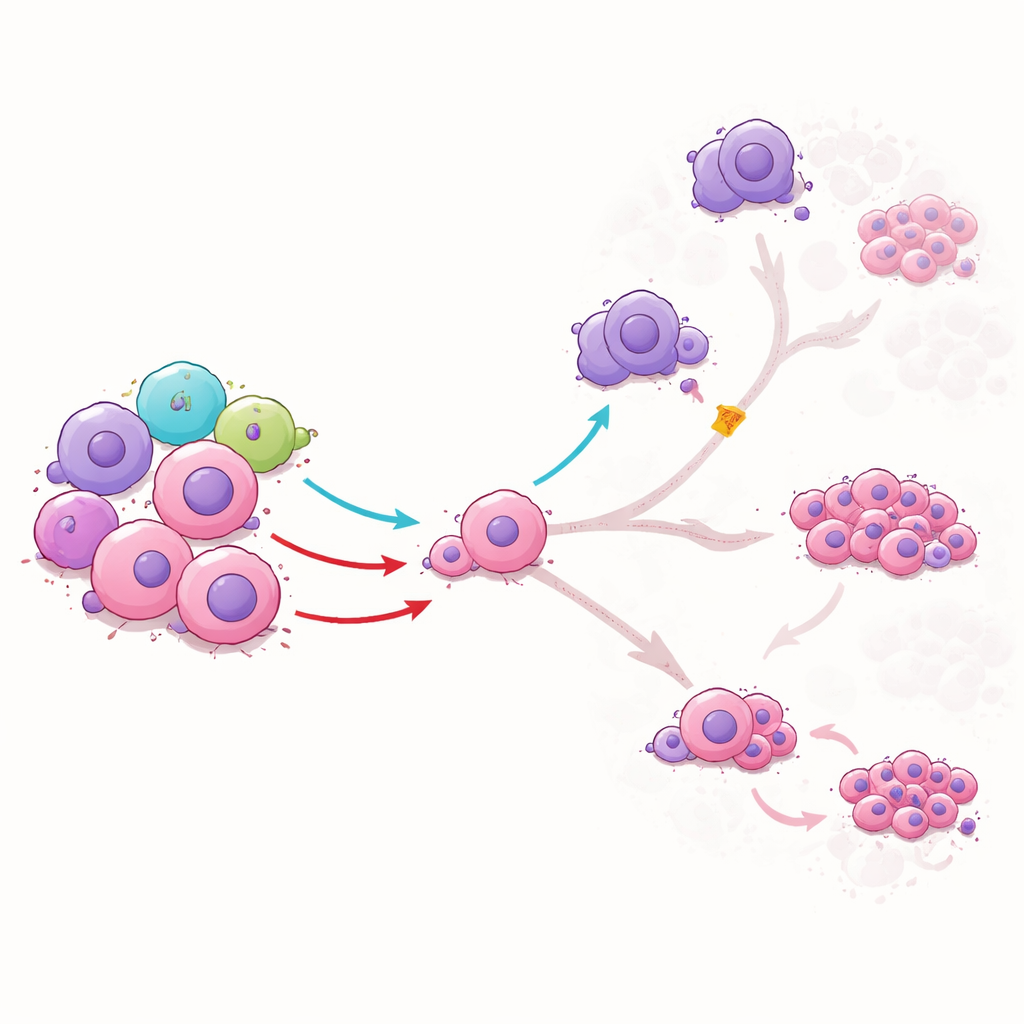
Jak zdrowe ILC1 odciągają komórki białaczki od szkodliwych ścieżek
Aby zrozumieć, co ILC1 robią wobec komórek macierzystych białaczki, zespół hodował je razem w laboratorium. ILC1 od zdrowych dawców nie po prostu niszczyły komórki macierzyste; zamiast tego zmieniały ich sposób dojrzewania. Jeden sygnał wydzielany przez ILC1, zwany TNFα, popychał komórki macierzyste w stan pośredni i zmniejszał ich przejście w bardziej niebezpieczne, szybko dzielące się komórki białaczkowe. Ograniczał też zdolność komórek macierzystych do przyjmowania cech makrofagopodobnych, które zwykle tłumią odpowiedzi immunologiczne i wspierają białaczkę. Inny sygnał, IFNγ, hamował postęp komórek macierzystych w kierunku pewnych wysoce opornych na leczenie form. Gdy badacze zablokowali te sygnały przeciwciałami, ochronne efekty zniknęły, co dowodzi, że ILC1 kierują rozwojem białaczki za pomocą specyficznych komunikatów chemicznych.
Przekształcanie krwi pępowinowej w terapię immunologiczną
Ponieważ naturalne ILC1 są rzadkie we krwi dorosłych, zespół poszukiwał odnawialnego źródła. Wykazali, że komórki macierzyste z oddanej krwi pępowinowej można w hodowli nakłonić do przekształcenia w konkretną podgrupę ILC1, która nie ma na powierzchni markera CD161, ale zachowuje odpowiednie czynniki transkrypcyjne i narzędzia cytotoksyczne. Te wyhodowane w laboratorium ILC1 zwiększyły swoją liczbę około 700-krotnie, atakowały komórki macierzyste białaczki przy oszczędzaniu normalnych krwiotwórczych komórek macierzystych i zawierały silne cząsteczki cytotoksyczne. Po przeszczepieniu do specjalistycznych myszy z ludzkimi komórkami macierzystymi białaczki, ILC1 zmniejszyły wzrost białaczki i wydłużyły przeżycie — efekt zależał od IFNγ. W testach porównawczych działały co najmniej tak dobrze jak podobnie wyhodowane komórki NK (natural killers).
Co to może znaczyć dla przyszłego leczenia
Podsumowując, badanie ujawnia, że w AML naturalny hamulec immunologiczny — populacja ILC1 — jest zarówno zredukowany, jak i osłabiony. Dostarczone od zdrowych dawców lub wygenerowane z krwi pępowinowej ILC1 potrafią odchylić komórki macierzyste białaczki od najbardziej szkodliwych i opornych na terapię losów, zmniejszyć liczbę makrofagopodobnych komórek wspierających białaczkę i spowolnić rozwój choroby w modelach mysich. Dla laika kluczowy wniosek jest taki, że naukowcy uczą się nie tylko zabijać komórki nowotworowe, lecz także „naprowadzać” najwcześniejsze ziarna białaczki na mniej niebezpieczne ścieżki, wykorzystując szybkie w działaniu komórki odpornościowe organizmu. Przy dalszym rozwoju i bezpiecznym, skalowalnym wytwarzaniu terapie komórkowe oparte na ILC1 mogłyby kiedyś uzupełniać istniejące leczenie, aby zapobiegać nawrotom AML.
Cytowanie: Li, Z., Ma, R., Tang, H. et al. Human type-1 innate lymphoid cells control leukemia stem cell differentiation and limit acute myeloid leukemia development. Nat Commun 17, 2377 (2026). https://doi.org/10.1038/s41467-026-68582-2
Słowa kluczowe: ostra białaczka szpikowa, komórki macierzyste białaczki, wrodzone komórki limfoidalne, immunoterapia przeciwnowotworowa, krew pępowinowa