Clear Sky Science · pl
Oporność na insulinę przewidziana przez uczenie maszynowe jest czynnikiem ryzyka 12 typów nowotworów
Dlaczego te badania mają znaczenie dla codziennego zdrowia
Wielu ludzi wie, że nadmiar masy ciała i cukrzyca typu 2 mogą zwiększać prawdopodobieństwo wystąpienia nowotworu, lecz ukryte powiązanie między nimi — to, jak dobrze organizm reaguje na insulinę — rzadko jest mierzone podczas rutynowych badań. Badanie pokazuje, że komputerowo wygenerowany wynik „oporności na insulinę”, zbudowany wyłącznie na podstawie powszechnych badań krwi i podstawowych danych o stanie zdrowia, może wskazać osoby o wyższym ryzyku nie tylko cukrzycy i chorób serca, lecz także kilku istotnych nowotworów. Sugeruje to, że informacje już zbierane przez lekarzy można inteligentniej łączyć, by wcześniej identyfikować osoby wysokiego ryzyka i ukierunkować bardziej precyzyjne badania przesiewowe.
Cyfrowy odcisk oporności na insulinę
Insulina to hormon, który pomaga przenosić cukier z krwi do narządów takich jak mięśnie, wątroba i tkanka tłuszczowa. Gdy te tkanki przestają prawidłowo reagować — co nazywa się opornością na insulinę — organizm kompensuje to zwiększoną produkcją insuliny, co z czasem może prowadzić do cukrzycy typu 2 i chorób sercowo‑naczyniowych. Złotym standardem oznaczania oporności na insulinę jest test laboratoryjny skomplikowany, czasochłonny i nieodpowiedni do badań dużych grup ludzi. Nawet prostsze miary badawcze wymagają poziomu insuliny na czczo, co zwykle nie jest sprawdzane w codziennej praktyce. Aby obejść tę przeszkodę, badacze wcześniej przeszkolili model uczenia maszynowego, który przewiduje, czy dana osoba ma oporność na insulinę na podstawie dziewięciu rutynowych pomiarów: wieku, płci, rasy, wskaźnika masy ciała (BMI), glukozy na czczo, długoterminowego poziomu cukru (HbA1c), trójglicerydów, cholesterolu całkowitego oraz „dobrego” cholesterolu HDL. Otrzymany wynik nazwano sztucznie‑inteligentnie wyprowadzoną opornością na insulinę, w skrócie AI‑IR.
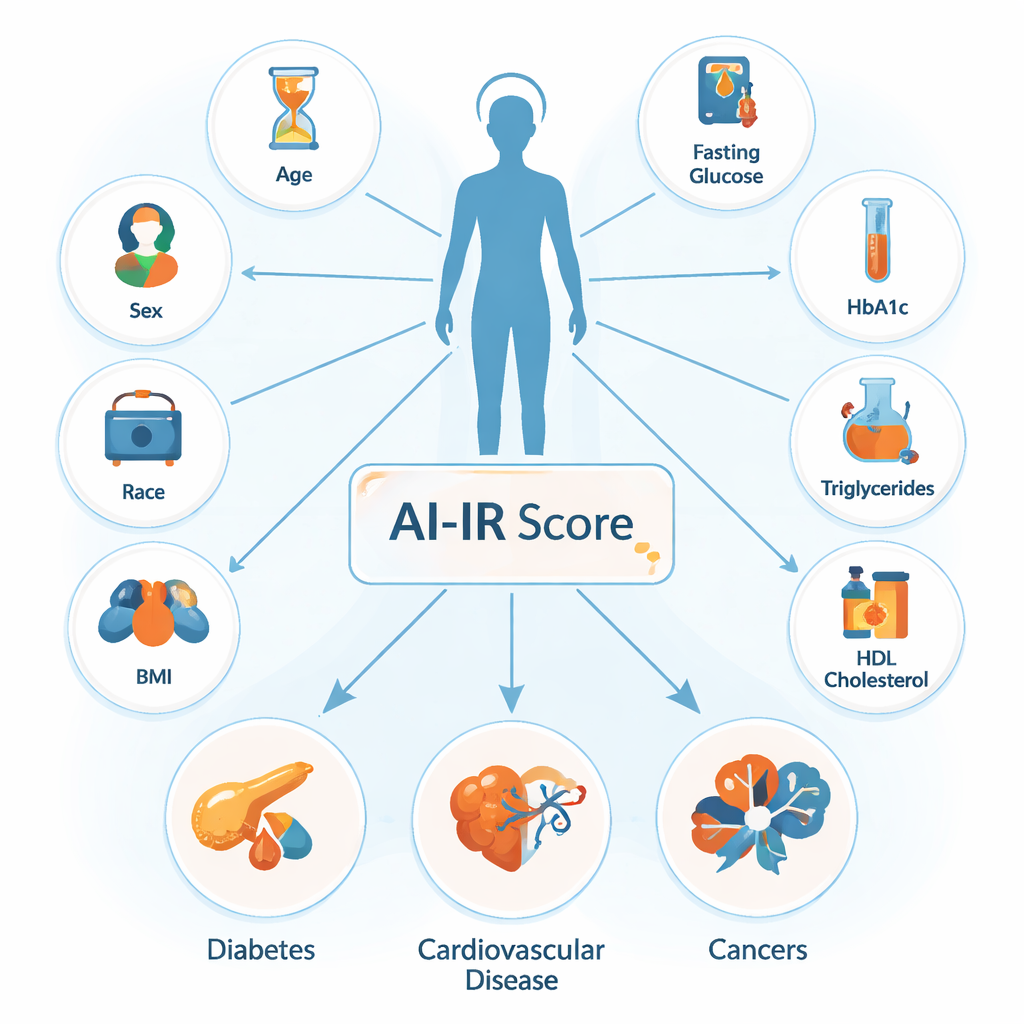
Testowanie wyniku na setkach tysięcy osób
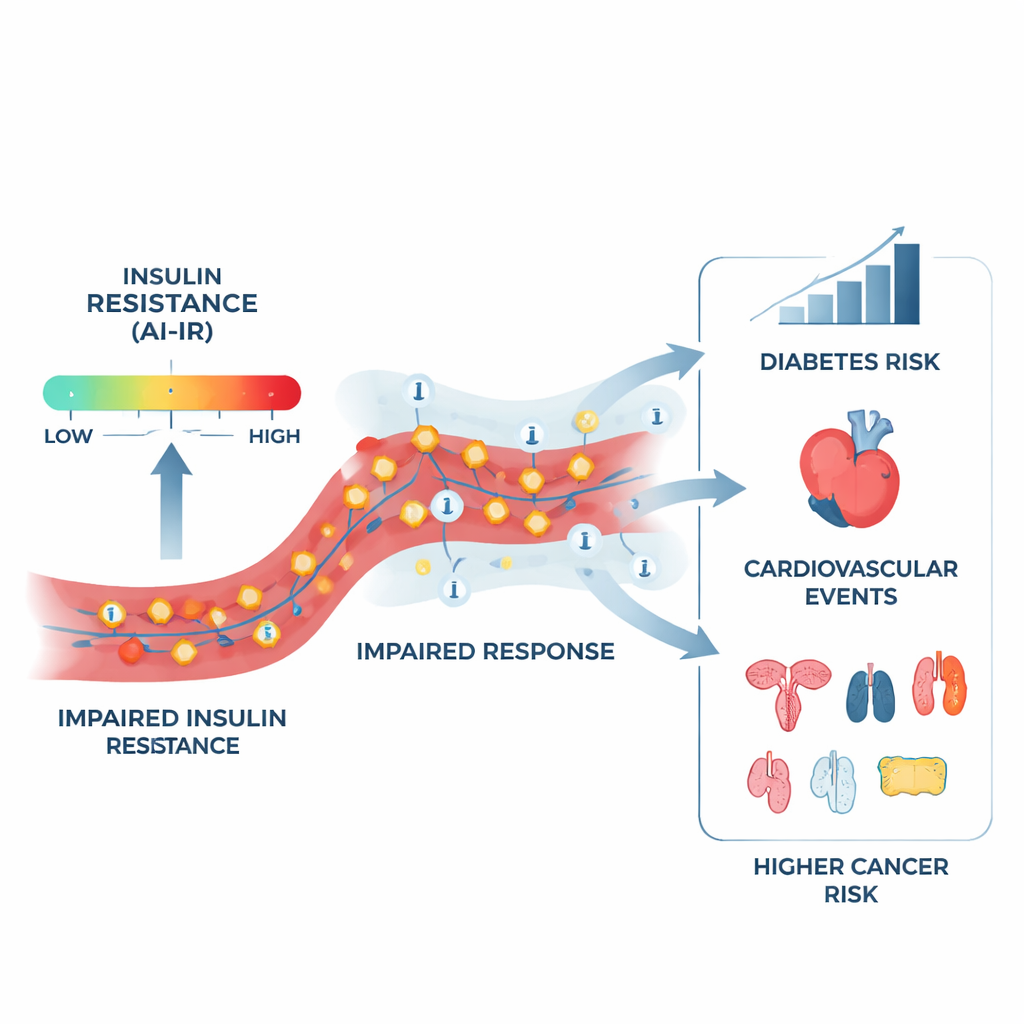
W tej nowej pracy zespół zastosował AI‑IR do danych ponad 370 000 uczestników UK Biobank, długoterminowego badania zdrowia dorosłych w wieku 40–69 lat. Najpierw sprawdzili, czy wynik potrafi przewidzieć, kto rozwinie cukrzycę, problemy sercowe lub umrze w trakcie obserwacji. Osoby bez cukrzycy, które miały wynik AI‑IR pozytywny, były około siedmiokrotnie bardziej narażone na rozwój cukrzycy niż osoby z wynikiem AI‑IR negatywnym, nawet po uwzględnieniu wieku i płci. Były też częściej hospitalizowane z powodu cukrzycy, doznawały poważnych incydentów sercowo‑naczyniowych i częściej umierały z przyczyn sercowo‑naczyniowych lub z dowolnej przyczyny. W bezpośrednim porównaniu z prostszymi miarami, takimi jak BMI, zespół metaboliczny czy dwie indeksy oparte na profilach tłuszczów we krwi, AI‑IR dawał najdokładniejsze prognozy przyszłej cukrzycy.
Łączenie oporności na insulinę z rakiem
Następnie badacze skupili się na nowotworach. Wśród uczestników bez historii raka na początku badania śledzili, kto z czasem rozwinie różne typy nowotworów, korzystając z powiązanych rejestrów National Health Service. Patrząc na wszystkie nowotwory łącznie, AI‑IR nie zmienił ogólnego ryzyka. Jednak po podziale nowotworów według lokalizacji wysunął się wyraźniejszy wzorzec. Osoby bez cukrzycy, ale z dodatnim wynikiem AI‑IR miały wyższe ryzyko nowotworów macicy, nerki, przełyku, trzustki, jelita grubego i piersi. Zaobserwowano także sugerowane wzrosty ryzyka dla nowotworów miedniczki nerkowej, jelita cienkiego, żołądka, wątroby i pęcherzyka żółciowego, białaczki oraz nowotworów oskrzeli i płuca. Jednocześnie rzadziej występowały u nich nowotwory skóry. Gdy typy nowotworów o podwyższonym ryzyku połączono w wynik „złożony”, osoby AI‑IR‑dodatnie miały około 25% wyższe ryzyko niż rówieśnicy AI‑IR‑ujemni tej samej płci i w tym samym wieku — różnica, która utrzymywała się, choć nieco zmniejszona, nawet po skorygowaniu o BMI.
Efekty związane z wagą i niezależne od wagi
Ponieważ masa ciała silnie wpływa na oporność na insulinę, zespół sprawdził, czy AI‑IR nie działa po prostu jako zastępnik otyłości. Stwierdzili, że część zwiększonego ryzyka nowotworowego — na przykład dla żołądka, wątroby i pęcherzyka żółciowego, trzustki, jelita grubego, białaczki i raka piersi — w dużej mierze pokrywała się z efektem BMI. Inne zaś wydawały się odzwierciedlać coś bardziej specyficznego dla samej oporności na insulinę. Co istotne, związek między AI‑IR a rakiem płuca i oskrzeli stał się nawet silniejszy po skorygowaniu o BMI i pozostał istotny nawet po uwzględnieniu statusu palenia. Byli palacze, którzy mieli dodatni wynik AI‑IR, znajdowali się w szczególnie dużym ryzyku nowotworów związanych z płucami oraz szerzej pojętej grupy nowotworów powiązanych z opornością na insulinę. Ogólnie AI‑IR dostarczał lepszej stratyfikacji ryzyka nowotworowego niż BMI i inny indeks oparty na tłuszczach we krwi, a jego skuteczność była porównywalna z zespołem metabolicznym i wskaźnikiem stosunku trójglicerydów do HDL, przy jednoczesnym pozostawaniu najlepszym narzędziem do przewidywania cukrzycy.
Co to oznacza dla pacjentów i lekarzy
Badanie sugeruje, że „cyfrowy biomarker” oporności na insulinę, obliczany na podstawie informacji już zbieranych w większości gabinetów, może wyłonić osoby o zwiększonym ryzyku zarówno cukrzycy, jak i grupy nowotworów. Chociaż AI‑IR jeszcze nie jest samodzielnym testem przesiewowym, mógłby pomóc klinicystom zdecydować, kto może skorzystać na częstszych kontrolach poziomu cukru we krwi, bardziej agresywnych zmianach stylu życia lub farmakoterapii oraz wcześniejszym bądź bardziej ukierunkowanym badaniu przesiewowym w kierunku nowotworów, szczególnie narządów takich jak macica, nerka, jelito grube, płuca, pierś i trzustka. Praca podkreśla także oporność na insulinę jako ścieżkę biologiczną łączącą nadmiar masy ciała, nieprawidłowe tłuszcze we krwi i przewlekłe zapalenie z rakiem, zachęcając do dalszych badań nad tym, czy poprawa wrażliwości na insulinę — poprzez dietę, ćwiczenia lub leki — może obniżać ryzyko nowotworu, a jednocześnie zapobiegać cukrzycy.
Cytowanie: Lee, CL., Yamada, T., Liu, WJ. et al. Machine learning-predicted insulin resistance is a risk factor for 12 types of cancer. Nat Commun 17, 1396 (2026). https://doi.org/10.1038/s41467-026-68355-x
Słowa kluczowe: oporność na insulinę, uczenie maszynowe, ryzyko cukrzycy, ryzyko nowotworu, UK Biobank