Clear Sky Science · pl
Wirus onkolityczny M1 ożywia odporność komórek CD8+ przeciwko glejakowi przez zależną od limfocytów B prezentację krzyżową antygenów w śledzionie
Włączanie układu odpornościowego na nowo
Glejak jest jednym z najbardziej śmiertelnych nowotworów mózgu, częściowo dlatego, że wyjątkowo skutecznie wyłącza mechanizmy obronne organizmu. W tym badaniu przeanalizowano nowy sposób przywracania tych mechanizmów za pomocą specjalnie zmodyfikowanego wirusa podawanego dożylnie, który jednocześnie atakuje komórki nowotworowe i mobilizuje komórki odpornościowe do walki z rakiem. Praca ujawnia niespodziewanego kluczowego gracza w tej odpowiedzi: komórki odpornościowe w śledzionie, które pomagają pobudzić zabójcze limfocyty T.
Wirus preferujący komórki nowotworowe
Naukowcy badali eksperymentalną terapię nazwaną wirusem onkolitycznym M1, w skrócie OVM, zmodyfikowany wirus alfa, który chętniej zakaża i zabija komórki nowotworowe, oszczędzając tkanki prawidłowe. W hodowlach komórkowych OVM efektywnie wnikał do różnych linii mysich i ludzkich komórek glejaka i wywoływał formę śmierci komórkowej pozostawiającą molekularne „sygnały niebezpieczeństwa”. Testy na świeżo pobranych fragmentach ludzkich guzów wykazały silną replikację OVM w tkance glejakowej, ale nie w sąsiednich niezmienionych próbkach mózgu, co sugeruje, że potrafi lepiej rozróżniać komórki złośliwe od zdrowych niż standardowa chemioterapia, która uszkadzała obie.
Odwrócenie ogólnoustrojowego wyłączenia odporności
Ponad samym mózgiem, glejak powoduje rozległy zanik odporności: pacjenci i modele mysie wykazują pomniejszone śledziony i gwałtowny spadek krążących limfocytów T. Po dożylnym podaniu OVM u myszy z guzami obraz ten zmienił się dramatycznie. Śledziony odzyskały objętość, poziomy limfocytów CD4 i CD8 we krwi odbudowały się, a immunosupresyjne cząsteczki takie jak IL-10 i TGF-beta zmniejszyły się. W miejscu guza więcej limfocytów — zwłaszcza cytotoksycznych limfocytów CD8 rozpoznających modelowy antygen nowotworowy — przeniknęło do mózgu, przekształcając wcześniej „zimne” środowisko guza w obszar wypełniony komórkami odpornościowymi.
Dlaczego śledziona ma znaczenie
Zaskakująco, śledziona okazała się niezbędna dla skuteczności OVM. Po chirurgicznym usunięciu śledziony wirus przestał spowalniać wzrost guza i przedłużać przeżycie, a wzrost liczby limfocytów we krwi i mózgu w dużej mierze zniknął. Sekwencjonowanie RNA pojedynczych komórek komórek odpornościowych ze śledziony wykazało, że po terapii OVM limfocyty B w śledzionie tworzyły szczególnie silne sieci komunikacyjne z limfocytami T. W hodowlach komórek, limfocyty B od myszy leczonych OVM znacznie efektywniej pobudzały proliferację i aktywację limfocytów CD8 niż limfocyty B od zwierząt nieleczonych, podczas gdy komórki dendrytyczne nie wykazywały podobnego wzmocnienia, wskazując na limfocyty B jako kluczowych pośredników.
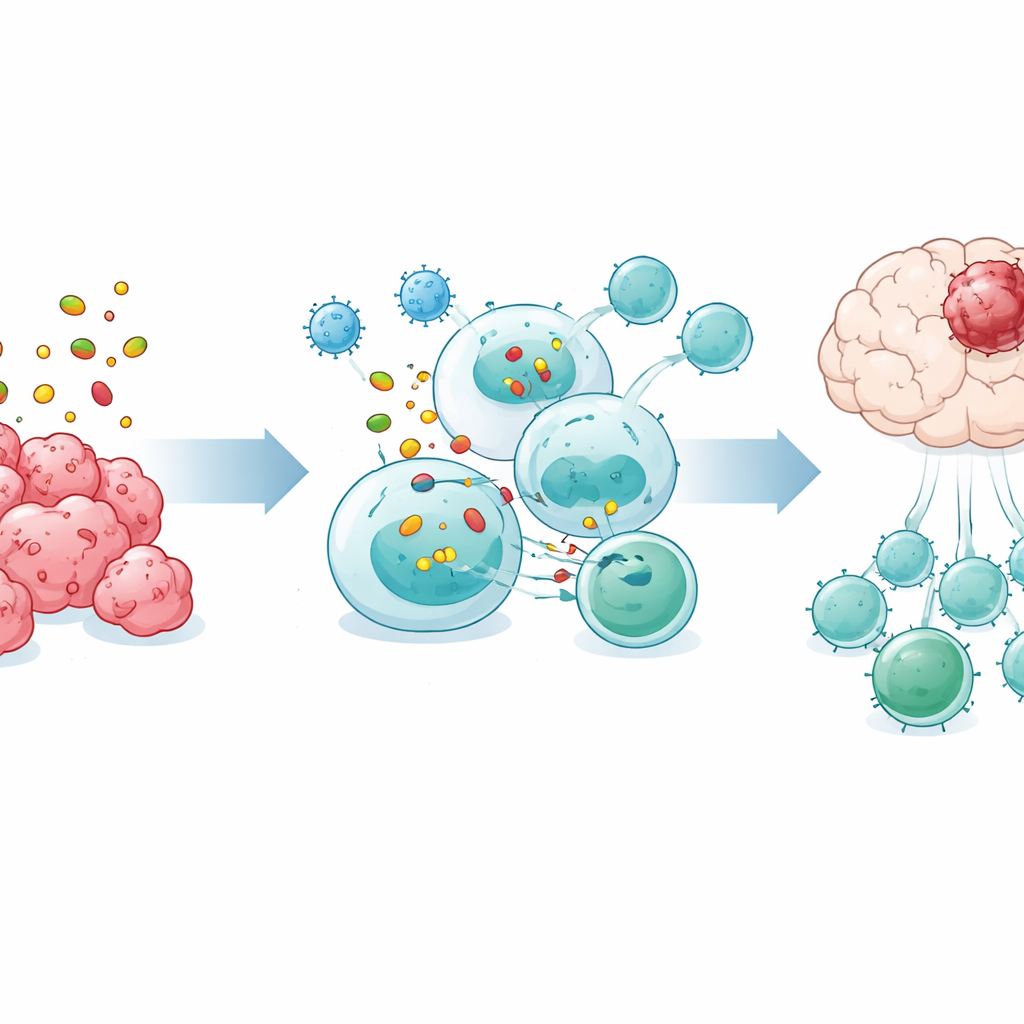
Szczególne limfocyty B, które przygotowują zabójcze T
Wnikliwsze analizy wykazały odrębną podgrupę limfocytów B oznaczoną molekułą powierzchniową Bst2, która zwiększyła swoją liczebność w śledzionie po leczeniu OVM. Limfocyty Bst2-dodatnie były wzbogacone w geny związane z pobieraniem materiału nowotworowego, jego przetwarzaniem wewnątrzkomórkowym oraz eksponowaniem fragmentów na powierzchni w sposób widoczny dla limfocytów CD8. Doświadczenia pokazały, że te komórki skuteczniej wychwytują antygeny nowotworowe, tworzą ciasne strefy kontaktowe z limfocytami CD8 i wymagają bezpośredniego kontaktu komórka–komórka oraz określonej ścieżki przetwarzania białek do aktywacji T. Po przeszczepieniu oczyszczonych limfocytów Bst2-dodatnich do myszy pozbawionych limfocytów B z guzami mózgu znacznie przedłużały one przeżycie, podczas gdy inne typy limfocytów B nie miały takiego efektu.
Wzmacnianie mocy terapii przeciw punktem kontrolnym
Obecne wiodące immunoterapie — inhibitory punktów kontrolnych blokujące PD-1 lub PD-L1 — dały rozczarowujące wyniki w glejaku. W stosowanych tutaj modelach mysich przeciwciała przeciw PD-1 lub PD-L1 same w sobie niewiele zmieniały. Jednak połączenie OVM z przeciwciałem blokującym PD-1 znacząco zwiększyło liczbę limfocytów CD8 w guzach mózgu, przesunęło krążące limfocyty z fenotypu naiwwnego na aktywowany, przywróciło wielkość śledziony i wydłużyło przeżycie. Leczenie OVM podniosło również poziomy PD-1 na infiltrujących guz limfocytach CD8, co uczyniło je bardziej podatnymi na przywrócenie funkcji przez blokadę PD-1.
Co to może znaczyć dla pacjentów
Podsumowując, praca sugeruje, że wirus onkolityczny podawany dożylnie może robić więcej niż tylko zakażać i lizaować komórki glejaka. Poprzez rekrutację wyspecjalizowanej grupy limfocytów B w śledzionie, które przetwarzają materiał nowotworowy i prezentują go limfocytom CD8, OVM odbudowuje odporność ogólnoustrojową i kieruje zabójcze T z powrotem do mózgu, by zaatakowały guz. W modelach przedklinicznych ta strategia nie tylko sama w sobie hamuje wzrost guza, lecz także umożliwia odpowiedź opornym nowotworom mózgu na terapię blokującą PD-1. Jeśli te obserwacje przełożą się na ludzi, OVM i limfocyty Bst2-dodatnie mogą stać się fundamentem nowych terapii skojarzonych — a nawet spersonalizowanych szczepionek — które wreszcie dadzą układowi odpornościowemu realną szansę w walce z glejakiem.
Cytowanie: Han, Y., Guo, C., Chen, C. et al. Oncolytic virus M1 reinvigorates CD8+ T-cell immunity against glioblastoma through B-cell-dependent antigen cross-presentation in the spleen. Cell Mol Immunol 23, 349–366 (2026). https://doi.org/10.1038/s41423-026-01396-w
Słowa kluczowe: glejak, wirus onkolityczny, immunologia nowotworu, limfocyty B, terapia inhibitorami punktów kontrolnych