Clear Sky Science · pl
Odblokowywanie słabości glejaka: celowanie w regulowane szlaki śmierci komórkowej dla innowacyjnych terapii
Dlaczego śmierć komórek nowotworowych w mózgu ma znaczenie
Glejaki należą do najczęstszych i najgroźniejszych guzów mózgu u dorosłych. Nawet po zabiegu operacyjnym, radioterapii i chemioterapii często nawracają i trudne są do opanowania. Ten przeglądowy artykuł bada nowy punkt widzenia: wykorzystanie różnych dróg, przez które komórki mogą być zaprogramowane do śmierci. Rozumiejąc i sterując tymi „samozniszczeniowymi” szlakami, badacze mają nadzieję ujawnić słabości komórek glejaka i uczynić przyszłe terapie bardziej skutecznymi i spersonalizowanymi.
Jak glejaki przechytrzają standardowe terapie
Glejaki wywodzą się z komórek podporowych mózgu i obejmują formy wolno rosnące oraz wysoce agresywne, takie jak glejak wielopostaciowy. Ich niekorzystne rokowania wynikają z kilku powiązanych problemów: mutacji genetycznych, zmian epigenetycznych, trudno usuwalnych komórek o cechach macierzystych, nieprawidłowego unaczynienia i silnie hamującego środowiska immunologicznego. Dodatkowo bariera krew–mózg ogranicza, jak skutecznie leki mogą docierać do guza. Te czynniki razem pozwalają komórkom nowotworowym przetrwać zabieg i standardowe leki, adaptować się do stresu i ostatecznie odrastać. 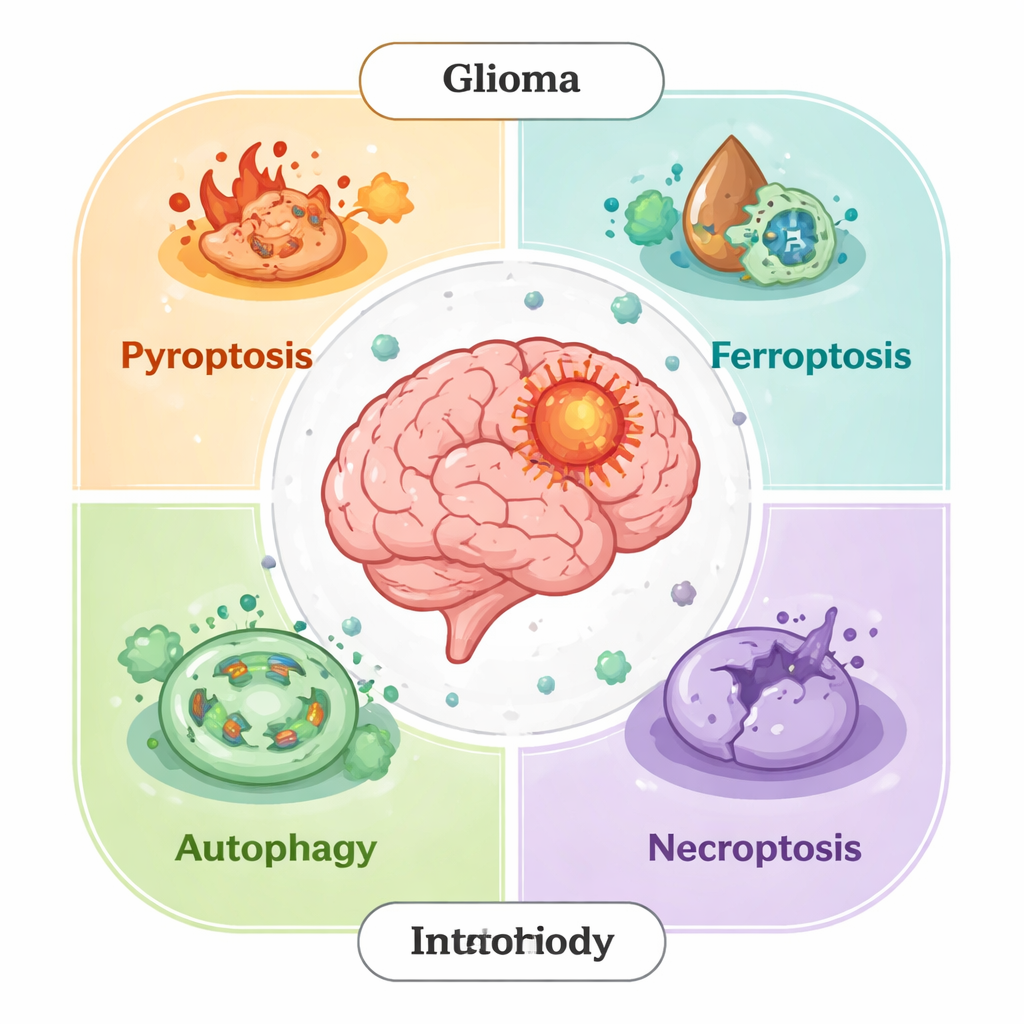
Wiele oblicz śmierci komórkowej
Przez dekady naukowcy koncentrowali się na jednej głównej formie zaprogramowanej śmierci komórkowej, zwanej apoptozą. Dziś wiemy, że to tylko część historii. Komórki glejaka mogą też ginąć przez inne regulowane drogi: piroptozę (ognisty, zapalny wybuch), ferroptozę (uszkodzenie błony napędzane żelazem), nekroptozę (kontrolowaną wersję pęknięcia komórki) oraz śmierć zależną od autofagii (samozjadanie, które może wymknąć się spod kontroli). W zdrowych tkankach procesy te usuwają uszkodzone komórki i zapobiegają rakowi. W guzach jednak komórki glejaka często przebudowują te szlaki—blokując sygnały śmierci, wzmacniając mechanizmy przeciwutleniające lub przekształcając autofagię w narzędzie przetrwania—by opierać się leczeniu i kształtować mikrośrodowisko sprzyjające ich wzrostowi.
Przekształcanie szlaków śmierci w terapię
Zamiast postrzegać te drogi śmierci jako problem, badacze uczą się je uzbrajać. Strategie indukujące piroptozę wykorzystują inteligentne nanocząstki, ogrzewanie przy użyciu światła, zmodyfikowane wirusy lub hydrożele z lekami, by spowodować pęcznienie, pękanie komórek glejaka i uwolnienie sygnałów zagrożenia, które aktywują układ odpornościowy. Podejścia oparte na ferroptozie popychają komórki nowotworowe do upadku napędzanego żelazem przez blokowanie kluczowych enzymów ochronnych, takich jak GPX4, zakłócanie produkcji glutationu lub zmianę metabolizmu lipidów w komórkach nowotworowych. Wiele z tych taktyk dostarczanych jest za pomocą zaawansowanych nośników, w tym grafdiynu i innych nanocząstek, aby pomóc lekom przekroczyć barierę krew–mózg i skoncentrować się w guzie, oszczędzając przy tym zdrową tkankę mózgową. 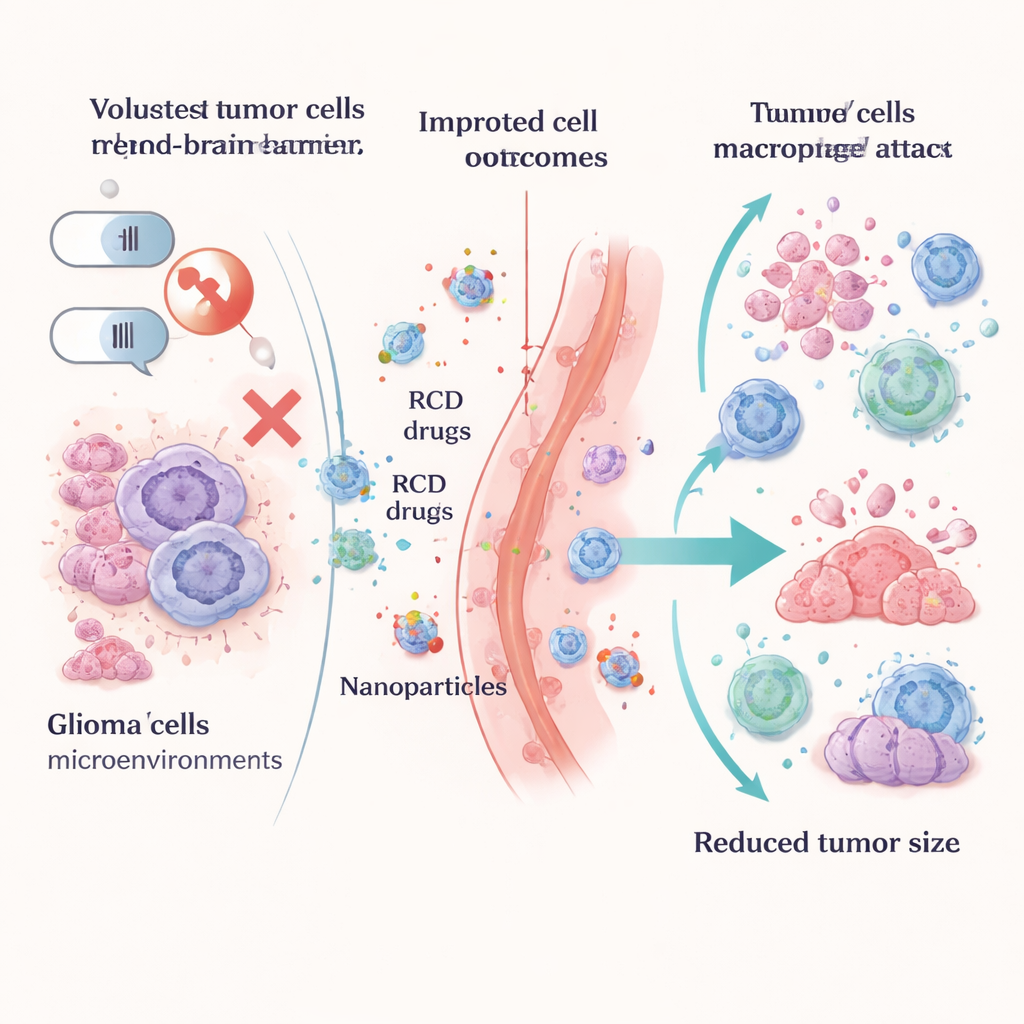
Przeładowanie immunologicznego krajobrazu guza
Terapie ukierunkowane na nekroptozę mają na celu przezwyciężenie oporności w komórkach, które nie reagują już na standardowe sygnały śmierci. Substancje naturalne, takie jak shikonina, emodyna i pochodne celastrolu, mogą doprowadzić komórki glejaka do nekroptozy, co nie tylko je zabija, ale także uwalnia molekuły przyciągające komórki układu odpornościowego do guza. Jednocześnie naukowcy badają autofagię—czasem ją blokując, by zapobiec wykorzystaniu „samoczyszczenia” przez komórki nowotworowe do przetrwania radioterapii i chemioterapii, a czasem doprowadzając ją do skrajności, by wywołać śmierć komórki. Wstępne badania kliniczne z lekami takimi jak chlorochina i hydroksychlorochina pokazują, że autofagię można bezpiecznie modulować u pacjentów, choć dotąd nie udowodniono jednoznacznych korzyści w zakresie przeżycia.
Od laboratoryjnych odkryć do opieki spersonalizowanej
Przeniesienie tych koncepcji do praktycznych terapii pozostaje wyzwaniem. Glejaki są bardzo zróżnicowane między pacjentami i wewnątrz pojedynczego guza, więc żaden pojedynczy sposób wpływania na szlaki śmierci nie będzie pasował do wszystkich. Bariera krew–mózg nadal utrudnia dostarczanie leków, a mikrośrodowisko immunologiczne może osłabić nawet sprytne kombinacje terapii. Autorzy wskazują obiecujące kierunki: łączenie induktorów ferroptozy z inhibitorami punktów kontrolnych układu odpornościowego, łączenie wirusów onkolitycznych z lekami zwiększającymi sygnały „zjedz mnie” na komórkach nowotworowych, czy dodawanie modulatorów autofagii do wybranych schematów chemioterapii i radioterapii. Profilowanie multi-omics i lepsze biomarkery powinny pomóc zidentyfikować, którzy pacjenci mają największe szanse skorzystać z określonej kombinacji strategii.
Patrząc w przyszłość: zmusić guzy do samoistnej destrukcji
Mówiąc prosto, artykuł kończy się stwierdzeniem, że przyszłość leczenia glejaków może polegać na zmuszaniu komórek nowotworowych do aktywowania własnych przycisków samozniszczenia w starannie kontrolowany sposób. Poprzez naukę, jak wywoływać i koordynować piroptozę, ferroptozę, nekroptozę oraz śmierć zależną od autofagii—i łączenie tych podejść z nowoczesnymi immunoterapiami oraz precyzyjnym dostarczaniem leków—badacze mają nadzieję przekształcić obecnie ponurą diagnozę w stan bardziej możliwy do kontrolowania i, ostatecznie, częściej wyleczalny.
Cytowanie: Guo, J., Zong, L., Huang, Y. et al. Unlocking glioma vulnerabilities: targeting regulated cell death pathways for innovative therapies. Cell Death Discov. 12, 95 (2026). https://doi.org/10.1038/s41420-026-02949-8
Słowa kluczowe: glejak, regulowana śmierć komórkowa, piroptoza, ferroptoza, terapia glejaka wielopostaciowego