Clear Sky Science · pl
Deubiquitinaza UCH-L1 nadaje odporność na paklitaksel przez stabilizację PKM2, promując glikolizę w raku piersi potrójnie ujemnym
Dlaczego te badania są ważne dla pacjentów
Chemoterapia wciąż należy do niewielu opcji dla osób z rakiem piersi potrójnie ujemnym — agresywną postacią choroby pozbawioną typowych celów lekowych. Jednak wiele nowotworów z czasem uczy się unikać działania silnych leków, takich jak paklitaksel, co pozwala rakowi powrócić i dać przerzuty. To badanie odkrywa ukrytą sieć w komórkach nowotworowych, która pomaga im opierać się paklitakselowi przez przestawienie sposobu wykorzystania cukru, i wskazuje nowy punkt wrażliwości, który przyszłe terapie mogłyby wykorzystać, by wydłużyć skuteczność chemioterapii.
Trudny do leczenia rak piersi
Rak piersi potrójnie ujemny definiuje się przez to, czego mu brakuje: nie występują w nim receptory dla estrogenu, progesteronu ani czynnik wzrostu HER2, które są celem wielu współczesnych leków. W rezultacie standardowe leki chemioterapeutyczne pozostają podstawą leczenia. Paklitaksel jest jednym z takich powszechnie stosowanych leków. Jednak znaczna część pacjentów albo nie reaguje dobrze od początku, albo w trakcie terapii rozwija oporność, co prowadzi do nawrotu guza i gorszych wyników przeżycia. Lekarze od dawna obserwują ten wzorzec w praktyce, ale brakowało jasnych markerów przewidujących, które guzy oprą się paklitakselowi i jakie przełączniki molekularne napędzają tę oporność.
Białko nerwowe pojawia się w guzach piersi
Naukowcy skupili się na białku o nazwie UCH‑L1, znanym głównie z roli w komórkach nerwowych i chorobach mózgu. Analizując publiczne bazy danych dotyczące raka oraz badając próbki guzów od pacjentów z rakiem piersi potrójnie ujemnym, stwierdzili, że poziomy UCH‑L1 są w tych nowotworach znacznie wyższe niż w normalnej tkance piersi. Pacjenci, których guzy miały więcej UCH‑L1, mieli tendencję do krótszego przeżycia i rzadziej odnosili korzyść z chemioterapii, zwłaszcza z paklitakselu i leków pokrewnych. W hodowlach komórkowych zwiększenie UCH‑L1 utrudniało zabijanie komórek przez paklitaksel, podczas gdy obniżenie UCH‑L1 działało odwrotnie — zarówno w eksperymentach in vitro, jak i w modelach guzów u myszy. 
Łaknienie cukru przez komórki nowotworowe a odporność na leki
Komórki nowotworowe często preferują szybki, ale nieefektywny sposób spalania cukru zwany glikolizą tlenową lub efektem Warburga. Ten „zastrzyk” cukru dostarcza szybkiej energii i materiału do wzrostu oraz powiązano go z opornością na wiele terapii. Gdy zespół porównał komórki z różnym poziomem UCH‑L1, zaobserwowano wyraźne zmiany w tym zachowaniu metabolicznym. Komórki z mniejszą ilością UCH‑L1 pobierały mniej glukozy, wytwarzały mniej mleczanu i miały niższą produkcję energii, natomiast komórki z nadmiarem UCH‑L1 wykazywały odwrotny wzorzec oraz silniejszy sygnał zakwaszenia związany z glikolizą. Co ważne, gdy zablokowano glikolizę związkiem 2‑DG, ochronny efekt UCH‑L1 wobec paklitakselu w dużej mierze znikał. Pokazało to, że UCH‑L1 pomaga komórkom nowotworowym przetrwać chemioterapię w dużej mierze przez pobudzenie ich mechanizmów spalania cukru.
Partnerswo białek, które chroni paliwo guza
Zagłębiając się dalej, badacze poszukiwali bezpośrednich partnerów UCH‑L1 w komórce i skupili się na PKM2, kluczowym enzymie na ważnym skrzyżowaniu szlaku glikolizy. Normalnie poziomy PKM2 kontrolowane są przez znacznik komórkowego recyklingu zwany ubikwityną, który oznacza białka do rozkładu. UCH‑L1 to enzym odczepiający ten znacznik. Badanie pokazało, że UCH‑L1 fizycznie wiąże się z końcowym regionem PKM2 i specyficznie usuwa typ łańcucha ubikwitynowego, który kieruje PKM2 do systemu utylizacji. Poprzez odcinanie tych łańcuchów w określonym miejscu na PKM2, UCH‑L1 zapobiega jego zniszczeniu i stabilizuje enzym. Przy wyższych poziomach PKM2 glikoliza pracuje intensywniej, dostarczając paliwa guzowi i pomagając mu przetrwać stres związany z ekspozycją na paklitaksel. 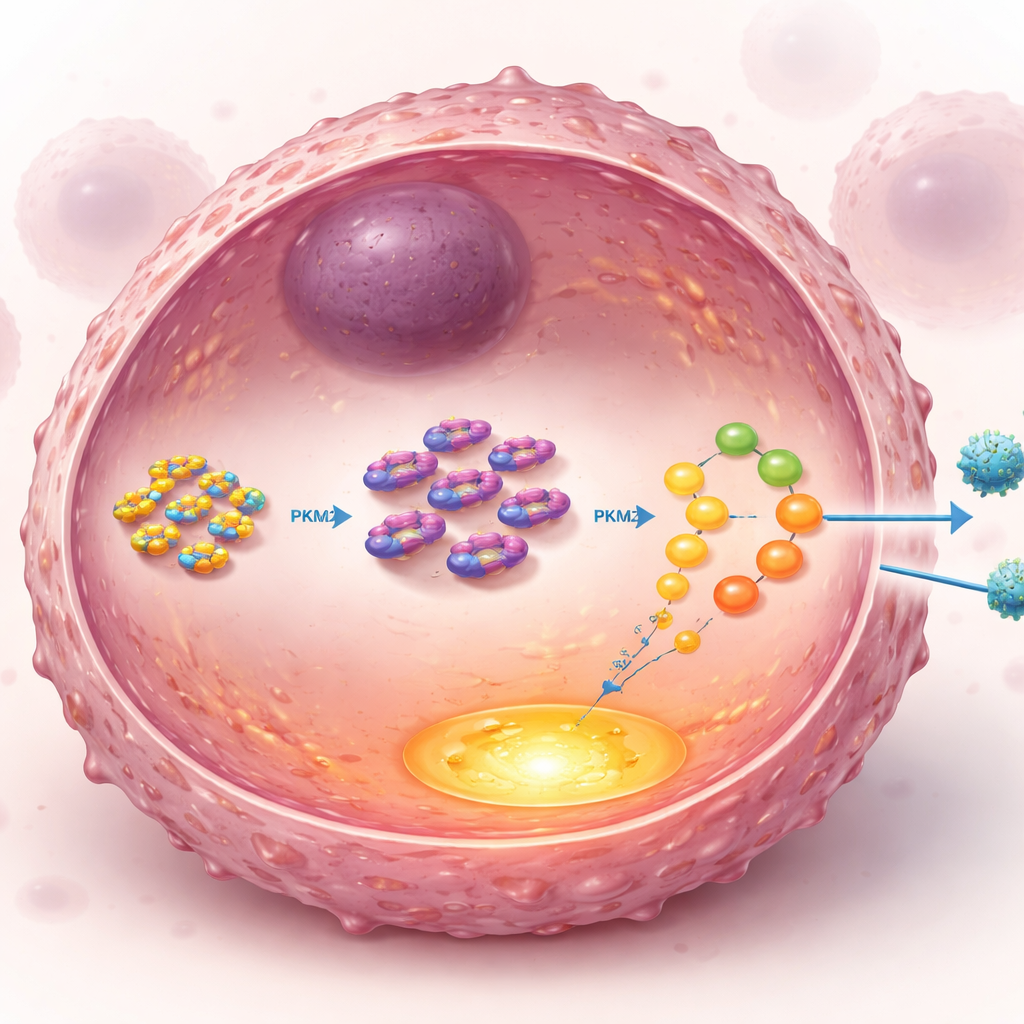
Odwracanie oporności w opornych guzach
Zespół zwrócił się następnie do komórek raka piersi potrójnie ujemnego opornych na paklitaksel, zarówno z baz danych pochodzących od pacjentów, jak i z modeli laboratoryjnych. W tych opornych komórkach poziomy UCH‑L1 i PKM2 były podwyższone, a glikoliza nasilona. Wyciszenie UCH‑L1 lub PKM2, albo chemiczne zablokowanie glikolizy, sprawiało, że te uodpornione komórki ponownie stawały się wrażliwe na paklitaksel, przywracając apoptozę i zmniejszając guzy u myszy. Ponowne wprowadzenie PKM2 do guzów pozbawionych UCH‑L1 niwelowało dużą część tej korzyści, podkreślając, że PKM2 jest kluczowym elementem tego obwodu oporności. W próbkach guzów od pacjentów UCH‑L1 i PKM2 miały tendencję do współwystępowania, a wysoki poziom PKM2 wiązał się z gorszymi wynikami po chemioterapii.
Co to oznacza dla przyszłego leczenia
Dla nie‑specjalistów przekaz jest taki: niektóre raki piersi potrójnie ujemne przetrwają leczenie paklitakselem, uruchamiając napęd spalania cukru zasilany partnerstwem UCH‑L1 i PKM2. UCH‑L1 działa jak mechanik ochronny, który zapobiega rozkładowi PKM2, pozwalając komórkom nowotworowym wytwarzać więcej energii i opierać się uszkodzeniom wywołanym chemioterapią. Pomiar UCH‑L1 lub PKM2 w guzach mógłby pomóc przewidzieć, jak dobrze pacjent odpowie na paklitaksel, a leki blokujące UCH‑L1, PKM2 lub glikolizę mogłyby w przyszłości być łączone ze standardową chemioterapią, by przezwyciężać lub zapobiegać oporności i poprawiać wyniki u osób z tym trudnym nowotworem.
Cytowanie: Chen, X., Zhou, X., Meng, Y. et al. Deubiquitinase UCH-L1 confers paclitaxel resistance via stabilizing PKM2 to promote glycolysis in triple-negative breast cancer. Cell Death Dis 17, 261 (2026). https://doi.org/10.1038/s41419-026-08521-7
Słowa kluczowe: rak piersi potrójnie ujemny, odporność na paklitaksel, metabolizm guza, glikoliza, PKM2