Clear Sky Science · pl
ΔNp63α napędza syntezę seryny, sprzyjając oporności na karboplatynę w NSCLC
Dlaczego pozbawienie komórek nowotworowych „nieistotnego” składnika odżywczego ma znaczenie
Większość z nas myśli o leczeniu raka w kategoriach silnych leków, które bezpośrednio zabijają komórki nowotworowe. To badanie pokazuje, że to, co komórki nowotworowe „jedzą”, może być równie ważne. Naukowcy odkryli, że niektóre nowotwory płuca przeprogramowują sposób produkcji i wykorzystania aminokwasu seryny, co pomaga im przetrwać powszechnie stosowany lek chemioterapeutyczny — karboplatynę. Zrozumienie i ukierunkowanie tego ukrytego triku metabolicznego może pewnego dnia sprawić, że standardowe terapie będą działać lepiej — po prostu poprzez łączenie leków ze zmianami w dostępie guza do konkretnych składników odżywczych.
Linia zasilająca, która karmi oporne guzy płuc
Rak płuca jest wiodącą przyczyną zgonów z powodu raka na świecie, a niedrobnokomórkowy rak płuca (NSCLC) stanowi około 85% przypadków. W ramach NSCLC podtyp zwany płaskonabłonkowym rakiem płuca (LUSC) ma znacznie mniej opcji terapii celowanej niż inne formy i nadal w dużej mierze opiera się na chemioterapii opartej na karbplatynie. Autorzy skupili się na serynie — aminokwasie, którego komórki nowotworowe używają jako cegiełki do budowy DNA, białek i lipidów oraz jako kluczowego składnika systemów antyoksydacyjnych. Chociaż organizm potrafi syntetyzować serynę, agresywne guzy wydają się zwiększać zarówno jej produkcję, jak i pobór, co sugeruje, że mogą być wyjątkowo zależne od tego składnika odżywczego dla wzrostu i przetrwania.
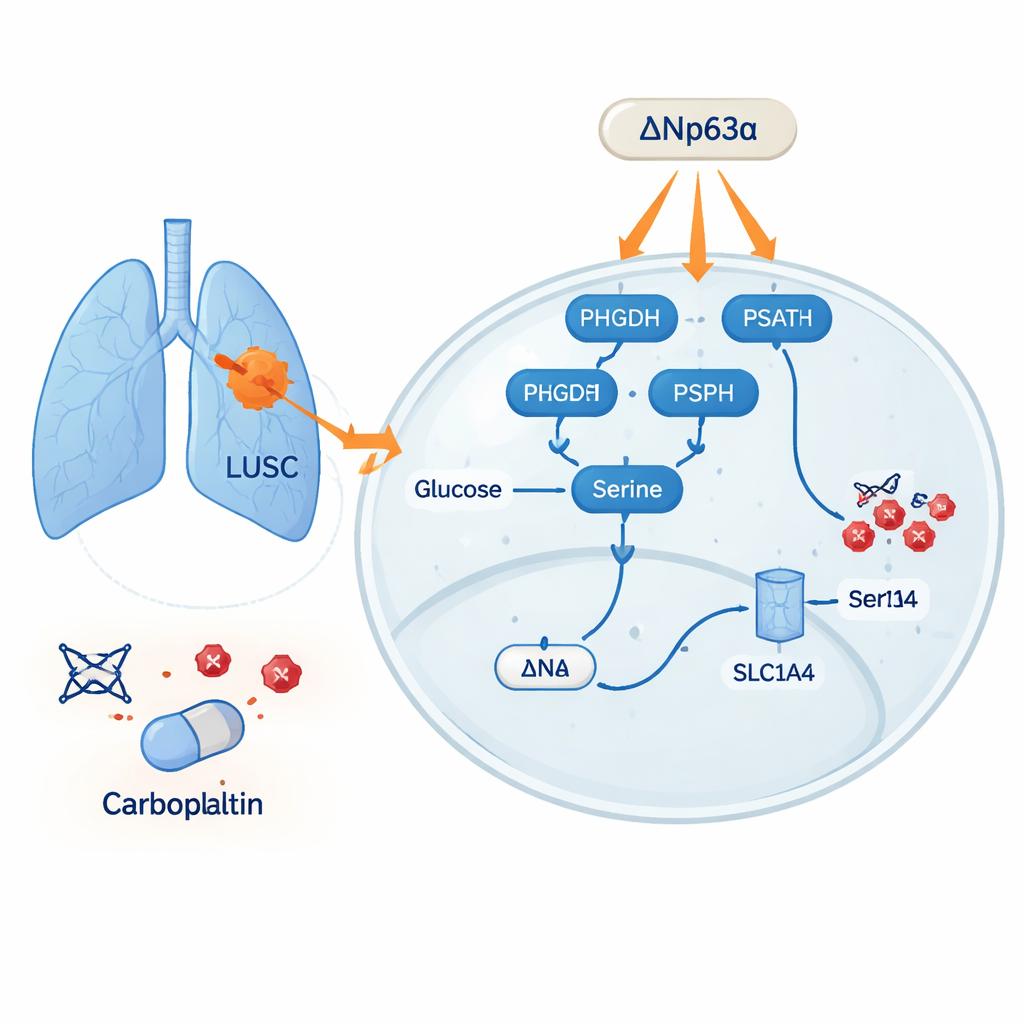
Szlak metaboliczny stojący za opornością
Wykorzystując obszerne zbiory danych pacjentów i próbki guzów, zespół wykazał, że kilka białek zaangażowanych w syntezę i import seryny — PHGDH, PSAT1, PSPH oraz transporter SLC1A4 — jest konsekwentnie podwyższonych w nowotworach płuca w porównaniu z prawidłową tkanką płucną. Wysokie poziomy tych genów związanych z seryną korelowały ze gorszym przeżyciem. Efekt był szczególnie silny w LUSC, który miał więcej tych enzymów i wyższą zawartość seryny niż gruczolakorak płuca. W hodowlach komórkowych komórki z większą zawartością seryny były mniej wrażliwe na karboplatynę, a dodanie dodatkowej seryny pomagało im przetrwać działanie leku. U myszy guzy u zwierząt karmionych dietą bogatą w serynę opierały się karbplatynie, podczas gdy guzy u myszy na dietach ubogich w serynę kurczyły się bardziej pod tym samym leczeniem.
Gen linii rozwojowej, który podkręca produkcję seryny
Naukowcy zastanawiali się następnie, dlaczego komórki LUSC są tak dobre w wytwarzaniu seryny. Skoncentrowali się na ΔNp63α — białku działającym jako regulator „linii rozwojowej” w nowotworach płaskonabłonkowych, często używanym w diagnostyce LUSC. Analizując publiczne dane ekspresji genów i przeprowadzając eksperymenty molekularne, stwierdzili, że guzy o wysokim poziomie ΔNp63α wykazują też wysoką ekspresję czterech kluczowych genów szlaku serynowego. W liniach komórkowych zwiększenie ΔNp63α podnosiło ilość seryny wewnątrz komórek, a jej obniżenie zmniejszało ją. Dalsze testy pokazały, że ΔNp63α wiąże się bezpośrednio z regionami regulatorowymi genów szlaku serynowego i włącza je, działając jak główny selektor, który podnosi produkcję i pobór seryny w komórkach płaskonabłonkowego raka płuca.
Jak nadmiar seryny chroni komórki nowotworowe przed chemioterapią
Karboplatyna zabija komórki nowotworowe głównie przez uszkodzenie ich DNA i podniesienie poziomu szkodliwych cząsteczek opartych na tlenie, zwanych reaktywnymi formami tlenu (ROS). Seryna pomaga komórkom na dwa kluczowe sposoby: dostarcza surowca do tworzenia cegiełek DNA oraz zasila produkcję glutationu — głównego antyoksydantu, który neutralizuje ROS. Gdy naukowcy usunęli serynę i jej bliski spokrewniony glicynę z pożywek hodowlanych, karboplatyna powodowała więcej złamań DNA i znacznie wyższe poziomy ROS. Dodanie z powrotem formiatu (produktu seryny używanego do syntezy DNA) lub antyoksydantu częściowo ratowało komórki, a użycie obu razem prawie przywracało ich przeżywalność. W komórkach płaskonabłonkowego raka płuca, które już produkują dużo seryny, zablokowanie enzymu PHGDH lekiem (NCT‑503) znacząco zwiększyło skuteczność karboplatyny — zarówno in vitro, jak i w guzach mysich.
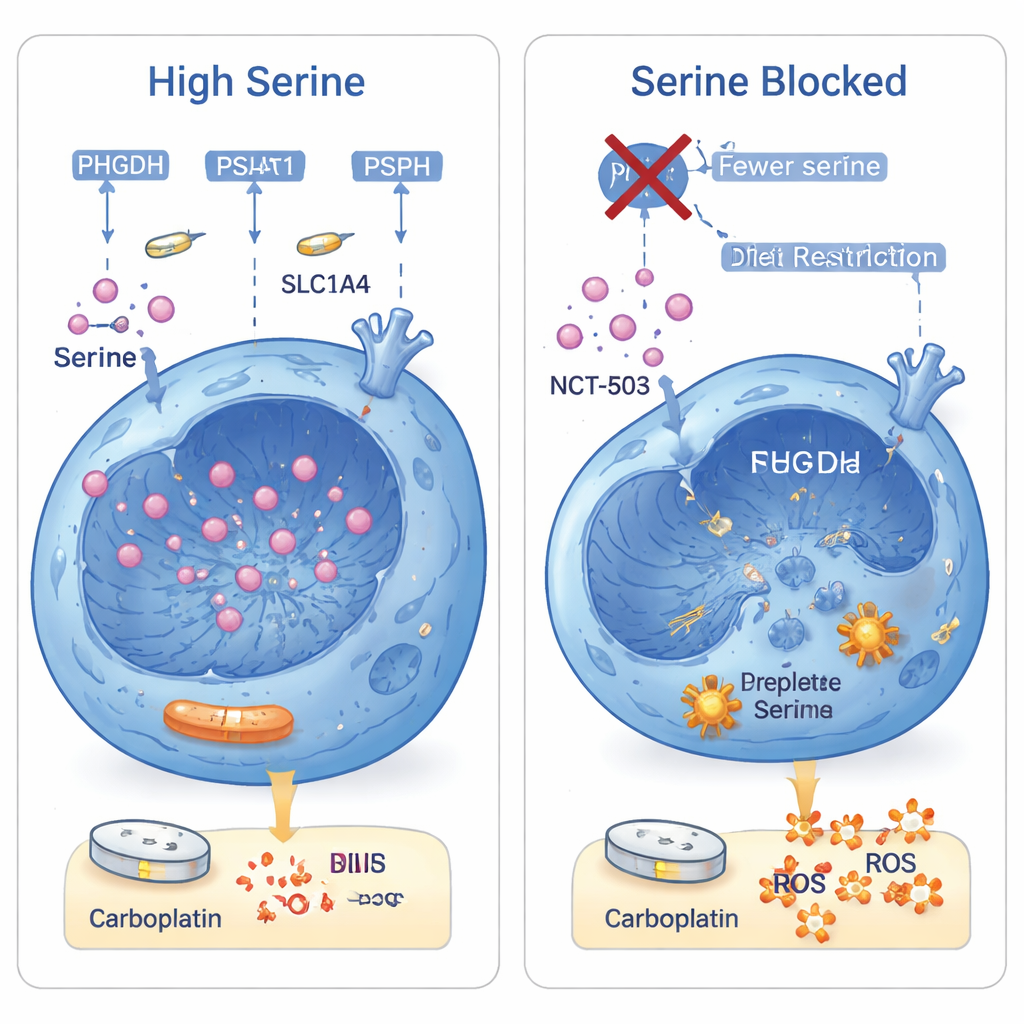
Przekształcanie słabości w okazję terapeutyczną
Dla czytelnika niebędącego specjalistą kluczowa wiadomość brzmi: niektóre płaskonabłonkowe nowotwory płuca przeżywają chemioterapię przez nadprodukcję pojedynczego aminokwasu — seryny — pod kontrolą genu ΔNp63α. Ten nadmiar seryny pozwala komórkom nowotworowym naprawiać uszkodzenia DNA wywołane karbplatyną i neutralizować toksyczne cząsteczki, które w przeciwnym razie je zabiłyby. Badanie pokazuje, że jeśli odetniemy zarówno wewnętrzną „fabrykę” produkującą serynę, jak i zewnętrzną „linię zaopatrzenia” z diety, karboplatyna działa znacznie lepiej. Innymi słowy, łącząc standardową chemioterapię z lekami blokującymi produkcję seryny oraz ze starannie zaplanowanymi interwencjami dietetycznymi, lekarze mogą pewnego dnia przechytrzyć ważny mechanizm oporności w trudnej do leczenia postaci raka płuca.
Cytowanie: Deng, L., Yang, X., Zhang, J. et al. ΔNp63α drives serine synthesis to promote carboplatin resistance in NSCLC. Cell Death Dis 17, 227 (2026). https://doi.org/10.1038/s41419-026-08497-4
Słowa kluczowe: metabolizm seryny, płaskonabłonkowy rak płuca, oporność na karboplatynę, ΔNp63α, terapia metaboliczna raka