Clear Sky Science · pl
Badanie PTSD, zaburzeń psychicznych i samobójstw przez porównanie z samym sobą: badanie serii przypadków ze sterowaniem własnym obejmujące dwie dekady
Dlaczego te ustalenia mają znaczenie w codziennym życiu
Wiele osób przeżywa przerażające lub zagrażające życiu zdarzenia — od wypadków samochodowych, przez klęski żywiołowe, po przemoc. U niektórych rozwija się później zespół stresu pourazowego (PTSD), który potrafi zaburzyć sen, nadwyrężyć relacje i zburzyć życie zawodowe oraz rodzinne. W tym badaniu przez prawie dwie dekady śledzono dorosłych na Tajwanie, zadając proste, lecz kluczowe pytanie: jak PTSD wpisuje się w szerszy obraz zdrowia psychicznego w czasie — czy przede wszystkim powoduje inne problemy, jest ich konsekwencją, czy jedno i drugie? Odpowiedzi pomagają lekarzom i decydentom ustalić, kiedy interweniować i na czym skupić opiekę, aby nie przeoczyć wczesnych sygnałów ostrzegawczych.
Długie obserwacje PTSD w realnym świecie
Badacze wykorzystali bazę Narodowego Ubezpieczenia Zdrowotnego Tajwanu, która obejmuje niemal całą populację, aby śledzić ponad 16 000 dorosłych z nową diagnozą PTSD w latach 2000–2012. Osoby te obserwowano do 2018 roku lub do chwili ich śmierci. Zamiast porównywać jedną osobę z drugą, badanie porównywało każdą osobę z samą sobą w różnych momentach życia. Okres wokół pierwszej diagnozy PTSD — sam rok oraz pięć lat przed i po nim — traktowano jako „okno ryzyka”, a inne lata w życiu danej osoby służyły jako osobista linia bazowa. Taki projekt pomaga wyeliminować stałe różnice, takie jak płeć, genetyka czy wychowanie, i skupia się na tym, jak zgrane są w czasie występowanie PTSD i innych zaburzeń.
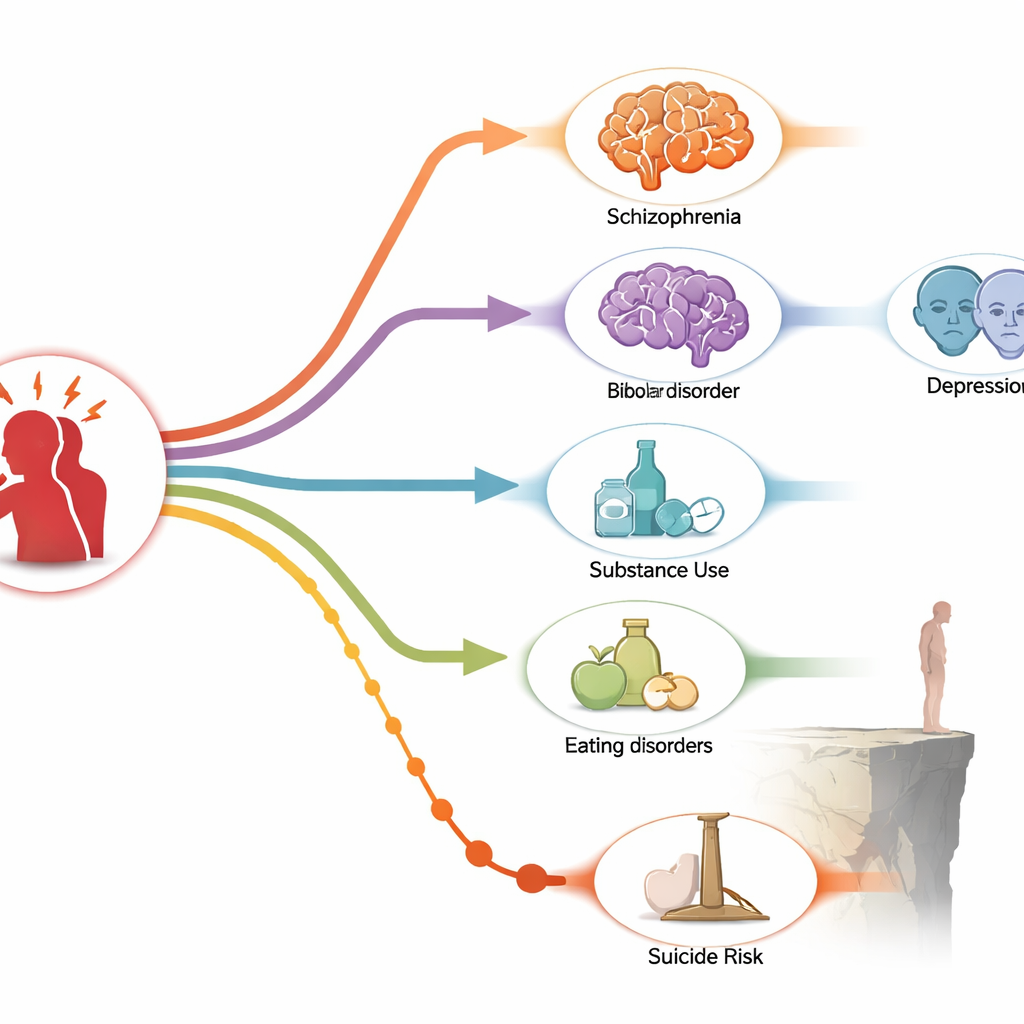
PTSD i inne problemy ze zdrowiem psychicznym występują razem
Analiza wykazała, że PTSD i kilka innych zaburzeń psychicznych są ściśle powiązane. Schizofrenia, choroba afektywna dwubiegunowa, zaburzenie obsesyjno‑kompulsyjne, uogólnione zaburzenia lękowe, zaburzenia odżywiania i problemy związane z używaniem substancji stawały się bardziej prawdopodobne zarówno w latach poprzedzających PTSD, jak i w latach po jego wystąpieniu. Innymi słowy, te zaburzenia i PTSD mają tendencję do skupiania się w czasie, co sugeruje relację dwukierunkową, a nie prosty łańcuch przyczynowo‑skutkowy w jednym kierunku. Ryzyko było szczególnie wysokie w roku, w którym postawiono diagnozę PTSD, oraz w roku bezpośrednio poprzedzającym ją, co podkreśla wąskie okno, gdy osoby są szczególnie podatne na nakładające się problemy.
Depresja jako wczesny sygnał ostrzegawczy
Depresja major wyróżniała się jako inna. W tym badaniu depresja pojawiała się przeważnie przed PTSD, a nie po nim. Osoby znacznie częściej otrzymywały diagnozę depresji w latach poprzedzających PTSD, ze szczególnie silnymi powiązaniami w bezpośrednim roku przed rozpoznaniem. Ten wzorzec wspiera pogląd, że depresja może być wczesnym znakiem głębszych problemów, co ewentualnie zwiększa ryzyko doświadczenia urazu prowadzącego do PTSD, albo sprawia, że pomoc jest poszukiwana dopiero wtedy, gdy występują oba zaburzenia. Pasuje to także do niedawnych odkryć genetycznych sugerujących, że PTSD może, u niektórych osób, być podtypem lub odgałęzieniem depresji, a nie całkowicie odrębną chorobą.
Ryzyko samobójstwa wzrasta latami po PTSD
Analiza zgonów ujawniła niepokojący, ale specyficzny wzorzec. Ogólna śmiertelność z dowolnej przyczyny nie wykazywała wyraźnego wzrostu w pierwszych pięciu latach po diagnozie PTSD. Zgony przez samobójstwo opowiadały jednak inną historię. Ryzyko śmierci przez samobójstwo było wyraźnie wyższe trzy do pięciu lat po pierwszym wystąpieniu PTSD, ze szczytem w czwartym roku. To opóźnione zwiększenie sugeruje, że nawet po początkowym okresie kryzysu wokół rozpoznania osoby z PTSD pozostają w niebezpieczeństwie i mogą potrzebować długotrwałego wsparcia, a nie tylko krótkoterminowej obserwacji.
Co to oznacza dla opieki i zapobiegania
W całości ustalenia ukazują PTSD nie jako odosobnione schorzenie, lecz jako część zmieniającej się sieci problemów ze zdrowiem psychicznym, które zarówno mogą poprzedzać, jak i pojawiać się po nim. Dla społeczeństwa i klinicystów oznacza to, że diagnoza jakiegokolwiek poważnego zaburzenia psychicznego — zwłaszcza depresji — powinna uruchamiać staranne przesiewowe badanie pod kątem urazu i PTSD, i odwrotnie. Pierwszy rok wokół rozpoznania PTSD jest kluczowym czasem na poszukiwanie dodatkowych zaburzeń, podczas gdy okres trzy‑do‑pięciu lat później jest istotny dla zapobiegania samobójstwom. Rozpoznając te okna ryzyka oraz wzajemne powiązania między zaburzeniami, systemy opieki zdrowotnej mogą zmierzać ku bardziej zintegrowanej, długoterminowej opiece, która ma na celu nie tylko leczenie PTSD, ale także zapobieganie kaskadowym kryzysom w przyszłości.
Cytowanie: Chen, YL. Investigating PTSD, mental disorders, and suicide through self-comparison: a self-controlled case series study over two decades. Transl Psychiatry 16, 206 (2026). https://doi.org/10.1038/s41398-026-03975-x
Słowa kluczowe: zespół stresu pourazowego, współwystępowanie chorób, depresja, ryzyko samobójstwa, badanie podłużne