Clear Sky Science · pl
Skuteczność terapii poznawczo‑behawioralnej bezsenności na nadpobudliwość w EEG snu: wieloośrodkowe badanie polisomnograficzne
Dlaczego bezsenne noce mają znaczenie dla mózgu
Przewlekła bezsenność to coś więcej niż wiercenie się w łóżku — to problem 24‑godzinny, w którym mózg ma trudność z „wyłączeniem się”. W badaniu postawiono proste, lecz istotne pytanie: czy po ukończeniu terapii poznawczo‑behawioralnej w bezsenności (CBT‑I) mózg rzeczywiście uspokaja się podczas snu, a nie tylko subiektywnie poprawia samopoczucie według kwestionariuszy? Analizując bezpośrednio fale mózgowe podczas snu, badacze pokazują, jak terapia oparta na rozmowie i zmianie zachowań potrafi wyciszyć „przełączony” mózg w nocy i jakie ma to implikacje dla dopasowania leczenia do różnych typów osób źle śpiących.
Co kryje się pod maską bezsenności
Osoby z przewlekłą bezsennością często funkcjonują w stanie „nadpobudliwości”: ciało i mózg pozostają w stanie czujności przez całą dobę. Może to zwiększać ryzyko depresji, chorób serca, wypadków i problemów w pracy. CBT‑I jest zalecanym leczeniem pierwszego wyboru i zazwyczaj pomaga szybciej zasypiać oraz dłużej utrzymywać sen, według deklaracji pacjentów. Jednak większość badań na tym się kończy — nie sprawdzają, czy sam śpiący mózg uległ zmianie ani czy różne „typy” bezsenności reagują odmiennie. Aby wypełnić tę lukę, autorzy skupili się na aktywności elektrycznej mózgu mierzony podczas snu NREM, używając prostego wskaźnika zwanego stosunkiem delta/beta, który porównuje powolne fale głębokiego snu (delta) z szybszymi falami związanymi z czujnością (beta). Wyższy stosunek oznacza spokojniejszy, mniej pobudzony mózg.
Jak przeprowadzono badanie
Zespół połączył dane od 98 dorosłych z długotrwałą bezsennością leczonych w pięciu ośrodkach snu w Kanadzie, Stanach Zjednoczonych, Czechach i we Włoszech. Wszyscy uczestnicy ukończyli ustandaryzowany program CBT‑I trwający 6–8 tygodni, obejmujący ograniczenie czasu w łóżku (by zwiększyć „ciśnienie” snu), kontrolę bodźców (przerwanie związku między łóżkiem a bezsennością), techniki poznawcze (kwestionowanie niepomocnych myśli o śnie), relaksację oraz edukację higieny snu. Przed i po terapii wszyscy przeszli nocne badanie snu z pełnym zapisem fal mózgowych, prowadzili dzienniczki snu przez tydzień i wypełnili kwestionariusz Insomnia Severity Index. Badacze obliczyli następnie u każdej osoby stosunek delta/beta podczas snu NREM oraz oddzielny wskaźnik zwany stabilnością snu, odzwierciedlający prawdopodobieństwo utrzymania głębszych faz snu zamiast częstych przejść między płytkim snem, głębokim snem i fazą marzeń sennych.
Co zmieniło się w śnie i aktywności mózgu
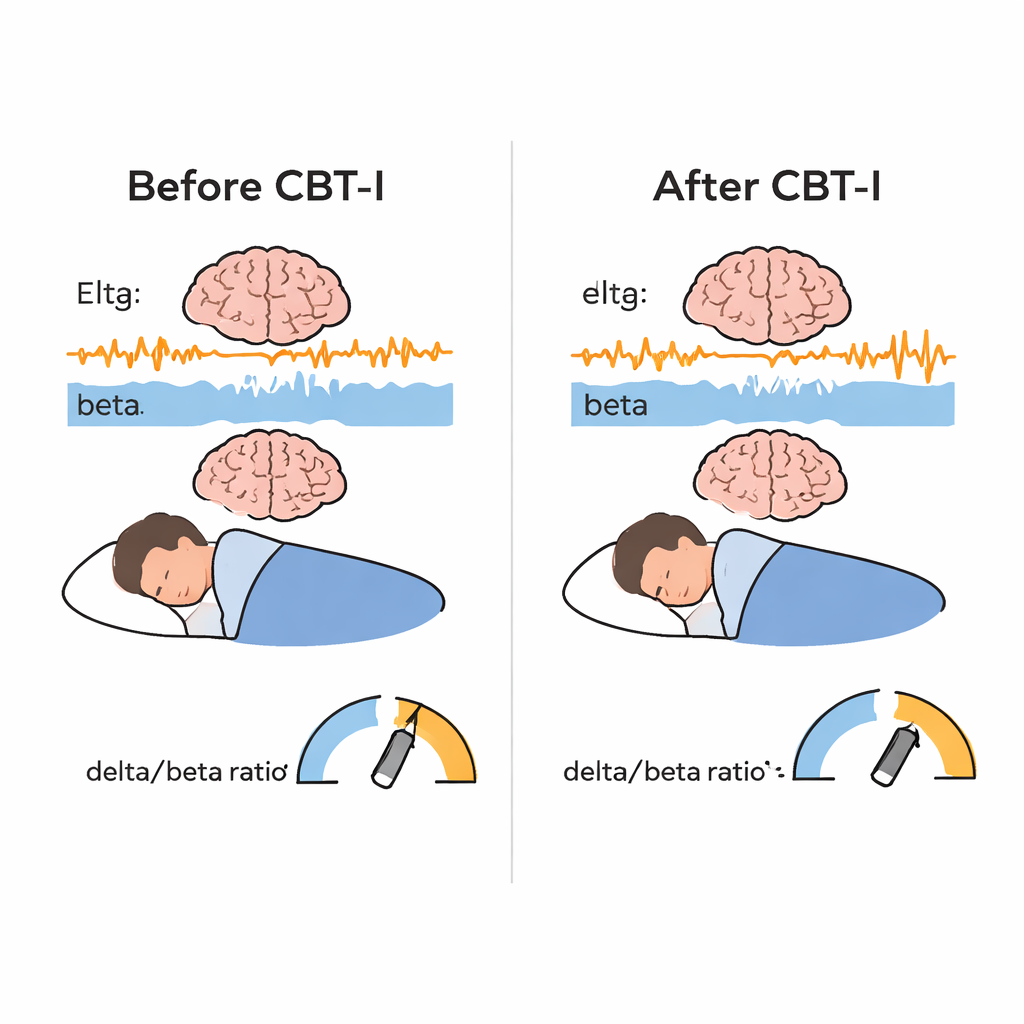
Zgodnie z oczekiwaniami CBT‑I przyniosła wyraźne poprawy w subiektywnym doświadczeniu snu: uczestnicy zgłaszali szybsze zasypianie, mniejszy czas przebudzeń w nocy, krótszy czas spędzany w łóżku i wyższą efektywność snu. Obiektywne badania polisomnograficzne wykazały podobne, choć mniejsze, korzyści w czasie zasypiania, nocnych przebudzeniach, czasie w łóżku i efektywności snu, podczas gdy całkowity czas snu zmienił się niewiele. Najbardziej nowatorskie ustalenie pochodzi z danych EEG. Po CBT‑I wzrosła aktywność delta (wolne fale), a zmalała aktywność beta (szybsze fale) podczas snu NREM, co spowodowało istotny wzrost stosunku delta/beta. Mózg śpiącej osoby w codziennych kategoriach wyglądał mniej „w stanie czujności” i bardziej „w głębokim odpoczynku”. Efekt ten występował we wszystkich ośrodkach, co sugeruje, że nie był związany z jednym klinicznym protokołem. Poprawiła się także stabilność snu: mózgi uczestników były bardziej skłonne pozostawać w stabilnym śnie NREM i REM zamiast przeskakiwać między fazami, choć zmiana stabilności nie korelowała bezpośrednio z przesunięciem delta/beta.
Różne rodzaje bezsenności — różne reakcje
Bezsenność nie jest jednolita. Badacze podzielili uczestników na dwie grupy według zmierzonego całkowitego czasu snu: osoby ze skróconym czasem snu oraz te, których całkowity czas snu mieścił się w bardziej typowym zakresie, mimo że odczuwały bezsenność. Obie grupy miały podobne nasilenie objawów na początku, lecz reakcje mózgowe były różne. Osoby ze skróconym czasem snu wykazały większą poprawę stosunku delta/beta, głównie dzięki silniejszemu wzrostowi aktywności delta. Miały też większe korzyści w niektórych standardowych miarach polisomnograficznych, takich jak mniejszy czas przebudzeń w nocy i lepsza efektywność snu. Sugeruje to, że osoby, których bezsenność charakteryzuje się rzeczywistym skróceniem snu, mogą doświadczyć bardziej zauważalnego uspokojenia nocnej nadaktywacji mózgu po CBT‑I, nawet jeśli ich całkowity czas snu nie wzrasta znacząco.
Co to oznacza dla osób z problemami ze snem
Dla kogoś żyjącego z przewlekłą bezsennością te wyniki przynoszą pocieszającą wiadomość: CBT‑I to nie tylko lepsze samopoczucie — wydaje się, że zmienia także zachowanie mózgu podczas snu, przesuwając je ze stanu wysokiej czujności ku głębszemu odpoczynkowi. Jednocześnie badanie pokazuje, że wyciszenie mózgu i stabilność snu są częściowo niezależne, a różne podtypy bezsenności reagują odmiennie. Dzięki prostym markerom fal mózgowych, takim jak stosunek delta/beta, przyszłe badania mogą lepiej personalizować leczenie bezsenności, identyfikować osoby zagrożone nawrotem oraz rozumieć, które elementy CBT‑I są najważniejsze dla poszczególnych pacjentów.
Cytowanie: Sforza, M., Morin, C.M., Dang-Vu, T.T. et al. The effectiveness of Cognitive behavioral therapy for insomnia on sleep EEG hyperarousal: a multicentric polysomnographic study. Transl Psychiatry 16, 88 (2026). https://doi.org/10.1038/s41398-026-03882-1
Słowa kluczowe: bezsenność, terapia poznawczo‑behawioralna, EEG snu, nadpobudliwość, stabilność snu