Clear Sky Science · pl
Rola habenuli w dużym zaburzeniu depresyjnym: nowe spostrzeżenia z badań przedklinicznych i badań u ludzi
Dlaczego mały ośrodek mózgowy ma znaczenie dla depresji
Jak często mówi się o depresji jako o „zaburzeniu równowagi chemicznej”, coraz więcej dowodów wskazuje na coś bardziej precyzyjnego: maleńką strukturę mózgową zwaną habenulą, która pomaga zdecydować, jak reagujemy na nagrody i porażki. Niniejszy przegląd zestawia najnowsze badania na zwierzętach i u ludzi, pokazując, w jaki sposób subtelne zmiany w okablowaniu i chemii tej okolicy mogą tłumaczyć obniżony nastrój, utratę przyjemności, problemy ze snem, a nawet oporność na leczenie — oraz jak ukierunkowanie habenuli może otworzyć nowe drogi terapeutyczne.
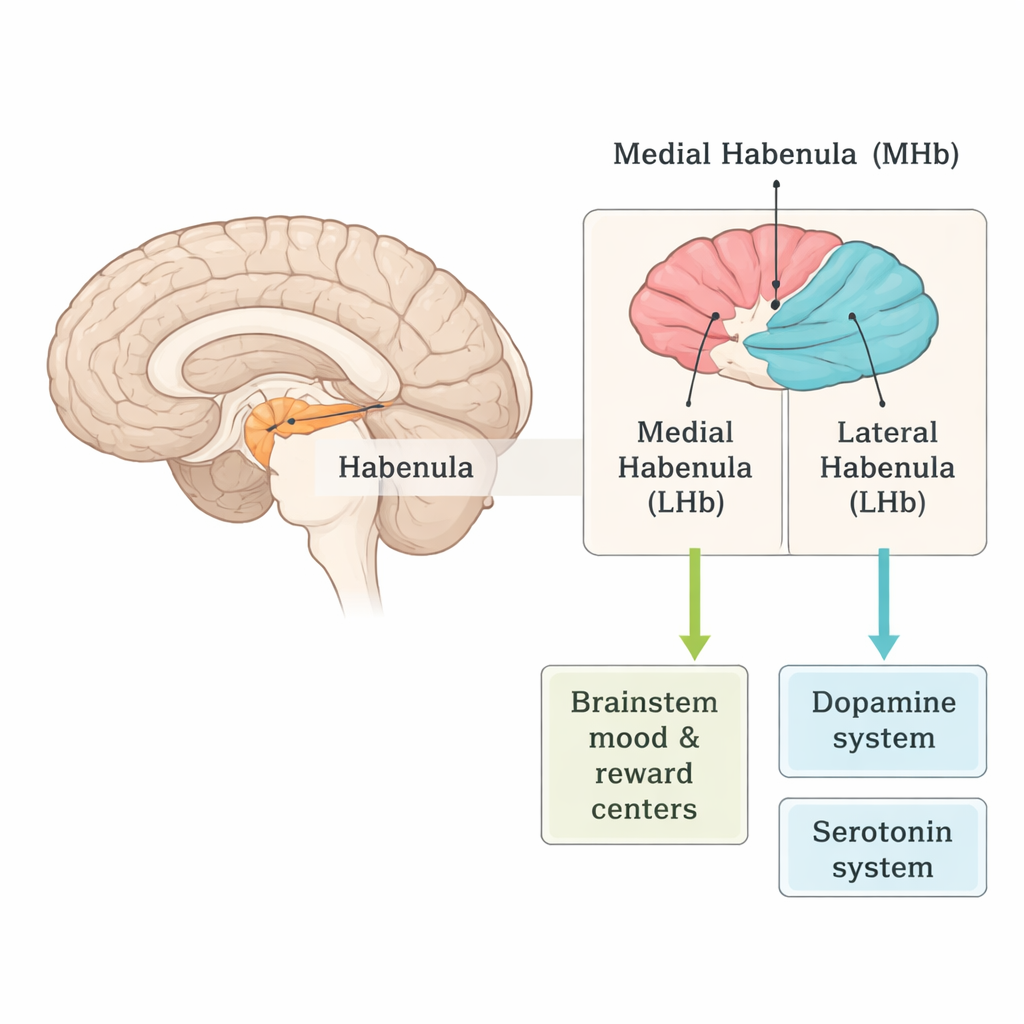
Małe skrzyżowanie motywacji i nastroju
Habenula leży głęboko w mózgu i dzieli się na dwie główne części: habenulę przyśrodkową (MHb) i habenulę boczną (LHb). Mimo niewielkich rozmiarów odbiera sygnały z obszarów związanych z emocjami i motywacją oraz wysyła silne sygnały do ośrodków pnia mózgu, które kontrolują kluczowe neuroprzekaźniki takie jak dopamina i serotonina. MHb komunikuję się głównie z pniem mózgu przez przekaźnik zwany jądrem międzykonarowym, podczas gdy LHb łączy się bardziej bezpośrednio z systemami dopaminergicznym i serotoninergicznym. Dzięki tej strategicznej pozycji habenula pełni funkcję skrzyżowania, które pomaga mózgowi ocenić, co jest nagradzające, co jest rozczarowujące i ile wysiłku jest „wartych”.
Co badania na zwierzętach ujawniają o mózgu pod wpływem stresu
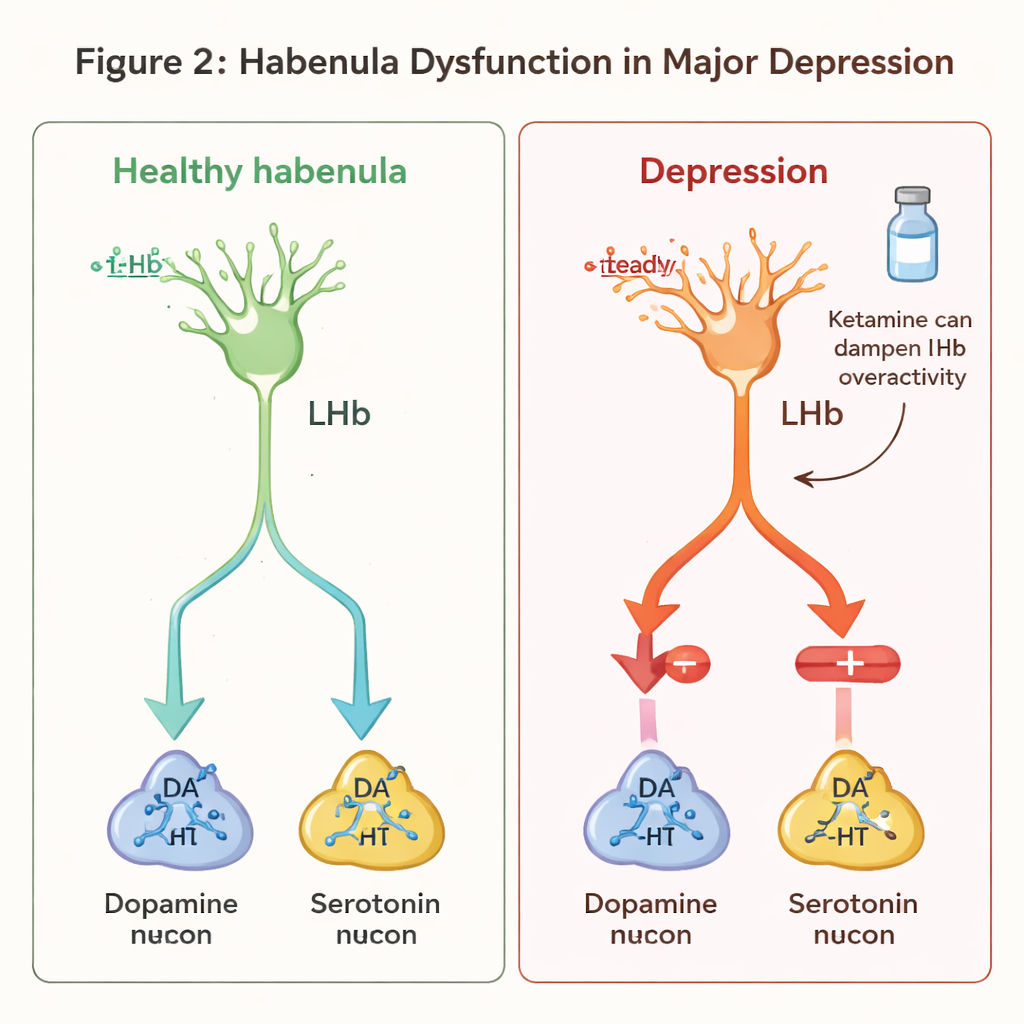
W modelach gryzoni odtwarzających istotne cechy depresji — takich jak długotrwały stres, porażki społeczne czy nauczona bezradność — obie części habenuli wykazują uderzające zmiany molekularne. W MHb kluczowe geny wspierające zdrowie komórek nerwowych i neuroprzekaźnik acetylocholina są osłabione, a eksperymentalne zmniejszenie tych molekuł utrudnia zwierzętom doświadczanie przyjemności i zwiększa skłonność do zachowań przypominających „rozpacz”. W LHb obraz jest niemal odwrotny: komórki wspierające zwane astrocytami i pewne białka sygnałowe stają się nadaktywne, wypychając neurony LHb w nieprawidłowy, wybuchowy wzorzec wyładowań. Ta nadaktywność tłumi uwalnianie dopaminy i serotoniny w kolejnych strukturach i niezawodnie wywołuje zachowania przypominające objawy u ludzi, takie jak anhedonia (utrata przyjemności), brak motywacji, zaburzenia snu i nasilona wrażliwość na stres.
Wskazówki od ludzi: struktura, połączenia i molekularne odciski
Badania pośmiertne osób z dużym zaburzeniem depresyjnym (MDD) pokazują podobne zmiany: obniżone poziomy genów MHb zaangażowanych w prawidłowe sygnalizowanie oraz przesunięcia w molekułach LHb regulujących reakcję na stres i produkcję białek wewnątrzkomórkowych. W większej skali badania obrazowe i analizujące tkanki sugerują, że rozmiar habenuli i liczba komórek mogą różnić się w depresji, choć nie zawsze w tym samym kierunku — niektóre prace wskazują na mniejsze objętości i mniej, skurczonych neuronów, inne zaś — na większe objętości skorelowane z cięższymi objawami. Badania z użyciem skanów mózgu pokazują również, że u osób z MDD komunikacja habenuli z innymi regionami jest zmieniona: jej połączenia z obszarami czołowymi zarządzającymi myśleniem, podejmowaniem decyzji i autorefleksją oraz z regionami zaangażowanymi w emocje, pamięć i przetwarzanie sensoryczne mogą być nieprzeciętnie wzmocnione lub osłabione. Te zmienne połączenia mogą tłumaczyć, dlaczego negatywne myśli są „lepkie”, nagrody wydają się płaskie, a codzienny wysiłek — wyczerpujący.
Nowe pomysły terapeutyczne: od leków działających szybko po stymulację mózgu
Ponieważ LHb staje się nadaktywna w wielu modelach depresji, terapie uspokajające tę aktywność przyciągają uwagę. Przykładem jest ketamina, lek przeciwdepresyjny o szybkim działaniu. Badania sugerują, że ketamina może „wyciszać” wybuchowe aktywacje neuronów LHb poprzez blokowanie określonego typu receptora glutaminianowego, a efekt ten może być modulowany przez szlak sygnałowy z udziałem białek neureguliny 1 i ErbB4 w wyspecjalizowanych komórkach hamujących. Innym eksperymentalnym podejściem jest głęboka stymulacja mózgu (DBS): u osób z ciężką, oporną na leczenie depresją precyzyjnie umieszczone elektrody modulujące aktywność habenuli przyniosły wyraźną poprawę objawów. Badania na zwierzętach pokazują, że DBS ukierunkowana na LHb może normalizować wzorce wyładowań i przywracać zdrowsze sygnalizowanie dopaminy i serotoniny, co wspiera tezę, że ten region jest obiecującym celem dla przyszłych terapii.
Co to oznacza dla zrozumienia i leczenia depresji
Razem te ustalenia przekształcają obraz depresji: nie jest to tylko nieokreślona nierównowaga chemiczna, lecz zaburzenie konkretnego ośrodka decyzyjnego, który waży karę, nagrodę i wysiłek. Gdy chemia, struktura lub połączenia habenuli są zaburzone, mózg może być uprzedzony do oczekiwania rozczarowania, odczuwania niewielkiej przyjemności i trudności z wyrwaniem się z negatywnych pętli myślowych. Mapując te zmiany od genów i komórek po obwody mózgowe i zachowanie, naukowcy mają nadzieję opracować precyzyjniejsze diagnostyki i terapie — od nowych celów lekowych po dopracowaną stymulację mózgu — które bezpośrednio będą adresować wadliwe sygnalizowanie w tej małej, lecz potężnej strukturze.
Cytowanie: Lin, F., Casmey, K., Codeluppi-Arrowsmith, S.A. et al. The Habenula’s role in major depressive disorder: recent insights from preclinical and human studies. Transl Psychiatry 16, 77 (2026). https://doi.org/10.1038/s41398-026-03867-0
Słowa kluczowe: habenula, duże zaburzenie depresyjne, obwody mózgowe, ketamina, stymulacja głęboka mózgu