Clear Sky Science · pl
Stymulacja asocjacyjna sparowana z wysokointensywnym komponentem kortykalnym i wysokoczęstotliwościowym komponentem obwodowym w leczeniu bólu neuropatycznego po częściowym uszkodzeniu rdzenia kręgowego – badanie pilotażowe
Dlaczego przewlekły ból nerwowy po urazie rdzenia ma znaczenie
Dla wielu osób z uszkodzeniem rdzenia kręgowego szkoda nie kończy się na osłabieniu mięśni czy drętwieniu. U ponad połowy rozwija się palący, mrowiący lub przypominający porażenia prądem ból w ramionach lub nogach, który może utrzymywać się przez lata i być oporny na standardowe leki przeciwbólowe. W tym badaniu sprawdzano, czy obiecująca technika stymulacji mózgu i nerwów, zwana stymulacją asocjacyjną sparowaną, może złagodzić uporczywy ból nerwowy w dłoniach i rękach osób z długotrwałym, nietraumatycznym uszkodzeniem rdzenia kręgowego.
Nowy sposób „podpuszczania” układu nerwowego
Zamiast polegać na lekach, stymulacja asocjacyjna sparowana próbuje delikatnie przeuczyć drogi nerwowe, stymulując je jednocześnie z dwóch kierunków. Cewka magnetyczna umieszczona na skórze głowy dostarcza silne, ale krótkie impulsy do części mózgu kontrolującej dłoń, podczas gdy małe impulsy elektryczne przykładane są do nerwów w nadgarstku i przedramieniu. Jeśli są precyzyjnie zsynchronizowane, sygnały te mają się spotkać w rdzeniu kręgowym, zachęcając komórki nerwowe do wzmocnienia użytecznych połączeń. Wcześniejsze, głównie niekontrolowane badania sugerowały, że ta metoda może nie tylko poprawiać ruch ręki po uszkodzeniu rdzenia, ale także redukować łagodny do umiarkowanego ból neuropatyczny jako korzystny efekt uboczny. 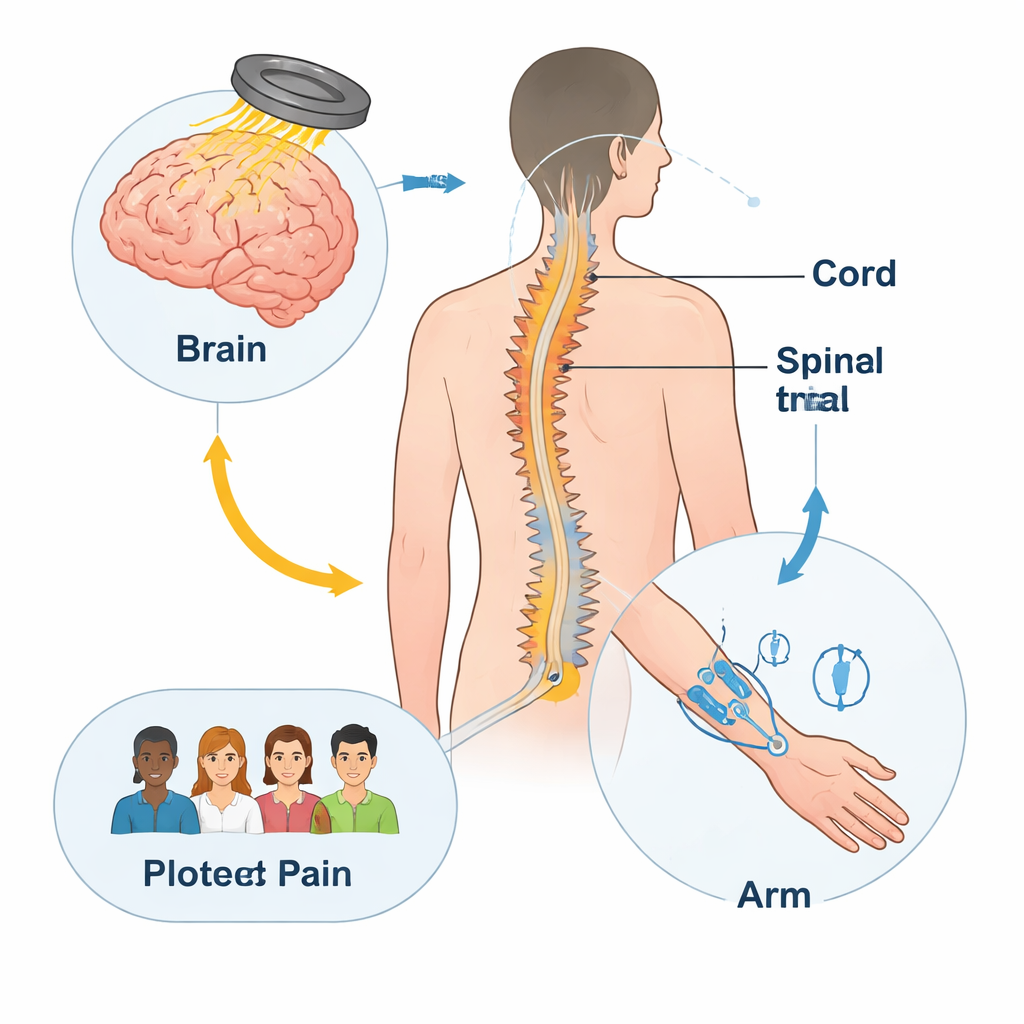
Sprawiedliwe przetestowanie terapii
Naukowcy przeprowadzili małe, lecz starannie kontrolowane badanie pilotażowe u pięciu dorosłych z niepełnym uszkodzeniem rdzenia w odcinku szyjnym i długotrwałym, umiarkowanym do ciężkiego bólem neuropatycznym w jednej kończynie górnej lub dłoni. Każdy uczestnik przeszedł przez dwa oddzielne, czterotygodniowe okresy: jeden z pełną stymulacją sparowaną i drugi z warunkiem pozorowanym (sham), w losowej kolejności. W rzeczywistej terapii wysokointensywne impulsy magnetyczne aktywowały obszar mózgu odpowiadający dłoni, podczas gdy szybkie serie impulsów elektrycznych celowały w trzy główne nerwy bardziej bolesnej ręki. W warunku pozorowanym sprzęt wyglądał i brzmiał podobnie, ale pole magnetyczne docierające do mózgu było blokowane, a elektrody skórne przesunięto z dala od nerwów i ustawiono na poziomie ledwo wyczuwalnym, nieaktywującym mięśni.
Jak mierzono ból i funkcję
Przez cały czas obu okresów leczenia i w okresie obserwacji pacjenci co tydzień oceniali średni ból w leczonej dłoni w skali werbalnej 0–10 oraz wypełniali szczegółowy kwestionariusz, który rejestrował zarówno natężenie bólu, jak i stopień, w jakim ból utrudniał codzienne czynności, takie jak sen, nastrój i praca. Zespół mierzył również siłę ręki, zręczność, siłę chwytu i ściskania, spastyczność oraz samodzielność w zadaniach dnia codziennego. Aby zbadać, jak układ nerwowy przetwarza temperaturę i wibracje w bolesnym obszarze, użyto ilościowych testów sensorycznych, które określają progi, przy których zimno lub ciepło stają się nieprzyjemne lub bolesne. Wszystkie oceny wykonywali klinicyści nieświadomi tego, czy pacjent otrzymał prawdziwą czy pozorowaną stymulację.
Co wykazały wyniki (a czego nie wykazały)
Wyniki bólu wahały się nieznacznie w czasie w obu warunkach, ale zmiany mieściły się w granicach około trzech punktów na skali 0–10 i różniły się między osobami. Średnio ból zmniejszył się o około jeden punkt (w przybliżeniu 20–30% spadku) po zarówno rzeczywistej, jak i pozorowanej stymulacji, lecz nie osiągnęło to poziomu zwykle uważanego za wyraźnie istotną poprawę i nie wykazano stałej przewagi terapii rzeczywistej. Miary wpływu bólu na codzienne życie, poziom lęku związanego z bólem, siła ręki, umiejętności motoryki precyzyjnej i ogólna jakość życia także wykazały niewielkie zmiany, podobne w obu warunkach. Testy sensoryczne sugerowały pewną normalizację progów bólu na zimno w leczonej dłoni po sesjach zarówno rzeczywistych, jak i pozorowanych, znów bez wyraźnej różnicy między nimi. Co ważne, pacjenci dobrze tolerowali stymulację, nawet przy dużym nasileniu bólu, i nie zaobserwowano poważnych działań niepożądanych. 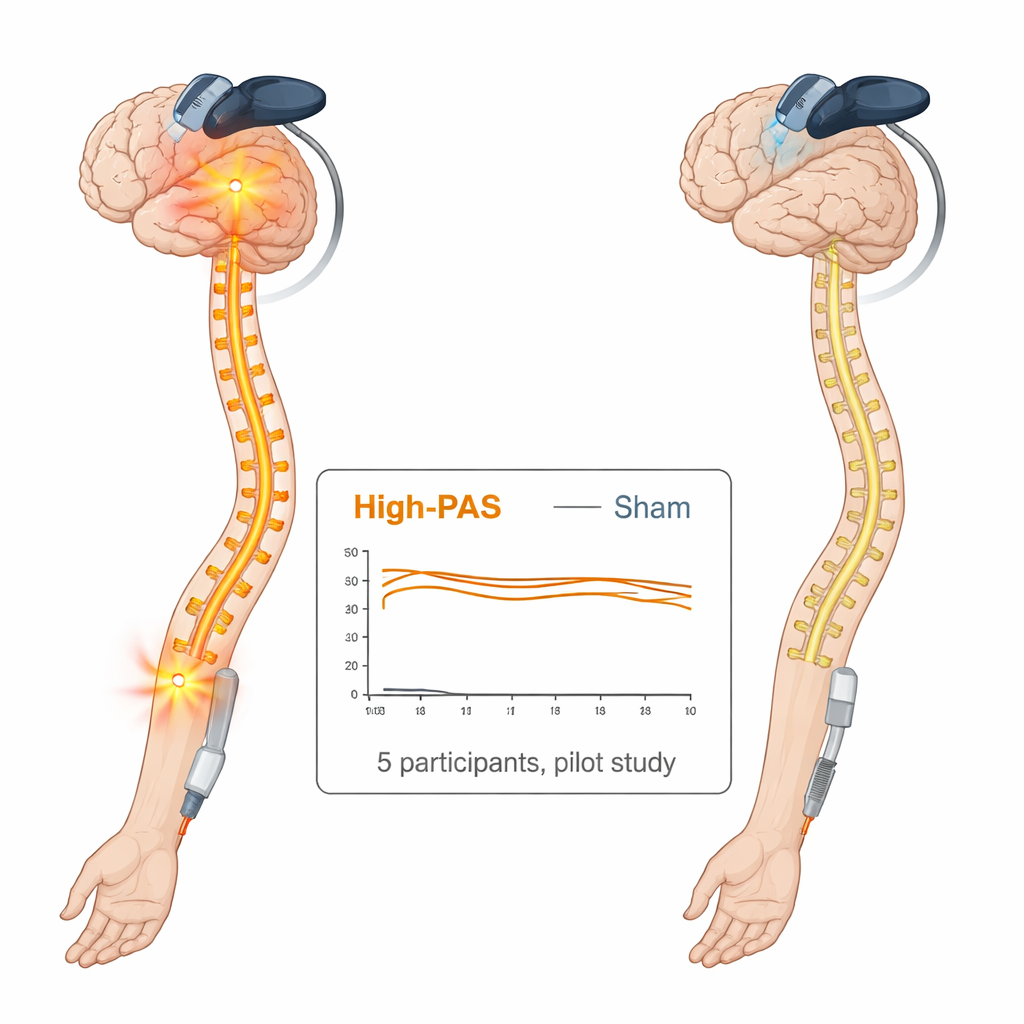
Co to oznacza dla osób żyjących z bólem
Mówiąc prosto, to starannie zaślepione badanie pilotażowe wykazało, że specyficzna forma stymulacji asocjacyjnej sparowanej zastosowana tutaj nie dała wyraźnie lepszej ulgi niż leczenie pozorowane w przypadku ciężkiego bólu neuropatycznego w ramieniu po niepełnym uszkodzeniu rdzenia kręgowego. Jednak technika nie pogorszyła bólu i wydawała się bezpieczna, co sugeruje, że istniejący ból nie powinien automatycznie wykluczać jej zastosowania, gdy głównym celem jest poprawa funkcji ruchowych. Autorzy zauważają, że wcześniejsze pozytywne doniesienia mogą wynikać z łagodniejszego bólu, innych mechanizmów bólowych, poprawy aktywności mięśniowej lub efektów placebo. Proponują, aby przyszłe badania przeprowadzić na większych grupach i — co kluczowe — ukierunkować stymulację bardziej na drogi sensoryczne niż ruchowe, aby sprawdzić, czy bezpośrednie celowanie w obwody przetwarzające ból w mózgu i rdzeniu kręgowym może przynieść bardziej istotne złagodzenie bólu.
Cytowanie: Holopainen, K., Pohjonen, M., Kirveskari, E. et al. Paired associative stimulation with a high-intensity cortical component and a high-frequency peripheral component in treatment of neuropathic pain after incomplete spinal cord injury – a pilot trial. Spinal Cord Ser Cases 12, 3 (2026). https://doi.org/10.1038/s41394-026-00729-1
Słowa kluczowe: uszkodzenie rdzenia kręgowego, ból neuropatyczny, stymulacja mózgu, rehabilitacja, stymulacja asocjacyjna sparowana