Clear Sky Science · pl
Silny i selektywny inhibitor LSD1 DC551040 ujawnia obiecującą terapię skojarzoną dla AML z wglądem w dysregulację epigenetyczną
Przeprogramowanie przełączników kontrolnych nowotworu
Ostra białaczka szpikowa (AML) to agresywny nowotwór krwi, w którym niedojrzałe białe krwinki wypierają zdrowe. Wielu pacjentów doświadcza nawrotów lub nie toleruje silnej chemioterapii, dlatego badacze poszukują mądrzejszych leków celujących w wewnętrzne przełączniki choroby zamiast jedynie zabijać dzielące się komórki. W tym badaniu opisano nowy eksperymentalny preparat doustny, DC551040, który celuje w jeden z takich przełączników i pokazano, jak skojarzenie go z istniejącym lekiem na białaczkę może uczynić terapię silniejszą i trwalszą.
Nowe precyzyjne narzędzie przeciw białaczce
Wiele nowotworów, w tym AML, przejmuje sposoby, w jakie komórki pakują i odczytują DNA — procesy znane łącznie jako regulacja epigenetyczna. Kluczowym elementem tego systemu jest enzym o nazwie LSD1, który modyfikuje chemiczne znaczniki na białkach związanych z DNA, włączając lub wyłączając zestawy genów. LSD1 bywa nadaktywny w guzach i stanowił atrakcyjny cel dla leków, lecz wcześniejsze inhibitory LSD1 trafiały też inne enzymy związane z funkcją mózgu lub wywoływały działania niepożądane. Autorzy zastosowali chemię prowadzoną strukturą, aby zaprojektować DC551040 — wysoce selektywny inhibitor LSD1, który wiąże się z celem trwale. W testach biochemicznych DC551040 silnie wiązał LSD1, omijając w dużej mierze pokrewne enzymy ważne dla funkcji neuronów, co sugeruje lepszy profil bezpieczeństwa.
Od komórek do myszy: testy nowego leku
Zespół sprawdził następnie, czy DC551040 rzeczywiście hamuje rozwój białaczki. W hodowlach laboratoryjnych związek silnie hamował kilka linii komórek AML, podczas gdy miał słabsze działanie wobec innych nowotworów krwi i komórek normalnych. Leczone komórki białaczkowe częściej przechodziły apoptozę i różnicowały się w kierunku bardziej prawidłowo wyglądających białych krwinek, co przypomina efekt genetycznego wyłączenia LSD1. W modelach mysich z przerzutami ludzkiego AML doustne podawanie DC551040 zmniejszało guzy, opóźniało postęp choroby i wydłużało przeżycie. U myszy, szczurów i psów lek był dobrze wchłaniany, rozkładany wolno i powodował niewielką toksyczność sercowo‑naczyniową i neurologiczną przy dawkach wielokrotnie wyższych niż potrzebne do działania przeciwnowotworowego. Wyniki te uzasadniły wprowadzenie DC551040 do trwającego badania fazy I u osób z AML.
Ukryty opór: nowotwór się odgryza
Leki celowane często działają początkowo, lecz tracą skuteczność, gdy komórki nowotworowe przeprogramowują sieci sygnałowe. Aby wykryć wczesne oznaki takiej adaptacji, badacze lecili myszy z białaczką DC551040 i przez trzy tygodnie katalogowali tysiące genów i białek w guzach. Zaobserwowali szerokie przesunięcia w metabolizmie i, co istotne, stopniowe aktywowanie ścieżek związanych z odpornością i zapaleniem, w tym obwodów kontrolowanych przez STAT3, STAT5, NF-κB i AKT. DC551040 zwiększał produkcję interleukiny-6 (IL-6), kluczowego przekaźnika zapalnego, oraz nasilał ekspresję genów powiązanych z przeżyciem komórek i tworzeniem naczyń. To sugeruje, że blokada LSD1 szkodzi komórkom białaczki, ale równocześnie wyzwala sygnały pro‑przeżyciowe, które mogą osłabić działanie leku.
Poszukiwanie partnera leku przez eksplorację danych
Aby przeciwdziałać temu zapalnemu odruchowi, zespół sięgnął do Connectivity Map, obszernej bazy łączącej leki z wzorcami ekspresji genów, które wywołują w komórkach. Pytali, które zatwierdzone leki mają tendencję do odwracania tych samych genów związanych z zapaleniem, które aktywuje DC551040. Jednym silnym trafieniem była homoharringtonina (HHT), związek roślinny już stosowany w chemioterapii niektórych białaczek. Wcześniejsze badania wykazały, że HHT może tłumić szlak IL-6–JAK–STAT i powiązane drogi zapalne. W komórkach AML HHT obniżał poziomy kluczowych cząsteczek zapalnych i genów przeżyciowych, działając wprost przeciwnie do efektów DC551040 na te same ścieżki.
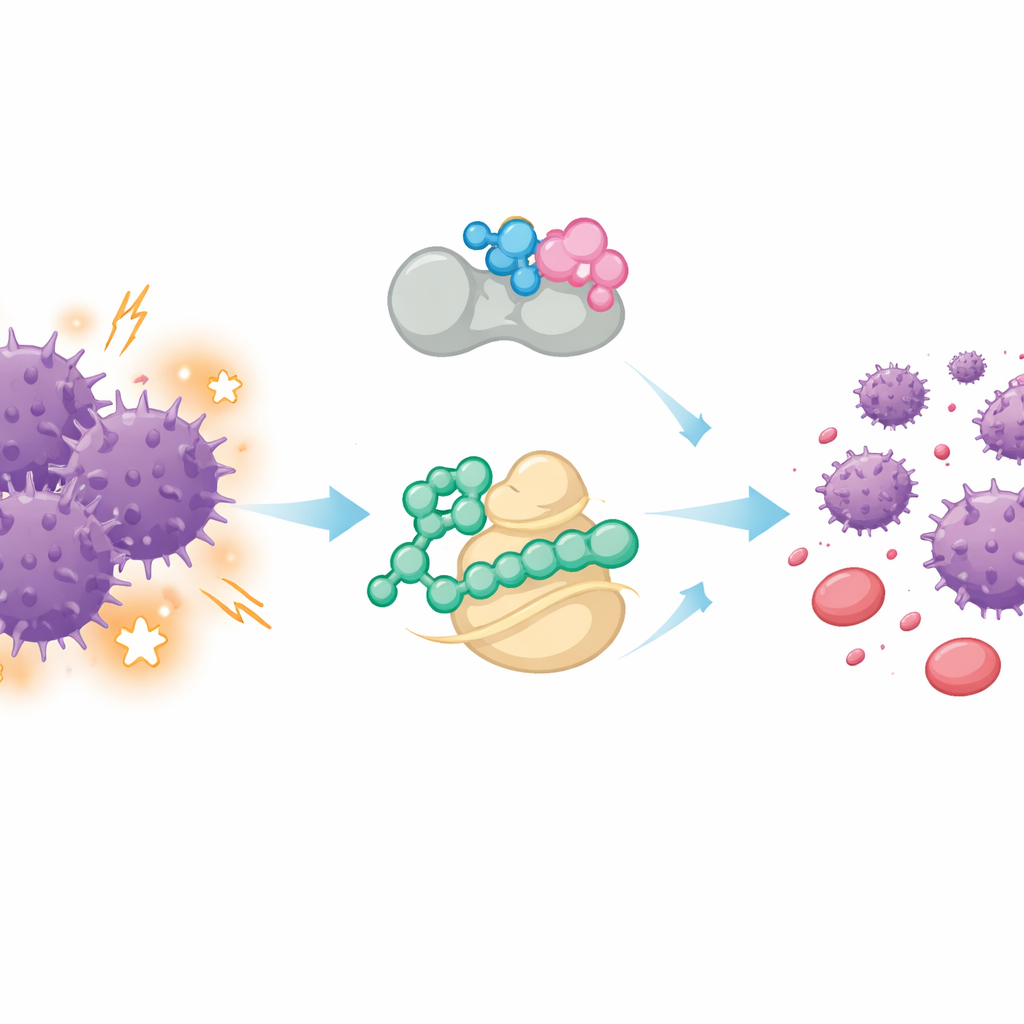
Dwa leki działają lepiej niż jeden
Wykorzystując tę wskazówkę, badacze przetestowali jednoczesne podawanie DC551040 i HHT. W wielu liniach komórek AML i próbkach pochodzących od pacjentów para zabijała więcej komórek nowotworowych niż którykolwiek z leków osobno, nawet w niższych dawkach, i wywoływała wyższe poziomy enzymów prowadzących do śmierci komórek. W modelach mysich, w których białaczka rozprzestrzenia się przez krew i szpik, kombinacja wydłużała przeżycie i skuteczniej oczyszczała komórki ludzkiego AML niż leczenie pojedynczym lekiem czy starszym inhibitorem LSD1. Eksperymenty z wyciszaniem genów dodatkowo wspierały tezę, że IL-6 i jej sieć sygnałowa pomagają komórkom białaczki opierać się blokadzie LSD1, a HHT przywraca wrażliwość, tłumiąc to zapalne nasilenie.
Co to może znaczyć dla pacjentów
Dla odbiorców ogólnych najważniejsza wiadomość jest taka, że praca dostarcza zarówno nowego leku celowanego, jak i strategii, by uczynić jego efekt trwalszym wobec zmieniającego się nowotworu. DC551040 precyzyjnie unieszkodliwia enzym, od którego komórki białaczki zależą, by utrzymać geny promujące wzrost w odpowiedniej konfiguracji, a wczesne badania bezpieczeństwa na zwierzętach wyglądają obiecująco. Jednocześnie badanie pokazuje, że lek mimowolnie uruchamia programy zapalne, które mogą umożliwić ucieczkę części komórek nowotworowych. Poprzez skojarzenie DC551040 z HHT, który ucisza te same programy, badacze osiągają podwójne uderzenie: odcięcie epigenetycznego wsparcia nowotworu przy jednoczesnym zablokowaniu zapasowych sygnałów przeżyciowych. Jeśli trwające badania kliniczne potwierdzą te korzyści u ludzi, takie racjonalne kombinacje mogą zaoferować pacjentom z AML skuteczniejsze i potencjalnie łagodniejsze opcje leczenia niż obecne schematy oparte na intensywnej chemioterapii.
Cytowanie: Wang, J., Wang, H., Du, R. et al. Potent and selective LSD1 inhibitor DC551040 reveals a promising combination therapy for AML with insight into epigenetic dysregulation. Sig Transduct Target Ther 11, 108 (2026). https://doi.org/10.1038/s41392-026-02637-0
Słowa kluczowe: ostra białaczka szpikowa, inhibitor LSD1, terapia epigenetyczna, kombinacja leków, homoharringtonina