Clear Sky Science · pl
Modulacja mikrobioty jelitowej poprzez wielokrotne przeszczepy kału od dawców poprawia objawy ruchowe i żołądkowo‑jelitowe u pacjentów z chorobą Parkinsona nieleczonych lekami: randomizowane badanie fazy 2
Dlaczego jelita mają znaczenie w chorobie mózgu
Choroba Parkinsona zwykle postrzegana jest jako zaburzenie mózgu powodujące drżenia, sztywność i spowolnienie ruchów. Tymczasem wiele osób z Parkinsonem boryka się przez lata z zaparciami i innymi problemami jelitowymi. To badanie stawia odważne pytanie o bezpośrednim znaczeniu dla pacjentów i rodzin: jeśli jelita i zasiedlające je mikroby odgrywają rolę w chorobie Parkinsona, czy starannie przeprowadzone przeszczepy zdrowych mikroorganizmów od dawców mogą złagodzić objawy bez stosowania standardowych leków przeciw Parkinsonowi?
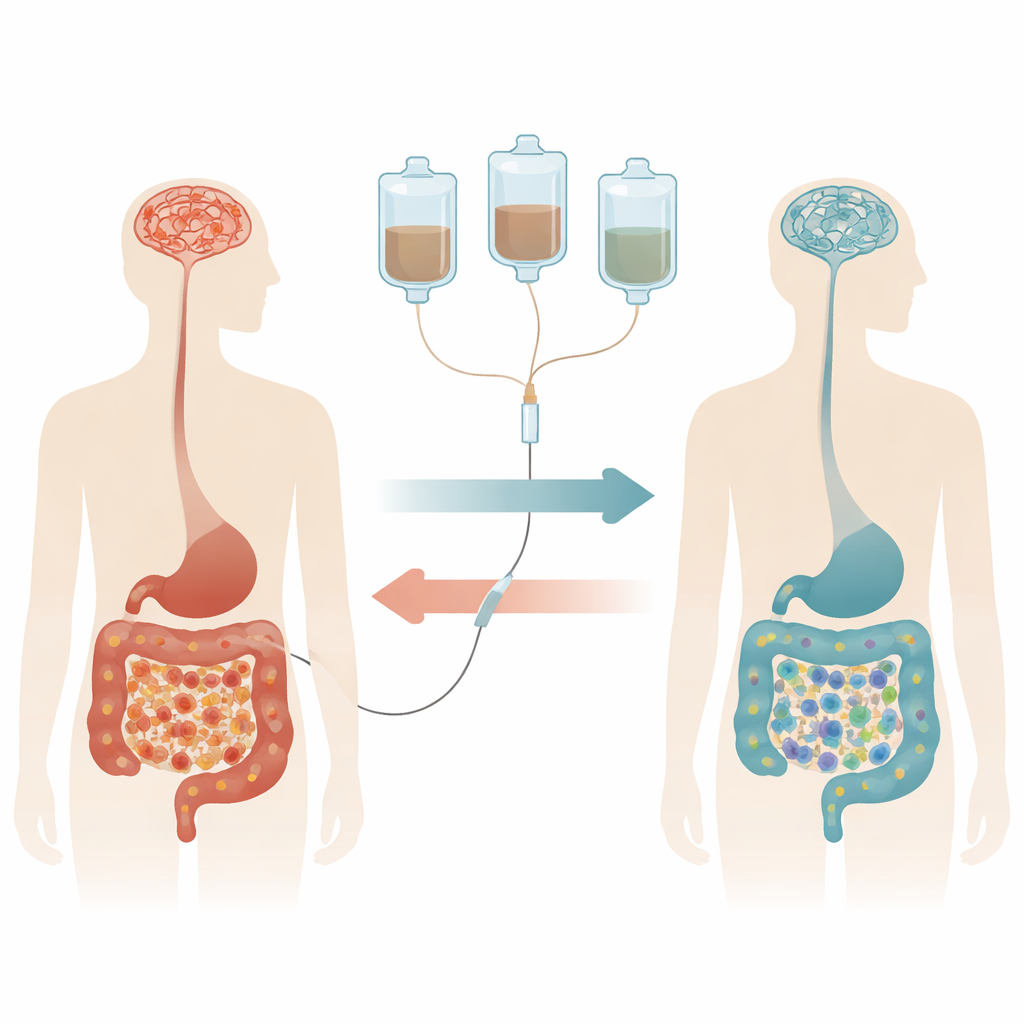
Przewartościowanie Parkinsona od środka
Rosnące dowody sugerują, że choroba Parkinsona może rozpoczynać się przynajmniej częściowo w jelitach. Niektórzy badacze proponują, że zniekształcone białko powiązane z chorobą powstaje w jelicie, a następnie przemieszcza się do mózgu wzdłuż dróg nerwowych. U osób z Parkinsonem często stwierdza się niekorzystny skład bakterii jelitowych, „przeciekający” nabłonek jelitowy i przewlekłe zapalenie jelit. Zmiany te mogą przyczyniać się zarówno do problemów z wypróżnianiem, jak i do uszkodzeń w obszarach mózgu kontrolujących ruch. Jeśli to prawda, poprawa środowiska jelitowego we wczesnym stadium choroby może dać nową, pozafarmakologiczną metodę spowalniania lub łagodzenia objawów.
Badanie transferu mikrobioty u świeżo zdiagnozowanych pacjentów
Aby zweryfikować ten pomysł, badacze przeprowadzili 35‑tygodniowe, randomizowane, podwójnie zaślepione badanie kliniczne obejmujące 72 osoby ze świeżo rozpoznaną chorobą Parkinsona, które nigdy nie przyjmowały leków przeciw Parkinsonowi. Połowa otrzymała wielokrotne przeszczepy mikrobioty kałowej (FMT) od zdrowych dawców, dostarczane bezpośrednio do dolnej części jelita cienkim przewodem umieszczonym podczas kolonoskopii. Druga połowa przeszła tę samą procedurę, ale z użyciem własnego stolca, pełniąc rolę placebo. Leczenie podawano w trzech cyklach na przestrzeni kilku miesięcy, a ani pacjenci, ani lekarze nie wiedzieli, kto otrzymał materiał od dawcy.
Poprawa ruchu i nawyków jelitowych
Na koniec badania osoby, które otrzymały mikroby od dawców, wykazały wyraźniejsze korzyści niż grupa placebo. W standardowej skali oceny ruchowej powszechnie stosowanej w badaniach nad Parkinsonem grupa dawców poprawiła się średnio o prawie cztery punkty, podczas gdy grupa placebo nie wykazała zmiany. Niemal połowa pacjentów leczonych materiałem od dawców osiągnęła poziom poprawy uznawany za zauważalny w codziennym życiu we wczesnym stadium choroby. Zaparcia i inne objawy ze strony przewodu pokarmowego poprawiły się jeszcze bardziej spektakularnie w grupie dawców, a pacjenci zgłaszali lepszą jakość życia związaną z trawieniem i codziennymi czynnościami. Zyski te pojawiły się w ciągu pierwszych kilku miesięcy i w wielu miarach utrzymywały się do 35. tygodnia.
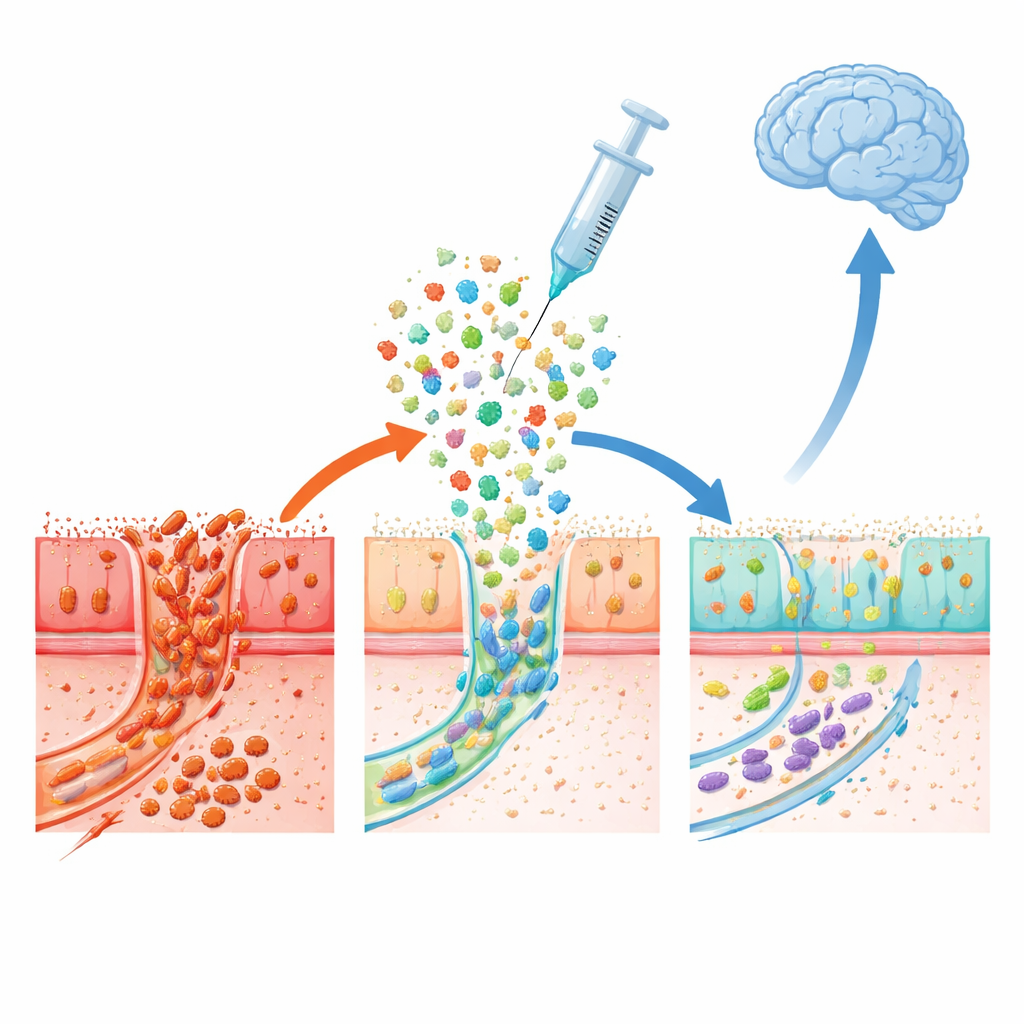
Co zmieniło się w jelicie
Poza obserwacjami klinicznymi zespół badał zmiany biologiczne. Społeczność mikrobiologiczna w jelitach pacjentów z grupy dawców przesunęła się, by bardziej przypominać społeczność zdrowych dawców, z wyraźnym spadkiem grupy bakterii określanej jako Escherichia‑Shigella, która bywała wielokrotnie powiązywana z zaburzeniem równowagi jelitowej w Parkinsonie. Redukcje tych bakterii korelowały z mniejszym nagromadzeniem białka związanego z chorobą w tkance okrężnicy, silniejszymi połączeniami między komórkami wyściółki jelitowej oraz wyższymi poziomami związków związanych z dopaminą w stolcu. Razem te ustalenia sugerują, że nowe mikroby pomogły złagodzić zapalenie jelit, uszczelnić barierę jelitową i przekształcić lokalną chemię w sposób, który mógł złagodzić szkodliwe sygnały wzdłuż osi jelitowo‑mózgowej.
Bezpieczeństwo, ograniczenia i dalsze kroki
Wszystkie zabiegi były na ogół dobrze tolerowane: skutki uboczne, takie jak łagodny ból brzucha, wzdęcia czy krótkotrwała biegunka, miały przejściowy charakter i nie zaobserwowano poważnych powikłań. Niemniej jednak było to badanie jednoośrodkowe z umiarkowaną liczbą uczestników, a specjalistyczna metoda podania wymaga doświadczenia. Konieczne będą większe, wieloośrodkowe badania, aby potwierdzić, jak długo utrzymują się korzyści, kto najprawdopodobniej odpowie na terapię i czy mniej inwazyjne podejścia mogą być równie skuteczne.
Co to oznacza dla osób z chorobą Parkinsona
Dla czytelników niebędących specjalistami kluczowy wniosek jest taki, że starannie zaprojektowane badanie dostarcza wczesnych, ale zachęcających dowodów, że modyfikacja mikrobiomu jelitowego poprzez powtarzane przeszczepy kału od dawców może przynieść istotną poprawę zarówno w zakresie ruchu, jak i funkcji jelit u osób z nieleczonym, wczesnym stadium choroby Parkinsona. Wyniki wspierają tezę, że połączenie jelitowo‑mózgowe to nie tylko abstrakcyjna teoria, lecz realny cel dla nowych terapii. Chociaż FMT nie jest jeszcze gotowy, by zastąpić standardową opiekę, terapie oparte na mikrobiomie mogą wkrótce dołączyć do zestawu narzędzi w leczeniu chorób neurodegeneracyjnych.
Cytowanie: Zhang, R., Feng, R., Wang, J. et al. Gut microbiota modulation via repeated donor fecal transplantation improves motor and gastrointestinal symptoms in drug-naïve Parkinson’s disease: a randomized phase 2 trial. Sig Transduct Target Ther 11, 94 (2026). https://doi.org/10.1038/s41392-026-02604-9
Słowa kluczowe: choroba Parkinsona, mikrobiom jelitowy, przeszczep mikrobioty kałowej, gut–brain axis</keyword=oś> <keyword>neurodegeneracja