Clear Sky Science · pl
Stabilizacja KDM5B zależna od ubikwityny napędza oporność na chemioterapię przez represję fosfatazy dwuspecyficznej 4 w raku jajnika
Dlaczego niektóre raki jajnika przestają reagować na chemioterapię
Wiele kobiet z rakiem jajnika początkowo dobrze reaguje na leki oparte na platynie, takie jak cisplatyna, by potem doświadczyć dramatycznego nawrotu nowotworów, które przestają reagować na leczenie. Badanie ujawnia ukryty obwód molekularny w komórkach nowotworowych, który pomaga im rozwijać oporność na leki. Odkrywając, jak działa i jak się przełącza specyficzny „epigenetyczny wyłącznik”, autorzy wskazują nowe sposoby przewidywania, które guzy będą odporne na terapię, oraz metody przywracania ich wrażliwości na istniejące leki.
Uparte odrodzenie śmiertelnego nowotworu
Rak jajnika jest jednym z najbardziej zabójczych nowotworów ginekologicznych, częściowo dlatego, że zwykle rozpoznawany jest późno, a oporność na chemioterapię jest powszechna. Choć do 80% pacjentek początkowo odnosi korzyść z chemioterapii opartej na platynie, większość chorych ma nawroty z guzami, które przestają odpowiadać, co pozostawia niewiele dobrych opcji i wiąże się z niską przeżywalnością. Ostatnie prace wykazały, że zmiany w organizacji i odczycie DNA — zmiany epigenetyczne — mogą pomóc komórkom nowotworowym dostosować się do leczenia. Autorzy skupili się na rodzinie enzymów zwanej KDM5, które precyzyjnie regulują aktywność genów przez usuwanie chemicznych znaków z białek histonowych organizujących DNA. Zastanawiali się, czy konkretni członkowie tej rodziny mogą odgrywać kluczową rolę w oporności na platynę w raku jajnika.
Jeden enzym przechyla szalę na korzyść oporności
Przeszukując duże bazy genomiki nowotworów, a następnie testując wiele linii komórkowych raka jajnika, zespół odkrył, że jeden z członków KDM5, KDM5B, wyróżnia się w guzach opornych. Jego poziomy są wyższe w guzach nawrotowych jajnika, w zmianach przerzutowych i w liniach komórkowych, które przestały reagować na cisplatynę, podczas gdy bliski krewny KDM5A nie wykazuje takiego wzorca. Gdy badacze selektywnie usunęli KDM5B z komórek opornych, komórki te ponownie stały się podatne na cisplatynę i częściej przechodziły programowaną śmierć komórkową. Dodanie nadmiaru KDM5B do pierwotnie wrażliwych komórek miało przeciwny skutek, utrudniając ich zabijanie chemioterapią. Wyniki te powtarzały się w kilku niezależnych modelach komórkowych i u myszy z ludzkimi guzami jajnika, jednoznacznie wskazując KDM5B jako czynnik napędzający oporność na leki.
Wyciszony hamulec sygnałów wzrostu
Idąc dalej, autorzy pytali, które geny KDM5B wycisza, aby pomóc komórkom nowotworowym przetrwać. Przy użyciu sekwencjonowania RNA i mapowania chromatyny odkryli, że KDM5B bezpośrednio represjonuje gen DUSP4, który normalnie działa jako hamulec na główną ścieżkę odpowiedzi na wzrost i stres znaną jako szlak MAPK. KDM5B wiąże się z promotorem DUSP4 i usuwa „znaki włączenia”, obniżając poziom DUSP4 i skutecznie zwalniając hamulec sygnalizacji MAPK. Gdy DUSP4 jest niski, aktywność MAPK rośnie, co sprzyja wzrostowi komórek i pomaga im przetrwać uszkodzenia DNA wywołane cisplatyną. Przywrócenie DUSP4 odwraca tę oporność, podczas gdy usunięcie DUSP4 niweluje korzyści wynikające z usunięcia KDM5B — zarówno w hodowlach komórkowych, jak i w guzach u myszy. Dane pacjentów potwierdzają te obserwacje: guzy z wysokim poziomem KDM5B i niskim DUSP4 wiążą się z gorszym przeżyciem.
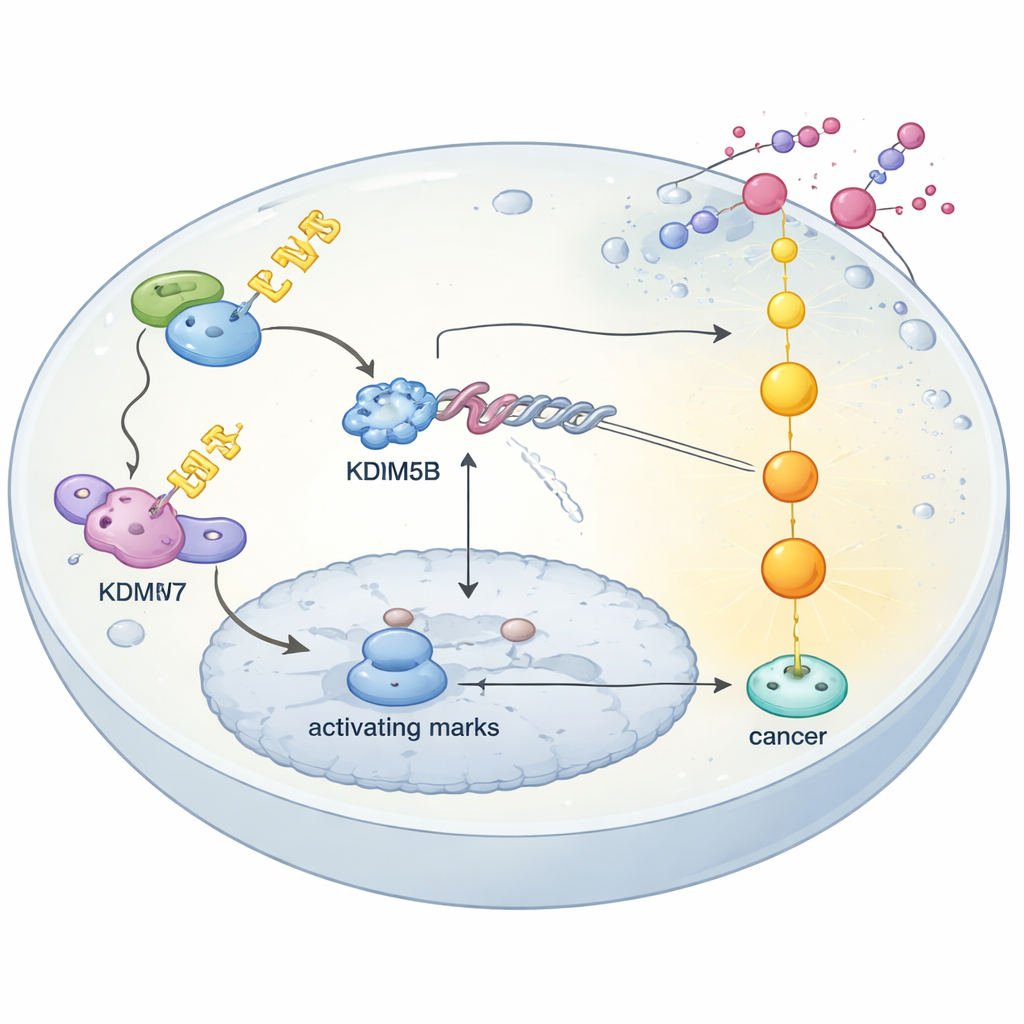
Kontrola jakości białek kształtuje odpowiedź na leki
Badanie wyjaśnia też, jak komórki nowotworowe stabilizują KDM5B. W komórkach wiele białek jest nieustannie znakowanych do zniszczenia lub chronionych przez system kontroli jakości oparty na łańcuchach ubikwityny. Autorzy pokazują, że enzym USP7 chroni KDM5B, usuwając te znaczniki i zapobiegając jego degradacji. Gdy USP7 jest zablokowany genetycznie lub przy użyciu inhibitora małocząsteczkowego, poziomy KDM5B spadają, a oporne komórki raka jajnika odzyskują wrażliwość na cisplatynę. W przeciwieństwie do tego kompleks ligazy E3 oparty na białku FBXW7 rozpoznaje KDM5B dopiero po tym, jak inny enzym, HIPK1, fosforyluje je w określonym miejscu, znakując do zniszczenia. Zakłócenie tej ścieżki FBXW7–HIPK1 zwiększa stabilność KDM5B. Ogólnie rzecz biorąc, oporność pojawia się, gdy rola ochronna USP7 przeważa nad rolą usuwającą FBXW7, pozwalając KDM5B się akumulować i utrzymywać DUSP4 w stanie wyciszenia.
Nowe sposoby obejścia uparcie opornych guzów
Mapując oś USP7–KDM5B–DUSP4–MAPK, autorzy dostarczają spójnego wyjaśnienia, jak komórki raka jajnika rozwijają oporność na cisplatynę. Dla osób niebędących specjalistami kluczowa wiadomość jest taka, że problem to nie tylko większa liczba mutacji, ale też przełączenie kontroli genów i obrotu białek. Praca sugeruje kilka testowalnych strategii: wykorzystanie poziomów KDM5B, USP7 i DUSP4 jako biomarkerów do przewidywania słabej odpowiedzi na terapię platyną oraz łączenie cisplatyny z lekami hamującymi KDM5B lub USP7, albo związkami zwiększającymi rozkład KDM5B, aby przywrócić wrażliwość na lek. Choć podejścia te wymagają jeszcze walidacji klinicznej, oferują obiecujący plan, jak przekształcić niektóre oporne raki jajnika z powrotem w choroby możliwe do leczenia.
Cytowanie: Yoo, J., Kim, G.W., Jeon, Y.H. et al. Ubiquitin-mediated stabilization of KDM5B drives chemoresistance via repression of dual-specificity phosphatase 4 in ovarian cancer. Sig Transduct Target Ther 11, 89 (2026). https://doi.org/10.1038/s41392-026-02601-y
Słowa kluczowe: rak jajnika, oporność na cisplatynę, regulacja epigenetyczna, KDM5B, szlak sygnalizacyjny MAPK