Clear Sky Science · pl
Farmakogenetyka nadciśnienia i ograniczenia w Afryce – z uwagą na geny ACE, AGTR1 i CYP2C9
Dlaczego leki na ciśnienie nie działają tak samo u wszystkich
Wysokie ciśnienie krwi często nazywane jest „cichym zabójcą”, co szczególnie odnosi się do wielu krajów afrykańskich, gdzie częstość występowania nadciśnienia i chorób nerek jest jedną z najwyższych na świecie. Nawet gdy pacjenci przyjmują przepisane leki, wielu z nich nie osiąga jednak prawidłowych wartości ciśnienia. Artykuł wyjaśnia, jak dziedziczne różnice w genach mogą zmieniać działanie powszechnych leków na ciśnienie, dlaczego te efekty mogą być szczególnie istotne u osób pochodzenia afrykańskiego oraz co trzeba zmienić, aby leczenie mogło być lepiej dopasowane do każdej osoby.
Wysokie ciśnienie, nerki i codzienne ryzyko
Nadciśnienie dotyka ponad miliarda dorosłych na całym świecie i jest szczególnie powszechne w Afryce subsaharyjskiej, gdzie często pozostaje nierozpoznane i niedostatecznie leczone. Z upływem czasu podwyższone ciśnienie uszkadza delikatną wyściółkę naczyń krwionośnych, zwiększając ryzyko zawałów serca, udarów i niewydolności nerek. Choroby nerek i nadciśnienie wzajemnie się wzmacniają: gdy funkcja nerek spada, ciśnienie zwykle rośnie, a wyższe ciśnienie dodatkowo uszkadza nerki. Inne powszechne schorzenia w Afryce — w tym otyłość, cukrzyca, używanie tytoniu i zakażenie HIV — zwiększają to obciążenie. Wiele osób żyjących z HIV ma także wysokie ciśnienie, czasem nieświadomie, a pewne warianty genetyczne występujące niemal wyłącznie u osób o afrykańskim pochodzeniu dodatkowo zwiększają ryzyko uszkodzenia nerek.
Jak działają powszechne leki obniżające ciśnienie
Lekarze często leczą nadciśnienie i choroby nerek przez blokowanie układu hormonalnego, który zwęża naczynia krwionośne i powoduje zatrzymywanie soli i wody. Stosuje się dwie główne grupy leków: inhibitory ACE, które hamują powstawanie silnego hormonu zwężającego naczynia, oraz sartany (ARB), które uniemożliwiają temu hormonowi przyłączenie się do głównego receptora na ścianach naczyń. Leki te nie tylko obniżają ciśnienie, lecz także chronią nerki i serce. Muszą jednak najpierw zostać przetworzone przez organizm. Niektóre są w wątrobie przekształcane w bardziej aktywną formę, zanim będą mogły właściwie działać, a wszystkie polegają na białkach w organizmie, które albo wytwarzają, albo odbierają sygnały hormonalne. Różnice w genach kodujących te białka mogą zatem wpływać zarówno na skuteczność leku, jak i na ryzyko działań niepożądanych.
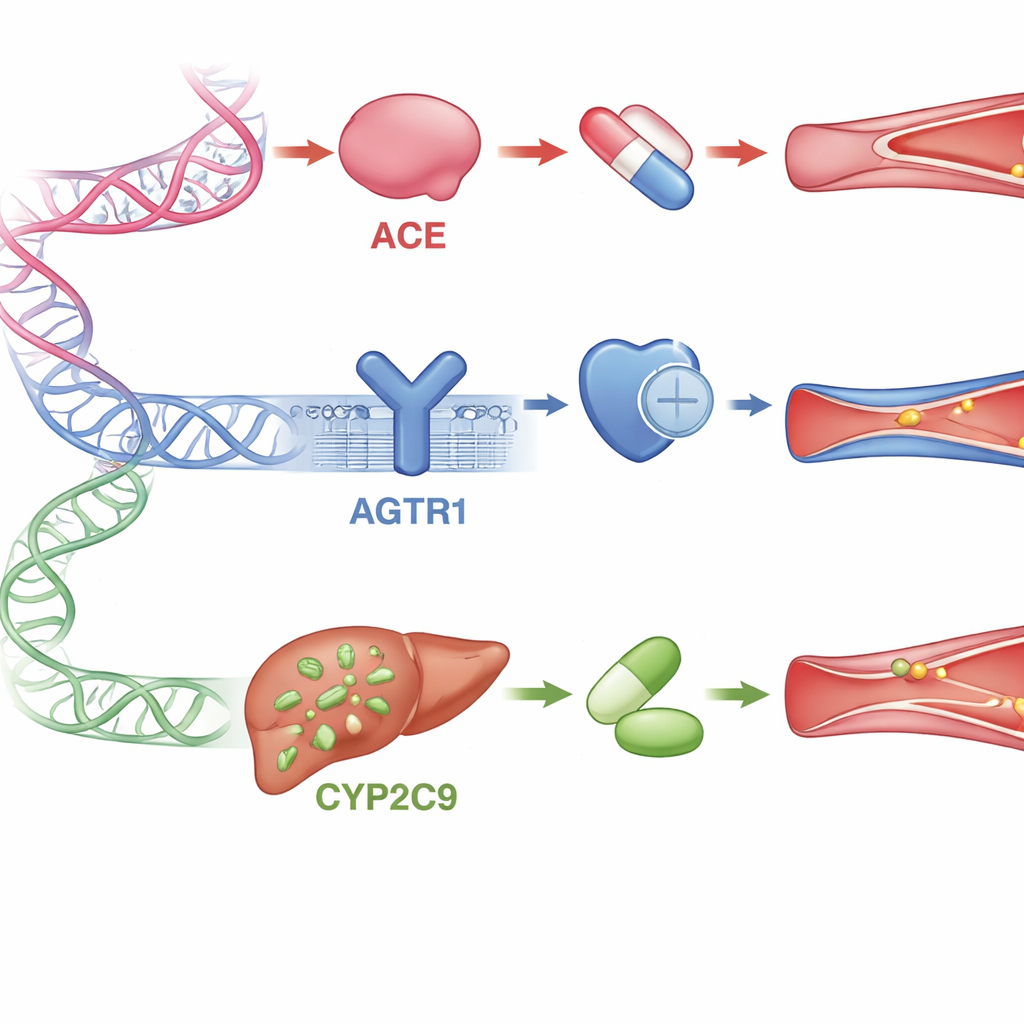
Kluczowe geny kształtujące odpowiedź na lek
Przegląd skupia się na trzech ważnych genach zaangażowanych w ten układ hormonalny i w metabolizm leków. Gen ACE kontroluje produkcję enzymu wytwarzającego hormon zwężający naczynia; pewne drobne zmiany w tym genie wiązano z osłabioną odpowiedzią na inhibitory ACE w wielu populacjach nieafrykańskich. Gen AGTR1 koduje główny receptor, który blokują leki ARB; niektóre warianty wydają się zmieniać zachowanie receptora lub wpływać na to, jak dobrze leki do niego się przyłączają, chociaż badania u osób afrykańskich i w innych grupach parfois dają sprzeczne wyniki. Gen CYP2C9 koduje enzym wątroby rozkładający lub aktywujący kilka leków z grupy ARB. Osoby z określonymi wersjami tego genu mogą przetwarzać te leki zbyt wolno — co zwiększa ryzyko działań niepożądanych — lub zbyt szybko, co prowadzi do słabej kontroli ciśnienia. Dla wszystkich trzech genów dane dotyczące Afryki są skąpe, mimo że Afryka ma największą różnorodność genetyczną na świecie.
Dlaczego różnorodność genetyczna Afryki ma znaczenie
Na świecie badania wykazały, że wykorzystanie informacji genetycznej do prowadzenia leczenia nadciśnienia może poprawić kontrolę ciśnienia i obniżyć koszty, unikając metody prób i błędów w przepisywaniu leków. Jednak dwa główne ograniczenia zmniejszają te korzyści w afrykańskich warunkach. Po pierwsze, testy farmakogenetyczne — czyli badania DNA stosowane do wyboru lub dostosowania leków — rzadko są dostępne w rutynowej opiece, głównie z powodu kosztów, ograniczonych możliwości laboratoryjnych i braku wyszkolonego personelu. Po drugie, większość istniejących badań genetycznych i baz danych opiera się na populacjach europejskich i azjatyckich. Tylko garstka afrykańskich społeczności jest reprezentowana w dużych projektach globalnych, co pozostawia wiele wariantów nieodkrytych lub słabo poznanych. W rezultacie wytyczne terapeutyczne i „praktyczne” zalecenia dotyczące interakcji gen–lek mogą nie pasować do pacjentów afrykańskich, a poleganie na danych pochodzących od Afroamerykanów lub innych grup o mieszanym pochodzeniu może wprowadzać w błąd.
Kroki w kierunku bardziej spersonalizowanego leczenia
Autorzy argumentują, że Afryka potrzebuje zarówno lepszej implementacji, jak i lepszych badań odkrywczych. W praktyce podejście etapowe mogłoby zacząć się od niewielkiego zestawu dobrze udokumentowanych par gen–lek i niskokosztowych testów, połączonych z prostymi narzędziami decyzyjnymi dla klinicystów. Równocześnie silniejsze inwestycje w badania lokalne, biobanki i szkolenia pomogłyby zmapować, jak często ważne warianty w ACE, AGTR1, CYP2C9 i innych genach występują w wielu populacjach kontynentu. Razem te działania mogłyby przesunąć opiekę nad nadciśnieniem z przepisywania „jeden rozmiar dla wszystkich” ku podejściom wykorzystującym genetyczne i kliniczne informacje każdej osoby do wyboru bezpieczniejszych i bardziej skutecznych leków. Dla pacjentów oznaczałoby to lepszą szansę na dłuższe, zdrowsze życie z dobrze kontrolowanym ciśnieniem.
Cytowanie: Gomera, R.T., van Hougenhouck-Tulleken, W., Brand, S.J. et al. Hypertension pharmacogenetics and limitations in Africa – a focus on the ACE, AGTR1 and CYP2C9 genes. J Hum Hypertens 40, 139–146 (2026). https://doi.org/10.1038/s41371-026-01121-0
Słowa kluczowe: nadciśnienie, farmakogenetyka, populacje afrykańskie, leki ACE i ARB, medycyna precyzyjna