Clear Sky Science · nl
Populatiegebaseerde, risico-gecorrigeerde uitkomsten bij hartstilstand buiten het ziekenhuis
Waarom de plaats waar u instort uw kansen kan bepalen
Als iemands hart plotseling buiten het ziekenhuis stopt met kloppen, telt elke seconde. Toch kunnen in de Verenigde Staten de overlevingskansen bij zo’n crisis sterk afhangen van waar iemand woont en welke ziekenhuizen die gemeenschap bedienen. Deze studie onderzoekt waarom de overleving na een hartstilstand buiten het ziekenhuis van regio tot regio zo uiteenloopt, met de nadruk op oudere volwassenen gedekt door Medicare, en vraagt welke typen zorgsystemen mensen de beste kans geven om levend thuis te komen.
Hartnoodgevallen vóór het ziekenhuis
Een hartstilstand buiten het ziekenhuis doet zich voor wanneer het hart abrupt stopt met kloppen in huis, op straat of op openbare plaatsen. Het komt minder vaak voor dan een hartinfarct of beroerte, maar is veel dodelijker en legt een enorme druk op hulpdiensten en ziekenhuizen. De American Heart Association heeft betoogd dat gemeenschappen deze gebeurtenissen moeten behandelen als groot trauma of ernstige beroertes—aandoeningen waarvoor zorgvuldig georganiseerde regionale zorgsystemen al de overleving hebben verbeterd. In plaats van dat elk ziekenhuis op zichzelf handelt, is het idee om ‘hartreddings’-netwerken te bouwen die 911-dispatch, ambulances en ziekenhuizen verbinden in een gecoördineerd systeem dat snelle, hoogwaardige zorg kan leveren van stoep tot intensivecare.
Een landelijke blik op uitkomsten
Om te zien hoe goed verschillende delen van het land het deden, analyseerden de onderzoekers meer dan 200.000 hartstilstanden bij Medicare fee-for-service-patiënten van 2013 tot 2015, verdeeld over 205 empirisch bepaalde ziekenhuisregio’s. Ze koppelden deze enorme claims-database aan een gedetailleerd register van hartstilstandgevallen genaamd CARES om een risico-correctiemodel te bouwen—in wezen een manier om te schatten hoeveel patiënten in elke regio hadden moeten overleven, gegeven hun leeftijd, gezondheidsaandoeningen en andere factoren. Het vergelijken van het aantal mensen dat daadwerkelijk overleefde met het verwachte aantal stelde het team in staat een gestandaardiseerde incidentieverhouding (SIR) voor elke regio te berekenen en regio’s te markeren die beter of slechter presteerden dan voorspeld.
Regio’s die achterblijven en vooroplopen
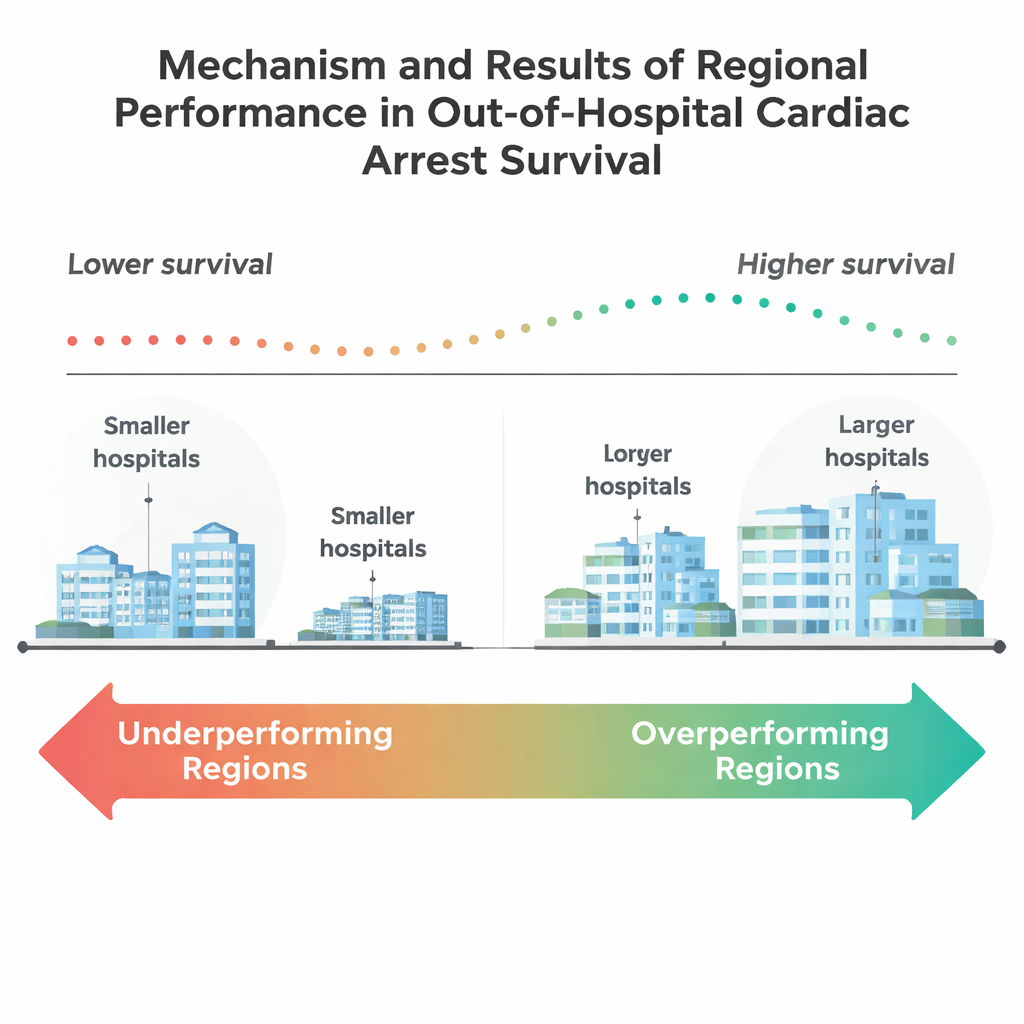
De resultaten waren soberend. Over het geheel genomen overleefde slechts ongeveer 15% van deze oudere patiënten tot ontslag uit het ziekenhuis. Ongeveer de helft van de 205 regio’s had na risico-correctie significant slechtere overlevingscijfers dan verwacht, terwijl slechts negen regio’s het beter deden dan verwacht. Deze beter presterende regio’s waren doorgaans kleiner van bevolking, met een hoger aandeel inwoners van 65 jaar en ouder. Ze hadden ook meer grote ziekenhuizen en meer grote universitaire ziekenhuizen, wat suggereert dat grotere centra en academische instellingen mogelijk beter uitgerust zijn om complexe zorg na een hartstilstand te leveren. Daarentegen liepen veel grote, dichtbevolkte regio’s achter, ondanks dat ze op papier meer middelen hadden.
Ziekenhuizen, gemeenschappen en verborgen ongelijkheden
Dieper graven toonde aan dat de omvang van ziekenhuizen van belang was: regio’s met meer ziekenhuizen van minstens 100 bedden—en vooral die met 400 of meer—hadden meer kans om beter te presteren. Verrassend genoeg hing het alleen beschikken over een hartkatheterisatielab, dat geblokkeerde kransslagaders kan openen, op zichzelf niet samen met betere regionale prestaties. Dit suggereert dat overleving minder afhankelijk is van één hoogtechnische ingreep en meer van het volledige systeem: hoe spoedeisende hulpdiensten, eerstehulpafdelingen, intensivecareunits en revalidatiediensten samenwerken. Het team vond ook opvallende verschillen in de samenstelling van gemeenschappen. Beter presterende regio’s hadden hogere aandelen witte inwoners en lagere aandelen zwarte en Hispanic inwoners, samen met lagere werkloosheid en iets hogere percentages middelbareschooldiploma’s. Deze patronen weerspiegelen langdurige zorgen dat ras, opleiding en buurtomstandigheden kunnen beïnvloeden wie het meest profiteert van verbeteringen in spoedeisende zorg.
Wat deze bevindingen betekenen voor patiënten en beleidsmakers
Voor leken is de kernboodschap helder: overleving na een plotselinge hartstilstand gaat niet alleen over geluk of persoonlijke gezondheid—het hangt ook af van hoe goed uw lokale zorgsysteem is georganiseerd. Veel regio’s in de Verenigde Staten doen het slechter dan ze zouden moeten, zelfs na rekening te houden met hoe ziek hun patiënten zijn. Het opbouwen van sterkere regionale netwerken die inzetten op grote, capabele ziekenhuizen; duidelijke overdrachtspaden; gestandaardiseerde training; en gemeenschapsbrede steun voor reanimatie en vroege zorg kan helpen deze kloven te dichten. De auteurs betogen dat beleidsmakers, verzekeraars en zorgsystemen verder moeten kijken dan het denken in termen van een enkel ziekenhuis en moeten investeren in regionale ‘zorgsystemen voor hartstilstand’, zodat de plaats waar uw hart stopt minder belangrijk wordt—en uw kansen om weer thuis te komen groter.
Bronvermelding: Abbott, E.E., Buckler, D.G., Petrozzo, K. et al. Population-based risk adjusted outcomes for out-of-hospital cardiac arrest. npj Cardiovasc Health 3, 8 (2026). https://doi.org/10.1038/s44325-026-00108-7
Trefwoorden: hartstilstand buiten het ziekenhuis, noodreddingssystemen, regionale gezondheidsverschillen, Medicare-uitkomsten, centra voor hartreanimatie