Clear Sky Science · nl
Endometriose opnieuw bekeken: van klinische uitdaging naar biologische kans
Waarom dit van belang is voor het dagelijks leven
Endometriose treft wereldwijd miljoenen mensen en veroorzaakt vaak hevige pijn, vermoeidheid en vruchtbaarheidsproblemen. Operatie kan echte verlichting brengen, maar bij velen keren de klachten of laesies terug. Deze review onderzoekt waarom endometriose zo vaak terugkomt na een operatie en hoe dat “recidief” eigenlijk een venster in de biologie van de aandoening kan zijn—en een kans om meer persoonlijke, duurzamere behandelingen te ontwikkelen.
Wanneer “terugkomen” verschillende betekenissen kan hebben
Artsen en onderzoekers zijn het nog niet eens over één definitie van recidief bij endometriose. Soms betekent het dat pijn terugkeert na een periode van verlichting; andere keren dat er nieuwe of grotere laesies te zien zijn op beeldvorming of tijdens een nieuwe operatie. Deze twee verschijnselen overlappen vaak maar niet altijd. Sommige mensen hebben pijnlijke symptomen terwijl er geen zichtbare laesies zijn, terwijl anderen duidelijk laesiehergroei tonen maar zich goed voelen. Pijn kan voortkomen uit veranderingen in het zenuwstelsel, verklevingen of andere bekkenaandoeningen, en niet alleen uit omvang of aantal laesies. Deze mismatch bemoeilijkt het vergelijken van studies en het geven van heldere verwachtingen aan patiënten over wat chirurgie wel en niet kan bereiken.
Hoe artsen momenteel terugkeer volgen en proberen te voorkomen
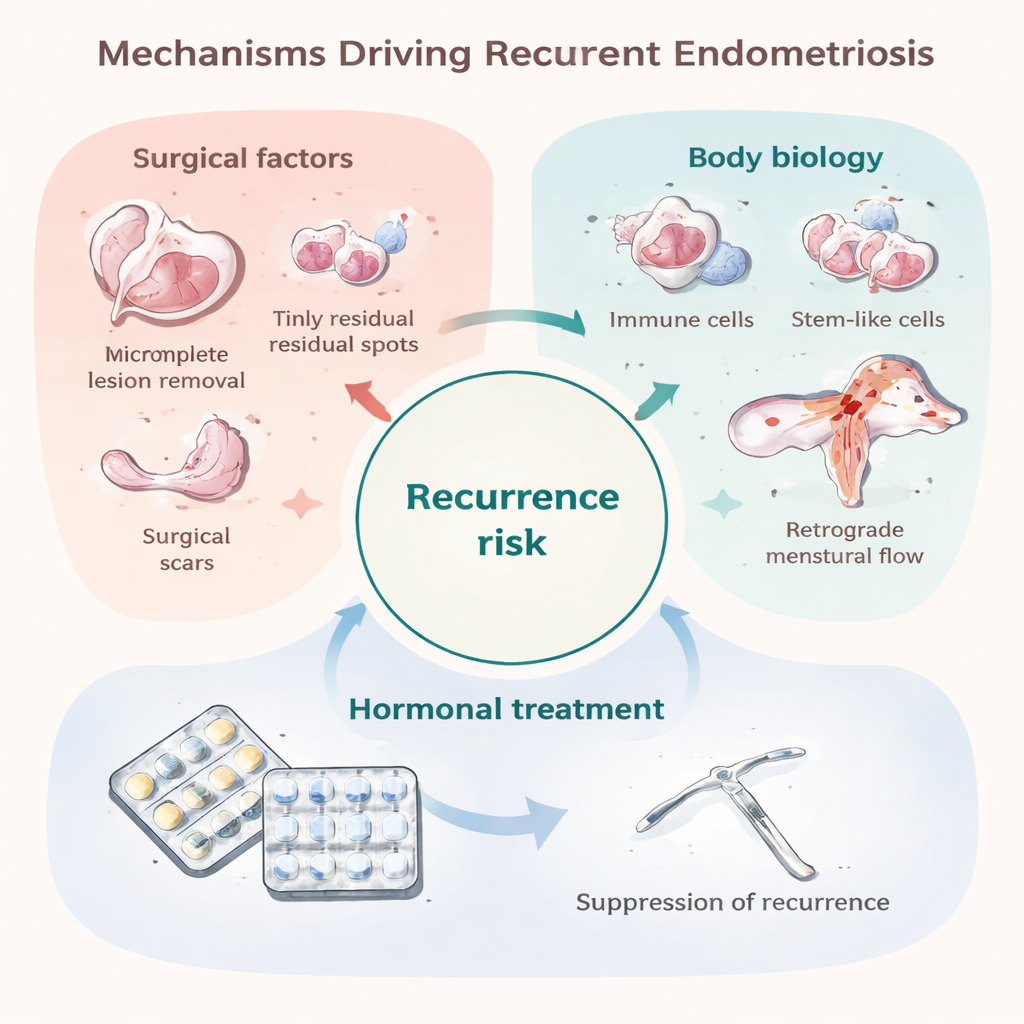
Aangezien herhaalde operaties ingrijpend zijn en eierstokken kunnen beschadigen, steunt de meeste follow-up op echo of MRI, die goed zijn in het opsporen van grote ovariumcysten maar kleine of verborgen laesies elders kunnen missen. Er is geen eenvoudige bloedtest die betrouwbaar de activiteit van endometriose in de loop van de tijd volgt. Onderzoekers bouwen voorspellingsinstrumenten met klinische factoren—zoals leeftijd, de uitgebreidheid van de ziekte bij operatie en de aanwezigheid van adhesies—en experimentele weefsel- en bloedmarkers. Jongere leeftijd, ernstigere ziekte, grote cysten en sterke preoperatieve pijn vergroten doorgaans de kans op recidief, terwijl zwangerschap en langdurige hormonale suppressie deze kans verlagen. Huidige voorspellingsmodellen zijn echter beperkt en moeten getest worden in grotere, meer diverse patiëntengroepen.
Hormonen helpen, maar genezen zelden
Langdurige hormonale behandeling na operatie—bijvoorbeeld continu anticonceptiepillen of hormoonafgevende systemen in de baarmoeder—kan het risico dat laesies en pijn terugkeren met grofweg een derde tot twee derde verminderen. Deze middelen werken vooral door oestrogeenspiegels laag te houden en de menstruatiecyclus te onderdrukken, waardoor endometrioseweefsel wordt uitgehongerd en ontsteking afneemt. Hun bescherming neemt echter snel af zodra de behandeling stopt, en bijwerkingen, persoonlijke voorkeur of de wens om zwanger te worden beperken vaak hoe lang ze gebruikt kunnen worden. Sommige patiënten lijken ook biologisch “resistent” tegen bepaalde hormonen, vooral progestagenen, of hebben pijn die wordt aangedreven door zenuw- en hersenveranderingen waar hormonen niet volledig tegen helpen. Daardoor zitten veel mensen nog steeds vast in een cyclus van opvlamming van symptomen, behandeling en terugval.
Wat chirurgie kan achterlaten—en wat echt nieuw kan zijn
Een belangrijke reden voor vroeg recidief is minimaal residueel ziektebeeld: piepkleine implantaten die tijdens de eerste operatie niet werden verwijderd of niet zichtbaar waren. Deze kunnen onzichtbaar zijn voor het blote oog maar kunnen groeien zodra het beschermende effect van postoperatieve hormonen wegvalt. Bepaalde chirurgische keuzes, zoals meer conservatieve verwijdering van ovariumcysten, hangen samen met hogere recidiefpercentages, terwijl radicalere excisie recidief kan verminderen maar eigen risico’s met zich meebrengt. Chirurgie zelf kan ook endometriumcellen binnen de buik verspreiden of littekens creëren die “voedzame grond” bieden voor nieuwe laesies. Tegelijkertijd doen sommige recidieven zich jaren later of op nieuwe locaties voor, wat suggereert dat bij ten minste een deel van de patiënten echt nieuwe laesies ontstaan in plaats van dat oude gewoon hergroeien. Dezelfde processen die vermoedelijk endometriose in de eerste plaats veroorzaken—menstrueel bloed dat terugstroomt in het bekken, een immuunsysteem dat rondzwervende cellen niet opruimt, stamcelachtige cellen die gemakkelijk implantaten vormen en een tolerant, rijk aan bloedvaten milieu—kunnen ook deze latere recidieven aansturen.
Een tegenslag omzetten in een biologisch aanwijspunt
De auteurs betogen dat recidief niet alleen als chirurgisch falen gezien moet worden, maar als sleutel tot het begrijpen van endometriose zelf. Mensen bij wie de ziekte terugkeert ondanks ogenschijnlijk grondige chirurgie, kunnen kenmerkende immuun-, genetische of weefseleigenschappen hebben die hun lichaam bijzonder gastvrij maken voor endometriumcellen. Het bestuderen van deze personen over tijd—met gestandaardiseerde manieren om symptomen, beeldvorming en laboratoriummarkers te meten—kan blootleggen welke biologische paden werkelijk van belang zijn voor het overleven en de hergroei van laesies. Die kennis kan leiden tot betere risicoscores, slimmer gebruik en duur van hormonen, en geheel nieuwe behandelingen die de wortels van de ziekte aanpakken in plaats van deze alleen te onderdrukken. Op deze manier kan de frustrerende realiteit van recidief een krachtige kans worden om langdurige, gepersonaliseerde zorg voor mensen met endometriose te verbeteren.
Bronvermelding: Masferrer-Ferragutcasas, C., Delgado-Gil, R. & Colas, E. Rethinking endometriosis recurrence: from clinical challenge to biological opportunity. npj Womens Health 4, 4 (2026). https://doi.org/10.1038/s44294-026-00128-9
Trefwoorden: recidief van endometriose, postoperatieve hormoontherapie, bekkenpijn, gepersonaliseerde gynaecologie, reproductieve gezondheid van vrouwen