Clear Sky Science · nl
De aanvaardbaarheid en uitvoerbaarheid van een gekonteksteerde groepsgerichte interventie voor moederlijke geestelijke gezondheid in Kenia
Waarom de geest van moeders ertoe doet
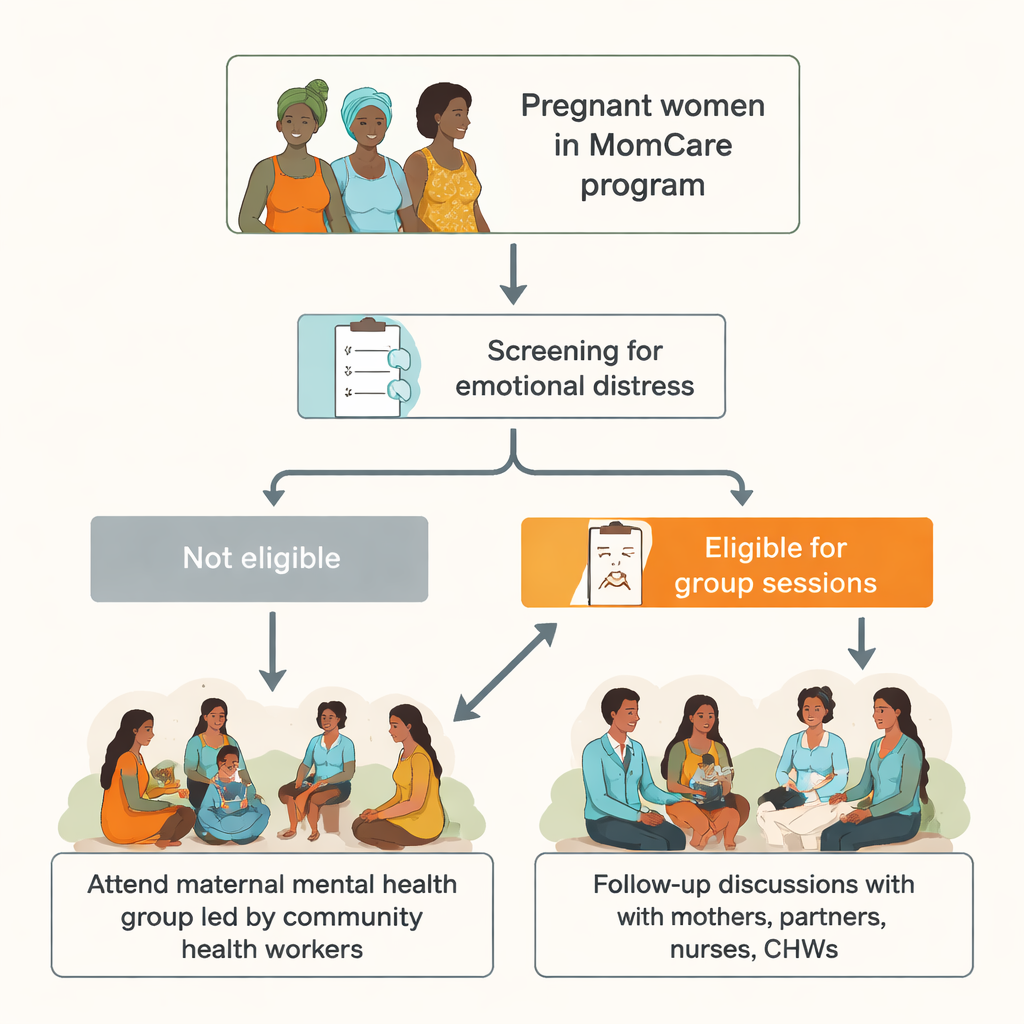
Zwangerschap wordt vaak beschreven als een vreugdevolle periode, maar voor veel vrouwen brengt het ook angst, droefheid en overweldigende stress met zich mee. In landen met weinig geestelijke gezondheidszorgprofessionals worden deze problemen vaak genegeerd, waardoor zowel moeders als baby’s risico lopen. Deze studie uit het landelijke westen van Kenia onderzoekt een eenvoudig idee met grote belofte: kunnen getrainde community health workers kleine groepssessies leiden die zwangere vrouwen helpen emotionele nood te beheersen als onderdeel van de routine verloskundige zorg?
Verborgen last achter de babybult
De onderzoekers werkten binnen MomCare, een programma dat lage-inkomens zwangere vrouwen ondersteunt die openbare klinieken in de provincie Kisumu bezoeken. Van de 401 vrouwen die voor hun eerste prenatale afspraak kwamen, screende meer dan een op de drie positief op tekenen van depressie—hoger dan eerdere nationale schattingen. Velen beschreven dat ze gemakkelijk huilden, gespannen of verbitterd waren, zich zorgen maakten over geld, vreesden voor complicaties en weinig steun van hun partners hadden. Deze emotionele problemen zijn niet alleen ongemakkelijk; als ze onbehandeld blijven, kunnen ze het risico op geboortecomplicaties, zelfmoord en langdurige moeilijkheden voor kinderen vergroten.
Een groepsbenadering geleid door buren
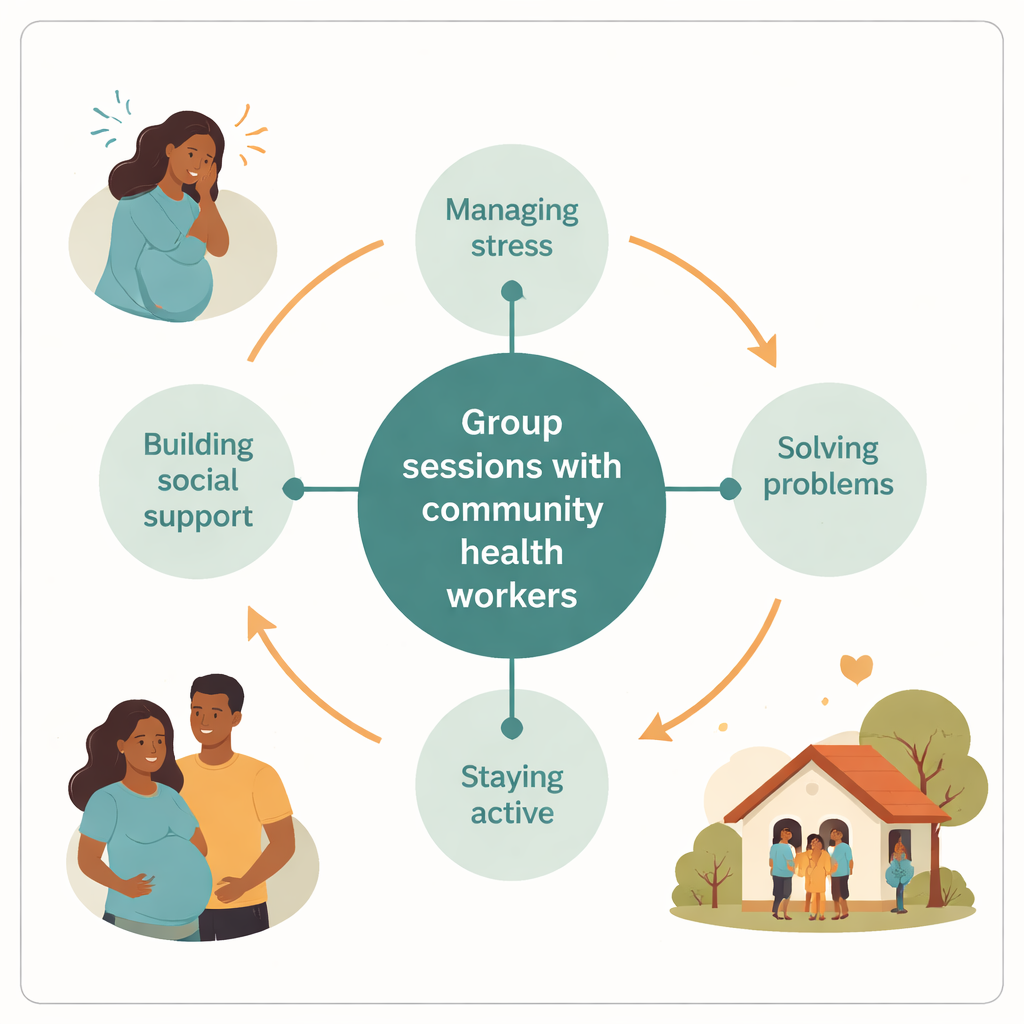
Als reactie hierop paste het team een goedkope, vijf-sessies durende groepscursus aan, gebaseerd op een methode van de Wereldgezondheidsorganisatie genaamd Problem Management Plus. In plaats van te vertrouwen op schaarse specialisten, trainden ze lokale community health workers—mensen die al bekend en vertrouwd zijn in de dorpen—om als facilitators op te treden. Kleine groepen van maximaal tien zwangere vrouwen kwamen om de twee weken bijeen in hun kliniek, meestal op zaterdagen om conflicten met werk en huishoudelijke taken te vermijden. De sessies richtten zich op praktische vaardigheden: stress herkennen, alledaagse problemen oplossen, actief blijven met zinvolle taken en ondersteunende relaties opbouwen. De taal, verhalen en zelfs de tekeningen in het materiaal werden aangepast aan de lokale manieren om over nood te spreken.
Hoe deelname eruitzag
Van de 143 vrouwen die positief screenden en werden uitgenodigd, woonde ongeveer 55 procent ten minste één sessie bij, en vier op de tien kwamen naar minimaal vier van de vijf bijeenkomsten. De opkomst verbeterde toen het schema naar het weekend werd verplaatst, reiskosten werden vergoed en herinneringsoproepen werden gedaan. Vrouwen zeiden dat ze het waardeerden dat ze hun baby’s mee konden brengen, hoewel velen graag hulp wilden bij kinderopvang tijdens de gesprekken. Screeningsinstrumenten toonden dat vrouwen met ernstigere symptomen minder geneigd waren alle sessies bij te wonen—wat benadrukt dat juist de vrouwen die het meest hulp nodig hebben ook de grootste belemmeringen kunnen ervaren, zoals weinig energie, lange reistijden of gebrek aan steun van de partner.
Stemmen van moeders, partners en zorgverleners
Na de pilot hield het team groepsinterviews met moeders, hun partners, community health workers en kliniekverpleegkundigen. Vrouwen rapporteerden zich minder alleen en hoopvoller te voelen toen ze hoorden dat anderen vergelijkbare zorgen hadden. Ze beschreven het gebruik van nieuwe technieken—zoals even ademhalen tijdens ruzies, kalmere woorden kiezen en hulp zoeken bij vrienden of familie—om spanningen thuis te verlichten. Partners merkten minder ruzies en meer open gesprekken op, en enkelen vroegen om eigen sessies om beter te begrijpen wat zwangere vrouwen doormaken. Community health workers voelden zich trots op hun nieuwe rol en zekerder in het praten over geestelijke gezondheid, hoewel ze om meer training vroegen voor het omgaan met gevoelige onderwerpen zoals geweld. Verpleegkundigen ondersteunden het idee sterk maar voelden zich aan de zijlijn gezet, omdat zij vooral betrokken waren bij de initiële screening en niet bij het leiden van de groepen.
Van pilotproject naar dagelijkse zorg
Al met al concludeerde de studie dat een gekonteksteerd, groepsgericht programma voor geestelijke gezondheid goed kan passen binnen routine prenatale zorg, zelfs op plaatsen met diepe stigma’s rond geestelijke ziekte. De aanpak was acceptabel voor vrouwen, hun gezinnen en het zorgpersoneel, en praktisch uitvoerbaar wanneer vervoer, timing en goede communicatie werden aangepakt. Hoewel deze pilot niet is ontworpen om langetermijngezondheidsvoordelen te bewijzen, suggereren vroege aanwijzingen en deelnemersverhalen dat dergelijke groepen nood kunnen verzachten, relaties kunnen versterken en moeders meer controle kunnen laten ervaren. Voor een algemene lezer is de conclusie helder: met de juiste ondersteuning en zorgvuldige aanpassing kunnen buren die zijn opgeleid als community health workers krachtige, goedkope emotionele ondersteuning bieden aan zwangere vrouwen—wat niet alleen hun geestelijk welzijn verbetert, maar ook de start van het leven voor hun kinderen.
Bronvermelding: De Sanctis, T., Katuwal, S., Waiyaiya, E. et al. The acceptability and feasibility of a contextualised group-based maternal mental health intervention in Kenya. npj Womens Health 4, 7 (2026). https://doi.org/10.1038/s44294-026-00127-w
Trefwoorden: moederlijke geestelijke gezondheid, perinatale depressie, community health workers, groepstherapie, Kenia