Clear Sky Science · nl
IL10RB-expressie in kankercellen hangt samen met evolutionaire veranderingen die behandelingsresistentie verstevigen
Waarom sommige vormen van kanker niet willen wijken
De behandeling van kanker heeft grote vooruitgang geboekt, maar veel tumoren komen nog steeds terug, verspreiden zich of reageren niet langer op medicijnen. Deze studie onderzoekt waarom bepaalde kankercellen bijzonder moeilijk te doden zijn en hoe een weinig bekend oppervlaktemolecuul, IL10RB genoemd, kan fungeren als een verborgen schakelaar die tumoren helpt zowel chemotherapie als moderne immunotherapie te weerstaan — en hoe het blokkeren daarvan het evenwicht weer in het voordeel van het immuunsysteem kan doen kantelen.
Een gedaanteverwisseling in de evolutie van tumoren
Veel agressieve kankers ondergaan een gedaanteverwisselingsproces dat bekendstaat als epitheliale-naar-mesenchymale transitie. In eenvoudige termen: eerder goedgedisciplineerde cellen maken hun verbindingen los, worden mobieler en nemen eigenschappen aan die lijken op die van stamcellen — cellen die robuuster en adaptiever zijn. De onderzoekers concentreerden zich op kankercellen die door een meesterregelproteïne genaamd Snail in deze toestand worden geduwd. Ze ontdekten dat zodra Snail actief is, het de productie van IL10RB aan het celoppervlak sterk verhoogt, wat een evolutionaire stap markeert naar een hardnekkiger, behandelingsresistentere tumor.
Een schakel die kanker harder maakt
Om te achterhalen wat IL10RB precies doet, veranderde het team het niveau ervan in muis- en menselijke kankercellijnen. Wanneer ze IL10RB naar beneden schroefden, verloren snelgroeiende, door Snail aangedreven tumorcellen deels hun vermogen om te vermenigvuldigen, zich aan oppervlakken vast te hechten en omliggend weefsel binnen te dringen. Wanneer ze andere kankercellen dwongen meer IL10RB te produceren, veranderden die cellen van vorm en kregen ze tentakelachtige uitlopers die worden gebruikt om door nabijgelegen weefsel te graven. Deze IL10RB-rijke cellen werden invasiever, hechtten zich steviger aan hun omgeving en waren moeilijker te doden met gangbare chemotherapiemiddelen, ook al deelden ze soms langzamer. Op genetisch niveau schakelde overexpressie van IL10RB een breed programma van veranderingen in dat samenhangt met verspreiding, overleving en medicijnresistentie.
Wanneer behandeling het lichaam tegenwerkt
Het verhaal werd nog verontrustender in experimenten met levende muizen. Tumoren met veel IL10RB groeiden niet altijd het snelst, maar bleken voor de gastheer veel gevaarlijker. Standaard chemotherapie die gewone tumoren deed krimpen, kon IL10RB-rijke tumoren juist verergeren en hun verspreiding naar verre organen versnellen. Deze tumoren verstoorden ook het immuunsysteem van de dieren. In en rond de tumoren raakten belangrijke killer-immuuncellen uitgeput en overbelast, terwijl in de milt — het immuunreservoir van het lichaam — het aantal en de functie van behulpzame T-cellen en natural killer-cellen sterk afnamen. De kanker ontweek niet alleen medicijnen; ze ontmantelde geruisloos de verdediging van het lichaam.
De rollen omdraaien met gerichte antilichamen
Omdat IL10RB ook onderdeel is van normale immuunsignalering, bestond de zorg dat gericht handelen erger dan goed kon doen. Om dit te testen ontwikkelden de onderzoekers antilichamen die specifiek IL10RB blokkeren. In meerdere muismodellen van kanker, waaronder bot- en dikkedarmkankers met lokale tumoren en wijdverbreide metastasen, lieten deze antilichamen tumoren krimpen en verlengden ze de overleving, vaak na slechts één of twee doses. Het voordeel hing sterk af van een bepaald type immuuncel: CD8-positieve T-cellen, gespecialiseerd in het doden van abnormale cellen. Wanneer deze killer-T-cellen experimenteel werden verwijderd, verdween het voordeel. Belangrijk is dat het blokkeren van IL10RB normale immuuncellen niet uitroeide, maar hun vermogen om de kanker aan te vallen herstelde, en dat het werkte bij meerdere verschillende tumortypen.
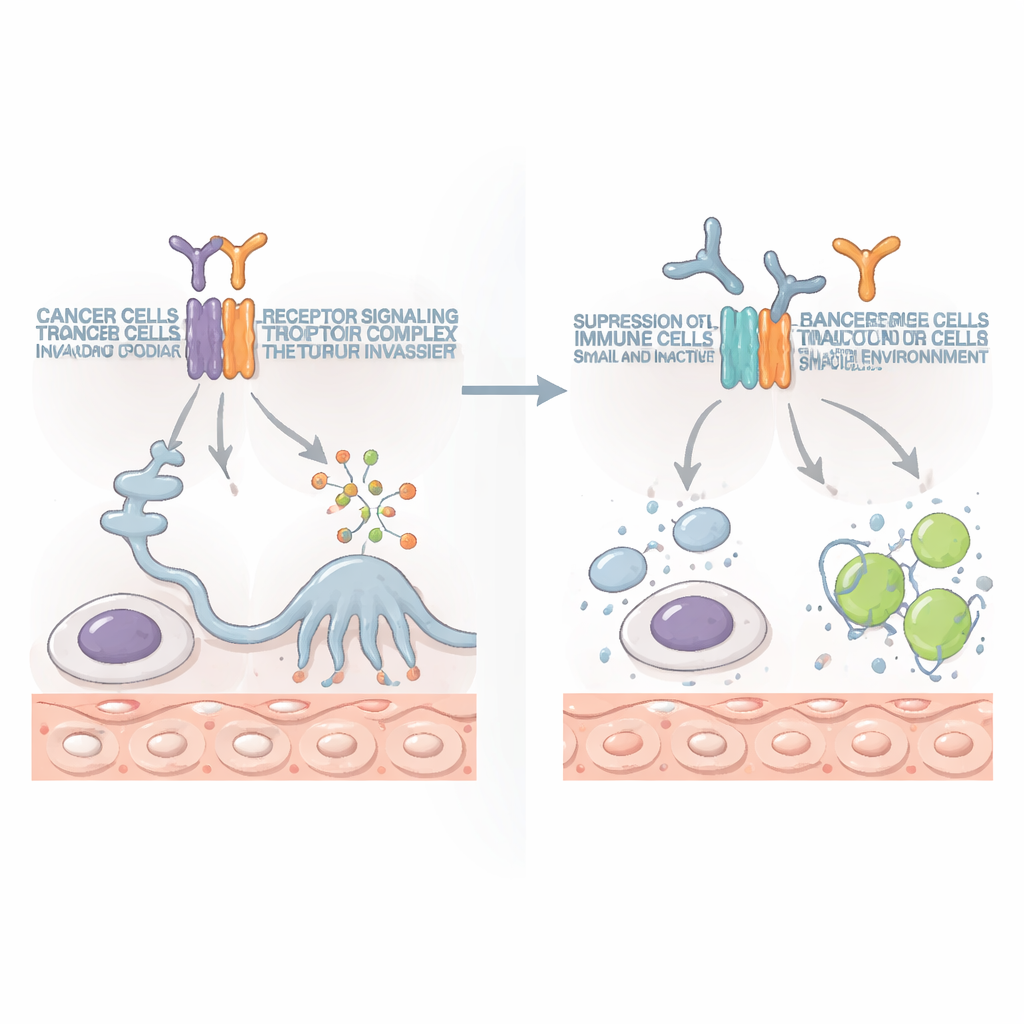
Een nieuwe partner voor moderne immunotherapie
Tegenwoordig hebben middelen die de immuun-"remmen" opheffen, zoals PD-1-remmers, de behandeling van sommige kankers getransformeerd, maar ze helpen slechts een minderheid van patiënten. In deze studie presteerden IL10RB-blokkerende antilichamen op zichzelf beter dan PD-1-blokkade in bepaalde modellen. Wanneer de twee werden gecombineerd, versterkten ze elkaar: tumoren krompen meer, verspreidden minder en verdwenen in sommige muizen helemaal. De combinatie verhoogde het aantal en de vitaliteit van killer-T-cellen en natural killer-cellen, die meer kankerbestrijdende moleculen produceerden en krachtigere aanvallen op tumorcellen uitvoerden.
Wat dit betekent voor de toekomstige kankerzorg
Alles bij elkaar suggereren de bevindingen dat IL10RB een laat, gehard stadium van kanker-evolutie markeert en ondersteunt — een stadium dat minder gaat over snelle groei en meer over overleving, verspreiding en immuunontduiking. Door IL10RB te blokkeren, kan het mogelijk zijn deze beschermingen weg te nemen, te voorkomen dat chemotherapie averechts werkt en bestaande immunotherapieën effectiever te maken. Hoewel aanvullend onderzoek in menselijke monsters en zorgvuldige veiligheidsstudies nog nodig is, komt IL10RB hier naar voren als een veelbelovend nieuw aangrijpingspunt om enkele van de meest behandelingsresistente kankers aan te pakken.
Bronvermelding: Kudo-Saito, C., Ozawa, H., Imazeki, H. et al. IL10RB expression in cancer cells is associated with evolutionary changes to solidify treatment resistance. BJC Rep 4, 11 (2026). https://doi.org/10.1038/s44276-026-00211-3
Trefwoorden: behandelingsresistentie, kanker evolutie, immunotherapie, tumormicro-omgeving, IL10RB