Clear Sky Science · nl
Hematopoëtische expressie van cIAP2 drijft ontsteking en hartfalen na myocardinfarct
Waarom het temmen van ontsteking na een hartinfarct belangrijk is
Het overleven van een hartinfarct is nog maar het begin. In de dagen en weken daarna haast het immuunsysteem zich om beschadigd weefsel op te ruimen en herstel op gang te brengen. Als deze ontstekingsreactie echter te fel uitbreekt of te lang aanhoudt, kan hulpzaam herstel omslaan in blijvende hartschade en hartfalen. Deze studie onthult een belangrijke moleculaire schakelaar in bloedvormende immuuncellen die dit ontstekingsvuur blijft aanwakkeren — en toont aan dat het uitzetten van die schakelaar het hart kan beschermen in experimentele modellen.
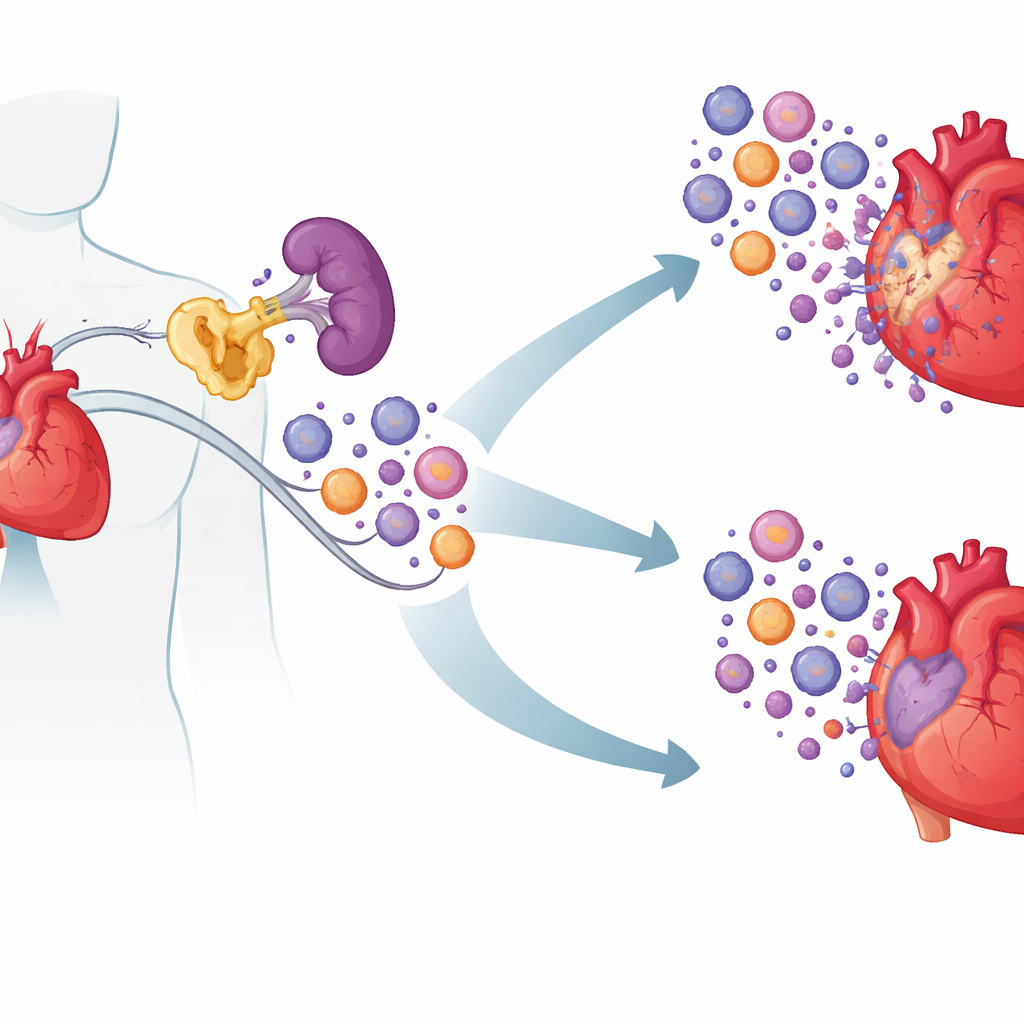
Een verborgen schuldige in immuuncellen
De onderzoekers richtten zich op een eiwit genaamd cIAP2, vooral bekend omdat het kankercellen helpt aan apoptose te ontsnappen. Met bloedmonsters van patiënten met acute hartklachten vonden ze dat cIAP2-niveaus hoger waren bij mensen met recentelijke hartinfarcten en ischemisch hartfalen dan bij gezonde personen of patiënten met stabiele coronairsclerose. Hartweefsel van mensen en muizen liet hetzelfde patroon zien: cIAP2 steeg kort na een hartinfarct, terwijl het nauw verwante cIAP1 dat niet deed. Door bestaande genexpressie-datasets te analyseren, zagen ze dat cIAP2-niveaus gelijktijdig omhooggingen met genen die gekoppeld zijn aan agressieve myeloïde ontstekingscellen, wat suggereert dat cIAP2 de post-infarct immuunreactie kan versterken in plaats van slechts een gevolg van schade te zijn.
Minder cIAP2, minder schade aan het hart
Om causaliteit te testen vergeleek het team normale muizen met muizen die genetisch zodanig werden aangepast dat ze geen cIAP2 maken. Na een experimenteel hartinfarct hadden dieren zonder cIAP2 kleinere littekens, een betere pompfunctie en minder vochtophoping in de longen — allemaal tekenen van gezondere harten. Deze voordelen verschenen bij zowel mannelijke als vrouwelijke dieren. Microscopen toonden minder afstervende hartspiercellen in kritieke grensgebieden, en moleculaire analyses lieten weken later lagere niveaus van stress- en remodelleringsmarkers zien. Het uitzetten van cIAP1 bood daarentegen niet dezelfde bescherming en kon in sommige omstandigheden de uitkomst zelfs verslechteren, wat wijst op een unieke, schadelijke rol voor cIAP2 in deze context.
De rol van de milt als ontstekingsreservoir
De sleutel bleek te liggen in waar cIAP2 actief is. Door beenmerg uit te wisselen tussen normale en cIAP2-deficiënte muizen toonden de onderzoekers aan dat cIAP2 in bloedvormende (hematopoëtische) cellen veel van de schade veroorzaakte. Wanneer immuuncellen geen cIAP2 hadden maar de rest van het lichaam normaal was, waren de harten beter beschermd; de omgekeerde ruil maakte de schade erger. Bij nadere bestudering van immuunorganen vonden ze dat de milt na een hartinfarct als reservoir fungeerde en myeloïde cellen produceerde — neutrofielen, inflammatoire monocyten en dendritische cellen — die vervolgens naar het hart trokken. In muizen zonder cIAP2 waren deze miltaire myeloïde cellen talrijker afwezig en vatbaarder voor celdood, terwijl lymfocyten grotendeels onaangetast bleven. Signalen die aan ontstekingsroutes gekoppeld zijn waren gedempt, wat suggereert dat cIAP2 normaal gesproken myeloïde cellen helpt overleven en te blijven reageren op gevaarsignalen.
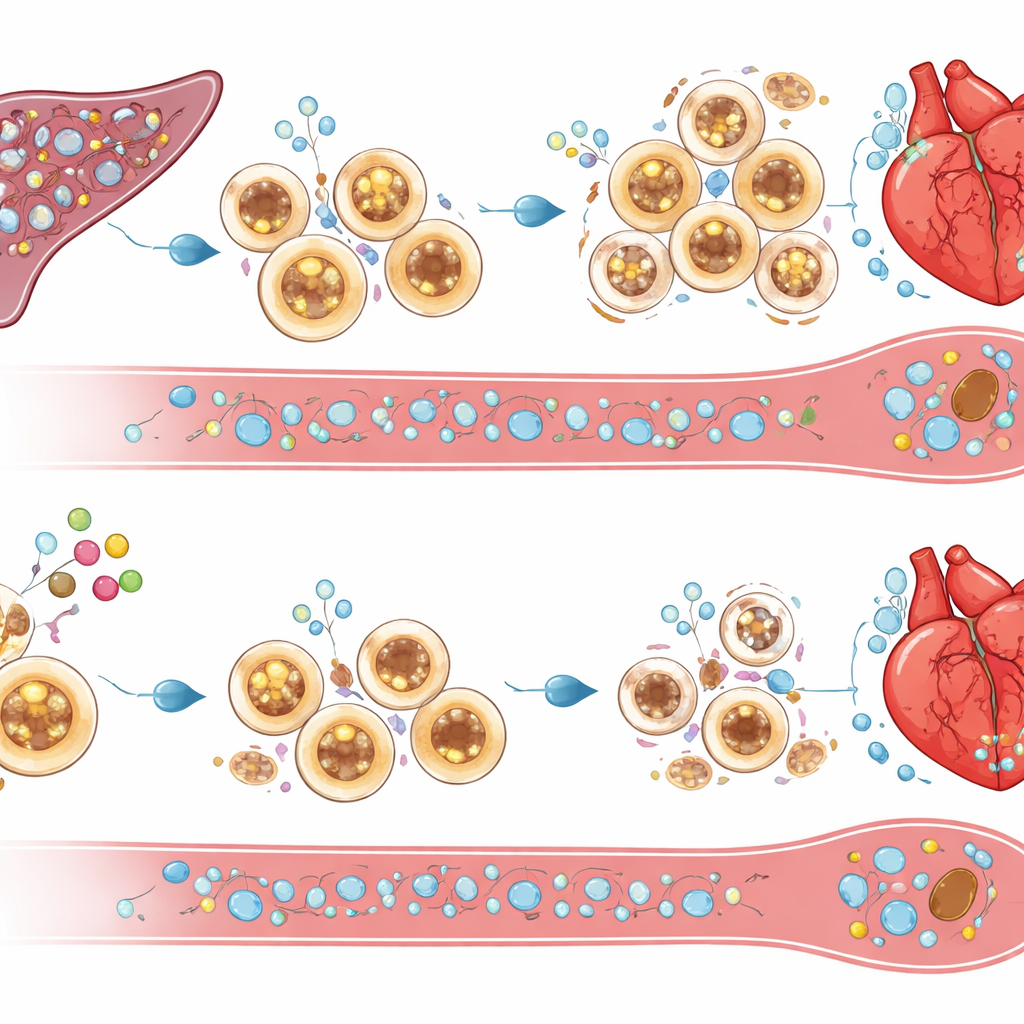
Survivalsignalen veranderen in gecontroleerde opruiming
Wat zorgt ervoor dat overtollige ontstekingscellen afsterven als cIAP2 ontbreekt? De studie wijst op doodsinducerende moleculen zoals TRAIL en zijn receptor DR5, samen met TNF-gerelateerde signalen, die na een hartinfarct waren opgereguleerd in de milt en het beenmerg van cIAP2-deficiënte muizen. Het experimenteel blokkeren van TRAIL redde miltcellen van celdood, herstelde hevige immuuncelinfiltratie in het hart en wist de functionele voordelen van het ontbreken van cIAP2 uit. Dit suggereert dat cIAP2 myeloïde cellen normaal beschermt tegen deze doodssignalen, waardoor ze zich kunnen ophopen en de ontsteking verlengen. Zonder cIAP2 snoeien dezelfde signalen het miltreservoir terug, waardoor de aanvoer van agressieve cellen die anders het beschadigde hart zouden overspoelen afneemt.
De schakel medicamenteus benutten voor toekomstige therapieën
Belangrijk is dat het team aantoonde dat deze route kan worden gericht met een bestaande klasse kleine moleculen, bekend als Smac-mimetica, die momenteel voor kanker worden bestudeerd. Met de verbinding LCL161 activeerden ze selectief de afbraak van cIAP-eiwitten in miltimmuuncellen kort na een hartinfarct, zonder beschermende eiwitten in hartweefsel uit te putten. Behandelde muizen hadden minder circulerende ontstekingscellen, kleinere littekens, betere hartfunctie en verbeterde overleving vergeleken met onbehandelde dieren. Een enkele lage dosis één dag na het infarct was voldoende om gecontroleerde celdood van miltaire myeloïde cellen te veroorzaken, lokaal TRAIL-niveaus te verhogen en hartontsteking te verminderen, terwijl het totale aantal immuuncellen binnen vier weken herstelde. Gezamenlijk positioneren deze bevindingen cIAP2 als een centraal overlevingsfactor voor ontstekingscellen na hartschade en suggereren ze dat kortdurende, gerichte remming van cIAP2 een nieuwe immunotherapie-achtige benadering kan bieden om hartfalen na een hartinfarct te voorkomen.
Bronvermelding: Smyth, D., Zhang, L., Al-Khalaf, M. et al. Hematopoietic expression of cIAP2 drives inflammation and heart failure after myocardial infarction. Nat Cardiovasc Res 5, 246–261 (2026). https://doi.org/10.1038/s44161-026-00782-x
Trefwoorden: myocardinfarct, ontsteking, immuuncellen, hartfalen, Smac-mimetica