Clear Sky Science · nl
Darmafbraakproduct indol-3-azijnzuur verergert neuropsychiatrische lupus via de AHR/STAT3-route in microglia
Hoe darmbacteriën de geest kunnen beïnvloeden
Mensen met lupus, een auto-immuunziekte, ontwikkelen soms ernstige problemen met denken, stemming en geheugen — een aandoening die neuropsychiatrische lupus wordt genoemd. Deze hersengerelateerde klachten kunnen invaliderend zijn, maar artsen hebben nog steeds moeite om precies te verklaren waarom ze optreden en hoe ze behandeld moeten worden. Deze studie onderzoekt een onverwachte verdachte: bepaalde darmbacteriën en de chemicaliën die zij produceren, die van de darm naar de hersenen kunnen reizen en daar het vuur van ontsteking kunnen aanwakkeren.
Van darmmicroben naar verstoord gedrag
De onderzoekers begonnen met de vraag of darmmicroben van patiënten met neuropsychiatrische lupus andere effecten hebben dan die van lupuspatiënten zonder hersensymptomen. Ze droegen ontlastingsbacteriën van beide patiëntengroepen over naar gezonde muizen waarvan eerst de eigen darmmicroben waren verwijderd. Muizen die microben van patiënten met neuropsychiatrische lupus ontvingen, ontwikkelden meer angstachtig gedrag, tekenen van depressie en problemen met leren en geheugen dan muizen die microben van andere lupuspatiënten kregen. In hun hersenen zagen de onderzoekers grotere activering van microglia — de immuuncellen van de hersenen — en hogere niveaus van ontstekingsmoleculen. De beschermende barrière rondom de hersenen, de bloed-hersenbarrière, was ook lekkerder in deze dieren, wat suggereert dat iets in de getransplanteerde microbiota deze cruciale barrière beschadigt.
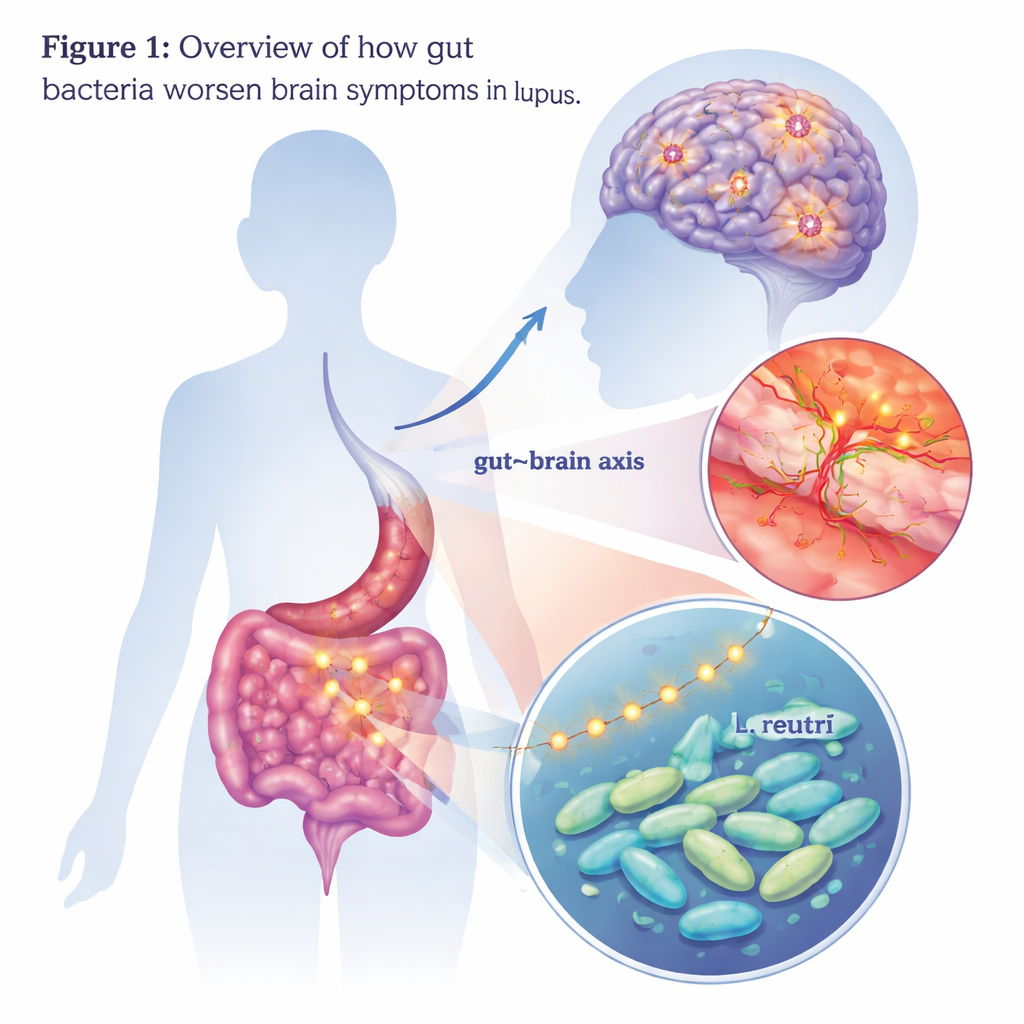
Dichterbij: één bacterie in beeld
Om vast te stellen welke microben mogelijk verantwoordelijk waren, vergeleek het team de darmbacteriële gemeenschappen van patiënten en muizen. Eén groep sprong eruit: Lactobacillus, en met name een soort genaamd Lactobacillus reuteri, kwam vaker voor bij patiënten met neuropsychiatrische lupus en bij muizen die hersenveranderingen vertoonden. Toen de wetenschappers alleen L. reuteri voedden aan muizen met aanleg voor lupus, ontwikkelden de dieren sterker angst- en depressieachtig gedrag en presteerden ze slechter op geheugentests. In hun hersenen waren meer geactiveerde microglia te zien, meer neuronverlies en verdere verstoring van de bloed-hersenbarrière. Deze bevindingen suggereren dat deze normaal gesproken probioticum-achtige bacterie, in de context van lupus, een schadelijkere rol kan aannemen.
Een klein molecuul met grote effecten
L. reuteri staat bekend om het produceren van een chemische stof genaamd indol-3-azijnzuur (IAA) uit voedings-tryptofaan. Met gevoelige chemische analyses vond het team hogere IAA-niveaus in de ontlasting van patiënten met neuropsychiatrische lupus dan in die van andere lupuspatiënten, en ze bevestigden dat L. reuteri-kweken veel meer IAA maken dan gangbare darmbacteriën zoals Escherichia coli. Bij patiënten met neuropsychiatrische lupus correleerden IAA-niveaus in het hersen- en ruggenmergsvocht met hogere niveaus van ontstekingscytokines, wat suggereert dat dit molecuul het centrale zenuwstelsel kan bereiken en ontsteking kan aanwakkeren. Bij muizen met aanleg voor lupus verhoogde toediening van L. reuteri de IAA-niveaus in darm, bloed en hersenen. Het geven van IAA alleen aan deze muizen reproduceerde veel van dezelfde veranderingen: abnormaal gedrag, activering van microglia, hogere ontstekingssignalen en verzwakking van zowel de bloed-hersen- als de darmbarrière.
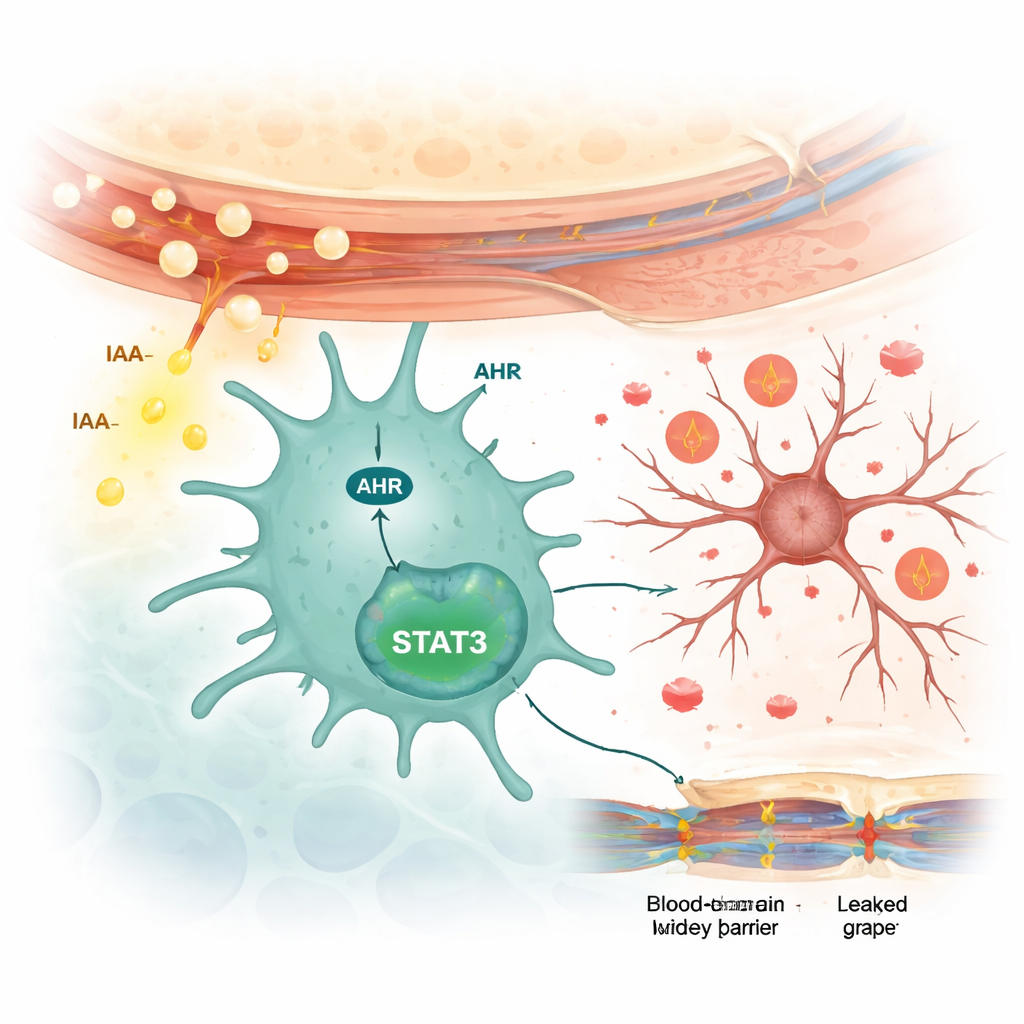
Hoe immuuncellen in de hersenen worden aangezet
De wetenschappers onderzochten vervolgens hoe IAA communiceert met hersencellen. Ze ontdekten dat IAA de activiteit verhoogde van een sensor-eiwit genaamd arylhydrocarbonreceptor (AHR) specifiek in microglia, niet in neuronen of in stervormige ondersteunende cellen genaamd astrocyten. In gekweekte microgliale cellen verhoogde IAA de AHR-spiegels en zette het een downstream signaalmolecuul genaamd STAT3 aan, dat op zijn beurt de productie van ontstekingscytokines stimuleerde. Het blokkeren van AHR met een geneesmiddel voorkwam STAT3-activatie en verminderde de afgifte van deze ontstekingssignalen. Toen muizen met aanleg voor lupus werden behandeld met het AHR-blokkerende middel, verbeterden hun angst- en depressieachtige gedragingen, verminderde microgliale activatie, daalden de ontstekingsmoleculen en werd de bloed-hersenbarrière minder lek.
Wat dit betekent voor patiënten
Samengevat beschrijft de studie een keten van gebeurtenissen die de darm met de hersenen verbindt bij neuropsychiatrische lupus. Een overmaat aan L. reuteri in de darm produceert extra IAA, wat de darmbarrière verzwakt en in de bloedbaan terechtkomt. IAA bereikt vervolgens de hersenen, waar het microgliale AHR- en STAT3-signalen activeert, ontsteking opwekt die neuronen schaadt en de bloed-hersenbarrière verzwakt. Voor patiënten suggereren deze bevindingen dat het aanpassen van de darmbacteriën, het verminderen van schadelijke metabolieten zoals IAA, of het blokkeren van de AHR/STAT3-route in microglia mogelijk kan helpen om de hersenen te beschermen tegen de verwoestende effecten van neuropsychiatrische lupus.
Bronvermelding: Feng, Y., Zheng, L., Tang, W. et al. Gut metabolite indole-3-acetic acid aggravates neuropsychiatric lupus via the AHR/STAT3 pathway in microglia. Commun Biol 9, 281 (2026). https://doi.org/10.1038/s42003-026-09561-7
Trefwoorden: neuropsychiatrische lupus, darmmicrobioom, Lactobacillus reuteri, microgliale ontsteking, bloed-hersenbarrière