Clear Sky Science · nl
Verschil tussen primaire en gemetastaseerde mucineuze ovariumcarcinomen op histopathologische beelden met behulp van deep learning
Waarom dit belangrijk is voor patiënten en artsen
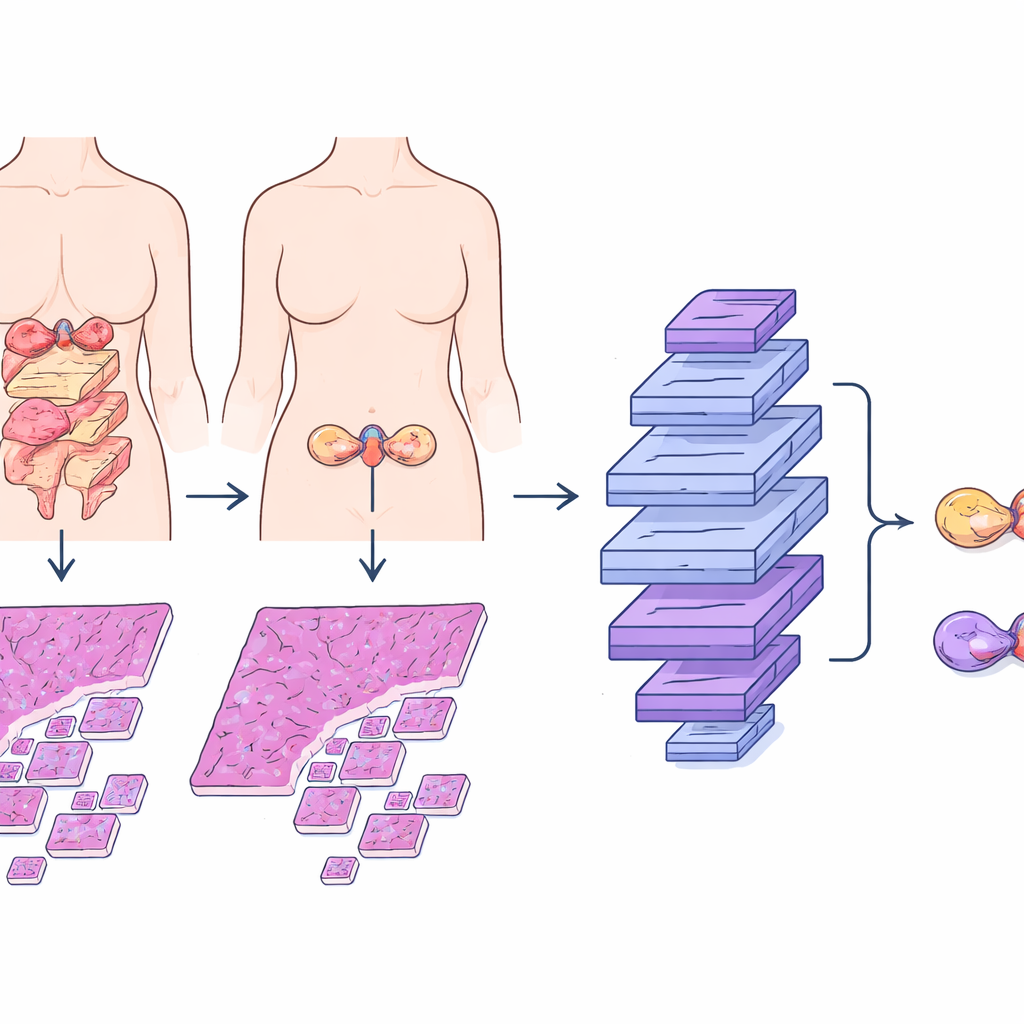
Wanneer iemand te horen krijgt dat hij of zij eierstokkanker heeft, is de volgende cruciale vraag waar de kanker begonnen is. Bij een veelvoorkomend subtype, het mucineuze ovariumcarcinoom, kunnen tumoren in de eierstok óf echte primaire eierstokkankers zijn óf uitzaaiingen die afkomstig zijn uit de maag of darmen. Deze twee situaties vergen heel verschillende behandelingen en hebben een verschillend vooruitzicht, maar zelfs ervaren pathologen hebben soms moeite om ze onder de microscoop uit elkaar te houden. Deze studie introduceert een gespecialiseerd kunstmatig-intelligentie (AI) systeem dat digitale microscoopbeelden leest en artsen helpt deze twee mogelijkheden nauwkeuriger en efficiënter te onderscheiden.
Twee op elkaar lijkende kankers met heel verschillende routes
Het mucineuze ovariumcarcinoom vormt vaak grote, met slijm gevulde tumoren die opmerkelijk gelijkend kunnen zijn, ongeacht of ze in de eierstok zijn ontstaan of daarheen zijn uitgezaaid vanuit het maag-darmkanaal. Traditioneel vertrouwen pathologen op een combinatie van visuele aanwijzingen in gekleurde weefselsnedes, extra laboratoriumkleuringen, beeldvorming en de klinische geschiedenis. Zelfs met deze volledige diagnostiek kan de conclusie onzeker blijven, vooral wanneer er elders in het lichaam kleine of verborgen tumoren aanwezig zijn. Eerdere onderzoeken stelden controlelijsten voor op basis van tumorgrootte, of één of beide eierstokken betrokken zijn, en op bepaalde celtypen, maar deze regels kunnen falen wanneer metastasen primaire eierstokgroeiingen nauwkeurig nabootsen. Een metastase ten onrechte als primair labelen, of andersom, kan leiden tot de verkeerde operatie, de verkeerde chemotherapie en foutieve prognostische informatie.
Computers leren weefselbeelden te lezen
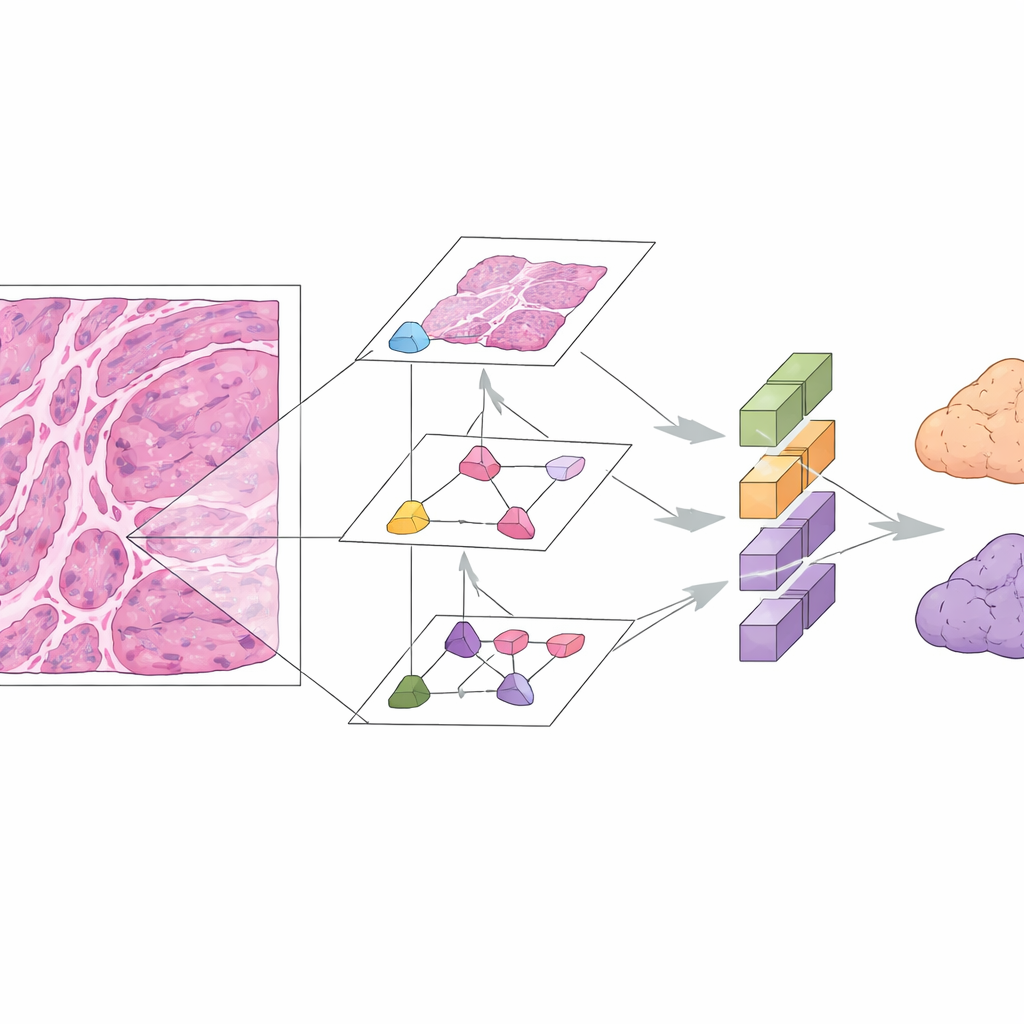
Digitale pathologie en deep learning bieden een alternatief. In deze studie verzamelden onderzoekers microscoopbeelden van 167 patiënten met goed gedocumenteerde mucineuze ovariumtumoren uit drie ziekenhuizen. Ze concentreerden zich op standaard hematoxyline-en-eosine (H&E) gekleurde preparaten, die al deel uitmaken van de routinezorg. Het team bouwde het Mucinous Ovarian Carcinoma Origin Prediction Model, of MOCOPM, dat automatisch elke hele-slede afbeelding in vele kleine patches opsplitst en deze analyseert zonder aanvullende klinische informatie. Ze testten verschillende neurale netwerkontwerpen en vonden dat een nieuwer grafgebaseerd model, geïnspireerd door hoe pathologen in- en uitzoomen op verschillende vergrotingen, het beste presteerde. Dit model verbindt patches over drie zoomniveaus, waardoor het zowel fijne cellulaire details als bredere groeipatronen kan vangen.
Hoe goed de AI presteert in klinische omstandigheden
MOCOPM werd eerst getraind en gevalideerd met cases uit een groot verwijzingsziekenhuis, waar moeilijke en ongewone tumoren veel voorkomen. In deze interne groep scheidde het model primaire van gastro-intestinale metastatische tumoren met hoge nauwkeurigheid, wat blijkt uit een area under the receiver operating characteristic curve van 0,91. De onderzoekers stelden het systeem vervolgens bloot aan beelden uit twee aanvullende ziekenhuizen, waar preparaten onafhankelijk werden gemaakt en de gevallen over het algemeen meer rechttoe-rechtaan waren. Daar presteerde het model nog beter, met een area under the curve van 0,96 en sterke scores voor precisie en recall. Het bleef ook goed presteren bij een test op een aparte openbare dataset van primaire mucineuze ovariumkankers van een andere onderzoeksgroep, wat suggereert dat de aanpak redelijk robuust is over verschillende bronnen.
In de zwarte doos kijken
Aangezien AI-hulpmiddelen soms ondoorzichtig lijken, gebruikten de onderzoekers een verklarende techniek genaamd GNNExplainer om te benadrukken welke gebieden van elke snede de beslissingen van het model het meest beïnvloedden. In de meerderheid van correct geclassificeerde gevallen die zij onderzochten, vielen de gemarkeerde gebieden samen met kenmerken die menselijke experts al gebruiken, zoals clusters van speciale "signet ring"-cellen, patronen van hoe tumorcellen omliggend weefsel binnendringen, en mengsels van goedaardige, borderline en duidelijk kwaadaardige componenten. Deze overlap suggereert dat het systeem niet simpelweg irrelevante visuele eigenaardigheden oppikt, maar medisch betekenisvolle patronen herkent. Belangrijk is dat MOCOPM alleen routine H&E-preparaten nodig heeft, wat mogelijk tijd en kosten bespaart door de behoefte aan uitgebreide aanvullende kleuringen te verminderen.
Wat dit kan betekenen voor toekomstige zorg
De auteurs benadrukken dat MOCOPM niet bedoeld is om pathologen te vervangen, maar te dienen als een besluitvormingsondersteunend hulpmiddel. In drukke of weinig uitgeruste omgevingen kan het moeilijke gevallen signaleren, experts wijzen op verdachte regio’s op een snede en een extra controle bieden voordat een definitieve diagnose wordt gesteld. De studie heeft beperkingen: het kankertype is zeldzaam, de steekproefomvang is beperkt en metastasen van niet-intestinale locaties werden niet opgenomen. Grotere, prospectieve studies zijn nodig voordat een dergelijk systeem in de dagelijkse praktijk kan worden geïntegreerd. Toch laat het werk zien dat zorgvuldig ontworpen AI kan helpen bij één van de lastigste onderscheidingen bij eierstokkanker, en zo bijdragen aan passende behandeling op basis van waar de kanker daadwerkelijk begon.
Bronvermelding: Zhang, MY., Liu, B., Qin, ZJ. et al. Distinction between primary and metastatic mucinous ovarian carcinoma from histopathology images using deep learning. npj Digit. Med. 9, 276 (2026). https://doi.org/10.1038/s41746-026-02459-y
Trefwoorden: mucineus ovariumcarcinoom, digitale pathologie, deep learning, graph neural network, kankerdiagnostiek