Clear Sky Science · nl
Risicovoorspelling van voortgang van chronische nierziekte bij type 2-diabetes in diverse bevolkingsgroepen
Waarom dit belangrijk is voor mensen met diabetes
Veel mensen met type 2-diabetes ontwikkelen uiteindelijk nierproblemen, wat soms leidt tot dialyse of een transplantatie. Voor een individuele patiënt is het echter moeilijk voor artsen om te voorspellen wie snel achteruitgaat en wie jarenlang stabiel blijft. Deze studie laat zien hoe langlopende medische dossiers en moderne rekenmethoden gecombineerd kunnen worden om nierproblemen jaren van tevoren te voorspellen, waardoor patiënten en zorgverleners meer tijd krijgen om in te grijpen.
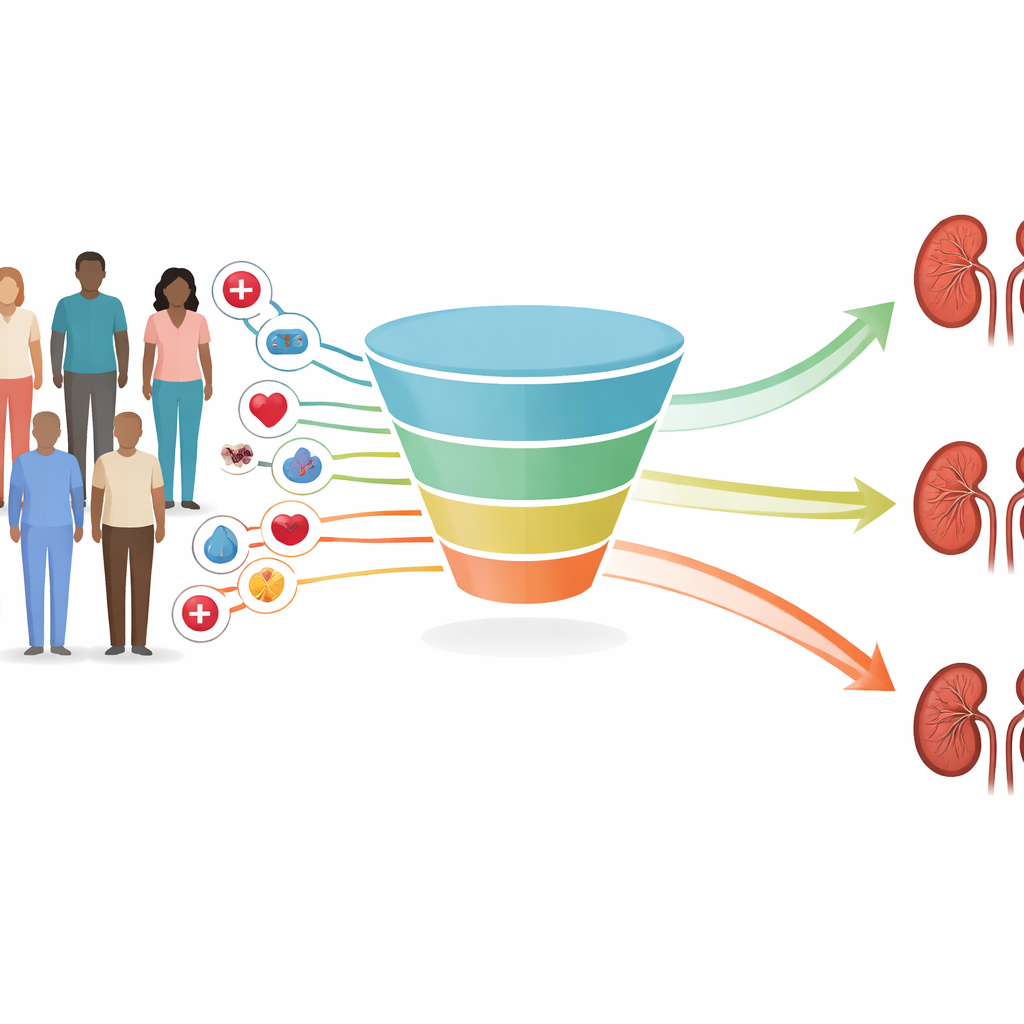
Duizenden patiënten jarenlang gevolgd
De onderzoekers gebruikten elektronische patiëntendossiers uit het openbare gezondheidsstelsel van Hongkong, dat het grootste deel van de lokale bevolking bedient. Ze richtten zich op meer dan 220.000 volwassenen met type 2-diabetes die tussen 2003 en 2019 herhaalde nieronderzoeken hadden, en selecteerden vervolgens degenen die bij aanvang nog in de vroegere, lagere risicostadia zaten. Over 17 jaar volgden ze wie doorgroeide naar ernstigere stadia van chronische nierziekte en wie stabiel bleef. Om aan te sluiten bij de manier waarop zorg in de praktijk gegeven wordt, bouwden ze aparte voorspellingsmodellen die kijken naar twee, vijf of tien jaar in de toekomst.
Computers trainen om medische geschiedenis te lezen
In plaats van slechts enkele eenvoudige risicofactoren te gebruiken, trainde het team deep learning-modellen — flexibele computersystemen die patronen kunnen ontdekken over veel gegevens tegelijk. De modellen namen een mix van 21 routinematig verzamelde maten op, waaronder leeftijd, geslacht, lichaamsgrootte, bloedlipiden, langdurige bloedglucosecontrole, niergerelateerde bloedwaarden, bloeddruk, rookgeschiedenis en voorschriften van belangrijke medicijnen zoals bloeddrukmedicatie en insuline. Voor situaties met minder beschikbare tests maakten ze ook een vereenvoudigde versie die 15 van de meest voorkomende items gebruikte. De modellen werden getraind op 80% van de data en gevalideerd op de resterende 20%, met speciale methoden om ontbrekende waarden in te vullen en overfitting te voorkomen.
Hoe goed de voorspellingen waren
Voor alle tijdshorizonten waren de deep learning-modellen nauwkeuriger dan traditionele statistische methoden en andere machine-learningtechnieken. Voor patiënten in Hongkong rangschikte het volledige model iemands toekomstige nier risico correct met een area under the ROC curve van ongeveer 87% op twee jaar, 85% op vijf jaar en 85% op tien jaar, wat betekent dat het meestal kon aangeven wie eerder zou verslechteren. Het vereenvoudigde model presteerde slechts iets minder goed. Toen dezelfde modellen werden toegepast op twee onafhankelijke onderzoekspopulaties — de UK Biobank en de China Health and Retirement Longitudinal Study — werkten ze nog steeds redelijk goed, ook al ontbraken in die datasets veel gedetailleerde laboratorium- of receptgegevens. Dit suggereert dat de aanpak overdraagbaar is naar verschillende landen en zorgsystemen.
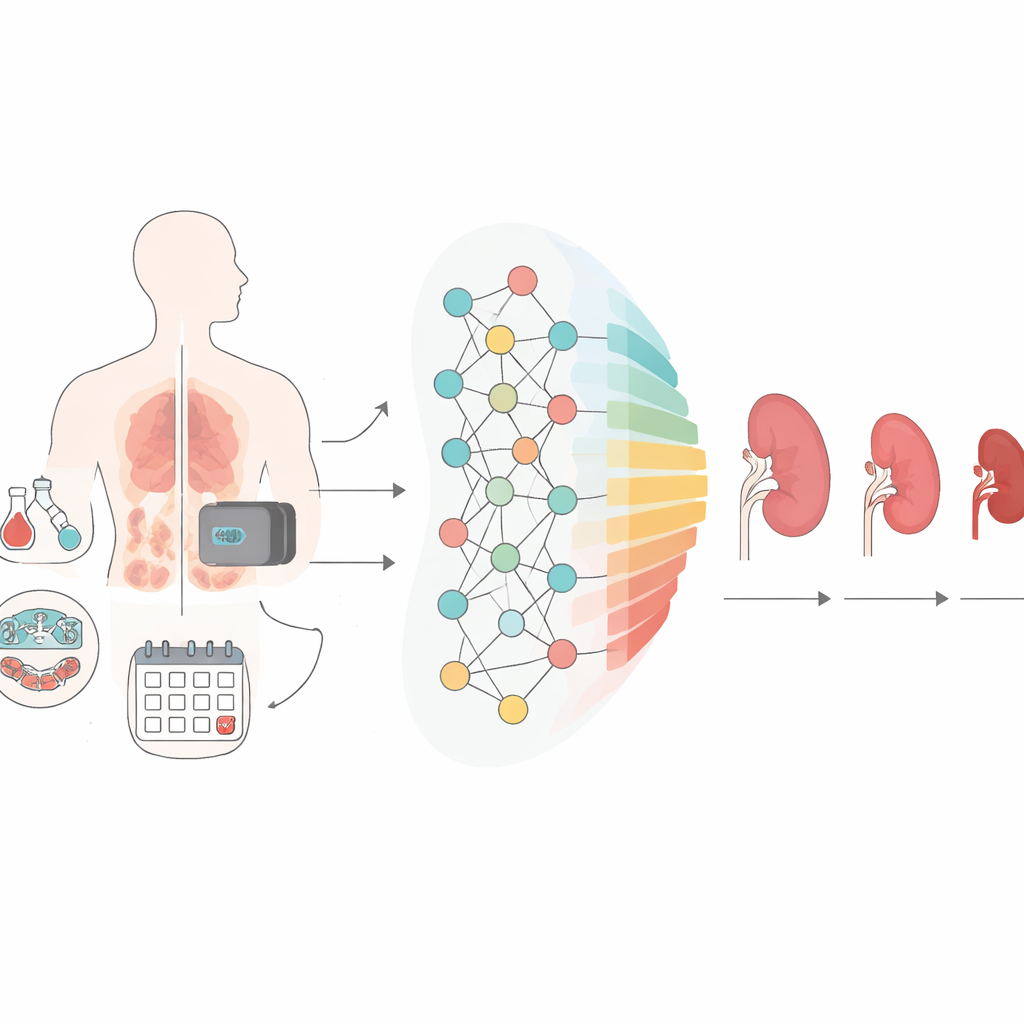
Wat het risico aandrijft en hoe de resultaten de zorg kunnen sturen
Om de voorspellingen begrijpelijk te maken voor clinici gebruikte het team een analysetechniek die aangeeft hoeveel elke factor bijdraagt aan de beslissingen van het model. De sterkste signalen waren bloedcreatinine (een maat voor de filtratiecapaciteit van de nieren), geslacht, leeftijd, bloeddruk, lange-termijn bloedglucose en recent gebruik van medicijnen die de nieren en bloeddruk beïnvloeden. De risicoscores van de computer werden vervolgens gevoed in standaard survivalanalyse-instrumenten om curves te tekenen die laten zien hoe snel mensen met laag, gemiddeld of hoog voorspeld risico doorgaans verslechteren. In elke groep gingen degenen met een hoger voorspeld risico sneller naar slechtere nierstadia en hadden ze kortere “overlevingstijden” qua niergezondheid, wat bevestigt dat de scores klinische betekenis hebben. Belangrijk is dat de prestaties over het algemeen vergelijkbaar waren voor mannen en vrouwen, hoewel er in een externe cohort enkele verschillen waren in langetermijnvoorspellingen.
Wat dit kan betekenen voor de dagelijkse behandeling
In wezen levert de studie een praktische manier om routinematige klinische gegevens te vertalen naar gepersonaliseerde voorspellingen van niergezondheid voor mensen met type 2-diabetes. Een arts zou iemands leeftijd, laboratoriumuitslagen en recente voorschriften kunnen invoeren en een geschatte kans op nierachteruitgang over de komende jaren krijgen, samen met een visuele curve van het verwachte ziekteverloop. Patiënten met een hoog risico kunnen nauwer worden gevolgd, met strakkere bloeddruk- en glucoseregulatie en eerdere verwijzing naar nierartsen, terwijl laagrisicopatiënten onnodige bezoeken kunnen vermijden. Hoewel de auteurs opmerken dat het model niet kan aantonen welke behandelingen de ziekte daadwerkelijk voorkomen en dat meer werk nodig is om extra datatypes en populaties te omvatten, wijst hun raamwerk op een toekomst waarin subtiele verschuivingen in laboratoriumwaarden en medicatiepatronen kunnen worden vertaald naar heldere, bruikbare waarschuwingen ver voordat de nieren beginnen te falen.
Bronvermelding: Zhao, Y., Lu, S., Lu, J. et al. Risk Prediction of Chronic Kidney Disease Progression in Type 2 Diabetes Mellitus Across Diverse Populations. npj Digit. Med. 9, 250 (2026). https://doi.org/10.1038/s41746-026-02439-2
Trefwoorden: type 2 diabetes, chronische nierziekte, risicovoorspelling, elektronische medische dossiers, deep learning