Clear Sky Science · nl
Een causaal en interpreteerbaar machine learning-kader voor voorspelling van risico’s na cranioplastiek en ondersteuning bij chirurgische besluitvorming
Waarom het voorspellen van chirurgische risico’s ertoe doet
Wanneer een ernstig hersenletsel of een beroerte chirurgen dwingt een deel van de schedel tijdelijk te verwijderen om het leven van een patiënt te redden, is later een tweede ingreep—cranioplastiek genoemd—nodig om de opening te herstellen. Hoewel deze opvolgingsoperatie vaak zowel bescherming als uiterlijk herstelt, brengt ze een verrassend hoge kans op complicaties met zich mee, zoals infectie of ophoping van vloeistof rond de hersenen. De hier samengevatte studie stelt een praktische vraag: kunnen we ziekenhuisgegevens en moderne computermethoden gebruiken om te voorspellen welke patiënten het meest risico lopen, en zelfs veiliger manieren van uitvoeren aan te bevelen?
De schedel sluiten, maar niet zonder gevaar
Na een decompressieve craniectomie—waarbij een deel van de schedel wordt verwijderd om gevaarlijke druk te verlichten—blijven de hersenen kwetsbaar. Cranioplastiek herstelt de schedelvorm en kan de hersenfunctie en het uiterlijk verbeteren, wat herstel en zelfvertrouwen ondersteunt. Toch ontwikkelt meer dan één op de vier patiënten daarna problemen, waaronder infectie, bloedingen, aanvallen of lucht- en vloeistofophopingen. Deze tegenslagen verlengen ziekenhuisopnames, verhogen de kosten en kunnen hard bevochten herstel tenietdoen. Artsen kennen enkele risicofactoren uit eerder onderzoek, maar tot nu toe ontbraken betrouwbare hulpmiddelen om complicaties voor elke individuele patiënt te voorspellen.
Computers leren problemen vroeg te signaleren
Om dit tekort aan te pakken verzamelden onderzoekers gedetailleerde gegevens van 1.368 patiënten die cranioplastiek ondergingen in drie grote ziekenhuizen in China, verspreid over bijna een decennium. Ze concentreerden zich op informatie die al vóór of tijdens de operatie beschikbaar zou zijn—zoals het bewustzijnsniveau van de patiënt, de grootte van het schedeldefect, de tijd sinds de eerste operatie, tekenen van infectie of vocht rondom de hersenen en technische keuzes in de operatiekamer. Met deze gegevens trainden en vergeleken ze 15 verschillende machine-learningmethoden, een familie algoritmen die patronen uit voorbeelden leren in plaats van te vertrouwen op door mensen geschreven regels.
Via een zorgvuldig kenmerkselectieproces identificeerde het team negen belangrijke voorspellers die consequent de meeste informatie droegen over meerdere statistische methoden. Vervolgens bouwden ze modellen om de kans op welke complicatie dan ook te schatten, evenals afzonderlijke modellen voor specifieke problemen zoals infectie, vochtophoping, aanvallen of de noodzaak van een tweede operatie. Een random forest-model—een techniek die veel beslissingsbomen combineert—bleek de beste algemene voorspeller te zijn, met een sterk evenwicht tussen nauwkeurigheid en betrouwbaarheid.
Hoe goed de digitale risicoscores werkten
De onderzoekers testten hun hoofdmodel niet alleen op de oorspronkelijke patiëntengroep, maar ook op patiënten van een ander ziekenhuis en op een latere groep behandeld in een andere periode. In alle gevallen onderscheidde het model hoog- van laagrisicopatiënten met indrukwekkende prestaties, en rangschikte het patiënten in meer dan 93 van de 100 gevallen correct. Het bleef ook nauwkeurig over verschillende leeftijdsgroepen en voor zowel mannen als vrouwen, en de voorspelde kansen kwamen goed overeen met wat daadwerkelijk gebeurde. Afzonderlijke modellen voor individuele complicaties presteerden eveneens goed, hoewel ze minder precies waren voor zeldzame gebeurtenissen zoals aanvallen of bepaalde soorten bloedingen.
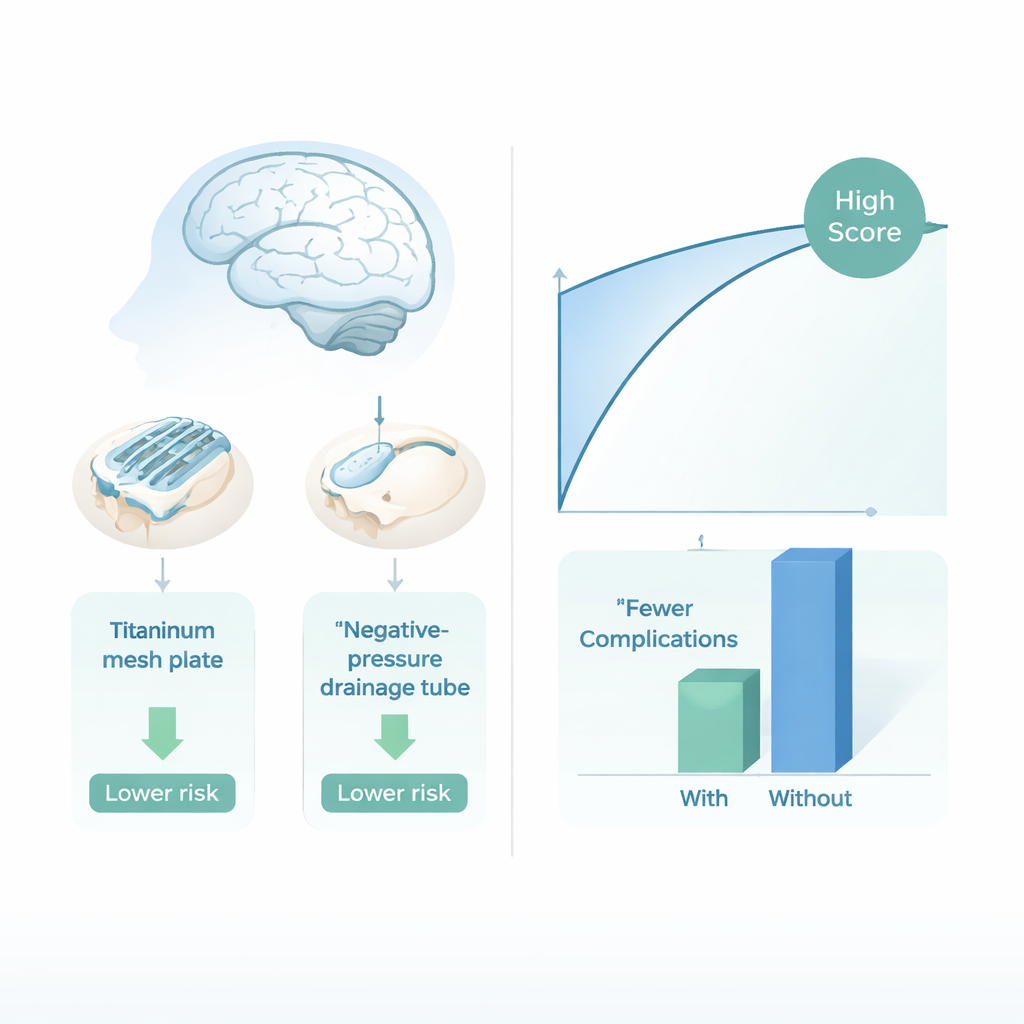
Van voorspellen naar het veranderen van de operatie zelf
Voorbij het eenvoudig labelen van patiënten als hoog- of laagrisico wilden de onderzoekers weten of specifieke chirurgische keuzes die risico’s daadwerkelijk konden veranderen. Met tools uit de „causale” machine learning bestudeerden ze twee beslissingen die chirurgen tijdens cranioplastiek controleren: of ze een kleine drain met negatieve druk onder de hoofdhuid plaatsen om bloed en vocht af te voeren, en of ze een titanium mesh-plaat gebruiken in plaats van andere kunstmatige materialen. Hun analyses suggereerden dat zowel de drain als het titanium mesh gekoppeld waren aan merkbaar minder complicaties in het algemeen, vooral in de meeste leeftijds- en seksegroepen. In sommige gevallen toonden virtuele “wat-als”-experimenten aan dat het wijzigen van slechts één van deze keuzes een hoogrisicogeval in het model in een laagrisicogeval kon veranderen.
Complexe wiskunde omzetten in een hulp aan het bed
Om hun werk bruikbaar te maken in drukke ziekenhuizen stopten de auteurs de modellen in een gratis webapplicatie. Zorgverleners kunnen een paar patiëntgegevens en operatieplannen invoeren en direct een schatting krijgen van de algemene en complicatiespecifieke risico’s, samen met uitleg welke factoren de voorspelling sturen. Voor patiënten en families kan dit duidelijkere gesprekken ondersteunen over de voor- en nadelen van verschillende chirurgische benaderingen. Voor chirurgen biedt het een manier om verder te gaan dan intuïtie naar datagedreven, geïndividualiseerde beslissingen. Hoewel verder testen in andere landen en langetermijnopvolging nog nodig zijn, laat dit kader zien hoe zorgvuldig ontworpen machine-learningtools zowel chirurgische risico’s kunnen voorspellen als wijzen op concrete stappen die hersenchirurgie mogelijk veiliger maken.
Bronvermelding: Li, W., Wang, B., Li, T. et al. A Causal and interpretable machine learning framework for postcranioplasty risk prediction and surgical decision support. npj Digit. Med. 9, 184 (2026). https://doi.org/10.1038/s41746-026-02370-6
Trefwoorden: cranioplastiek, postoperatieve complicaties, machine learning, ondersteuning bij chirurgische besluitvorming, titanium mesh