Clear Sky Science · nl
COL3A1high-kankergeassocieerde fibroblasten orkestreren metabole en immuuncellenmicroomgevingen om chemoresistentie bij borstkanker te veroorzaken
Waarom sommige borsttumoren chemotherapie afweren
Chemotherapie kan levens redden bij borstkanker, maar veel patiënten merken dat hun tumoren ophouden te reageren of van meet af aan weinig gevoelig zijn. Deze studie kijkt voorbij de kankercellen zelf naar de buurt waarin ze leven en vraagt: welke omliggende cellen helpen tumoren de behandeling te overleven, en hoe doen ze dat? Het antwoord concentreert zich op een speciale groep ondersteunende cellen die zowel de voedingsvoorziening van de tumor als de lokale immuniteit herprogrammeren om kankercellen tegen chemotherapie te beschermen.
De verborgen helpers rond de tumor
Borsttumoren bestaan uit meer dan alleen kankercellen; het zijn samengestelde gemeenschappen met bloedvaten, immuuncellen en bindweefselcellen genaamd fibroblasten. Wanneer fibroblasten in een tumor aanwezig zijn, noemen we ze kankergeassocieerde fibroblasten, of CAFs, en zij kunnen kanker zowel remmen als bevorderen. Door meerdere krachtige genetische profieltechnieken op patiëntmonsters te combineren — single-cell, ruimtelijke en bulkanalyses — samen met laboratorium- en dierexperimenten, pinpointten de onderzoekers een CAF-subgroep die hoge niveaus van een molecule genaamd COL3A1 produceert, een onderdeel van het weefselraamwerk. Patiënten wiens tumoren meer van deze COL3A1-rijke CAFs bevatten, hadden een grotere kans op slechte responsen op chemotherapie en een slechtere overleving.
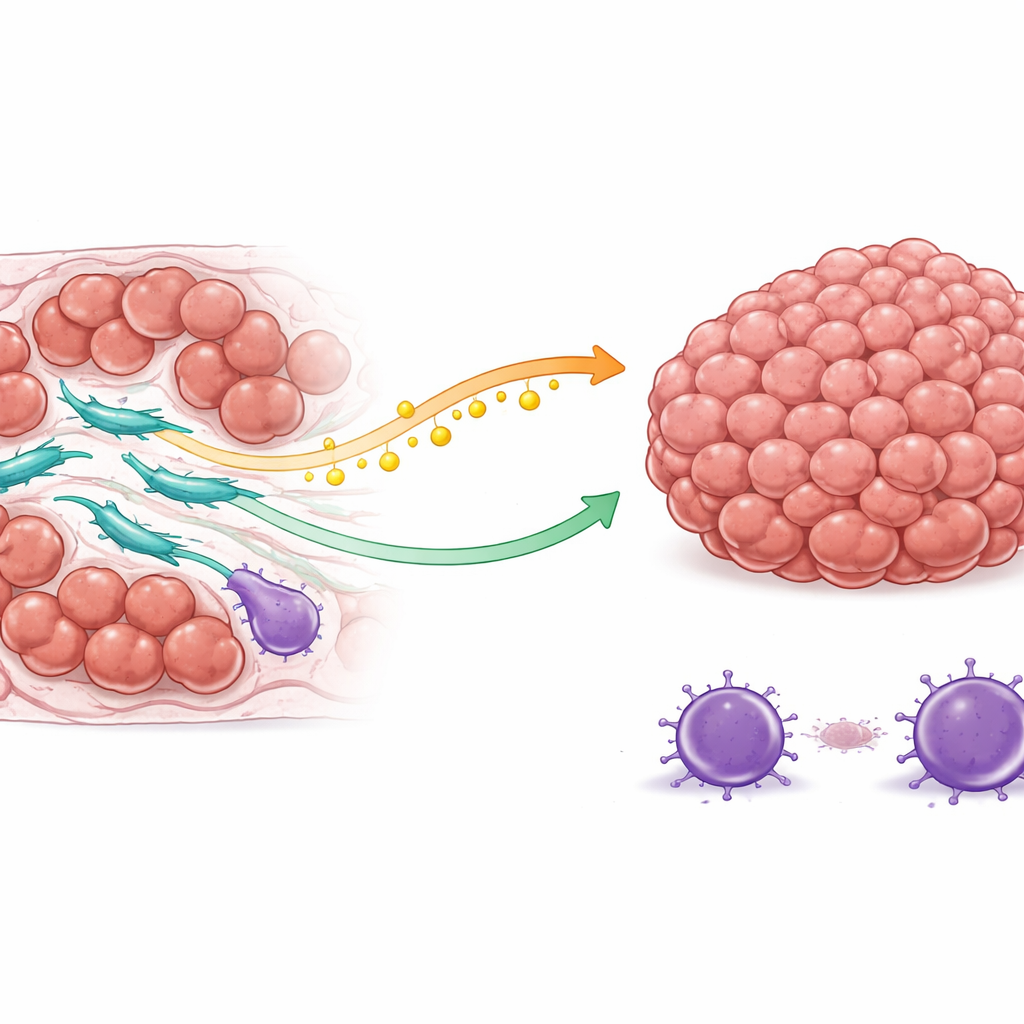
Een tweesporig schild: brandstof en bescherming
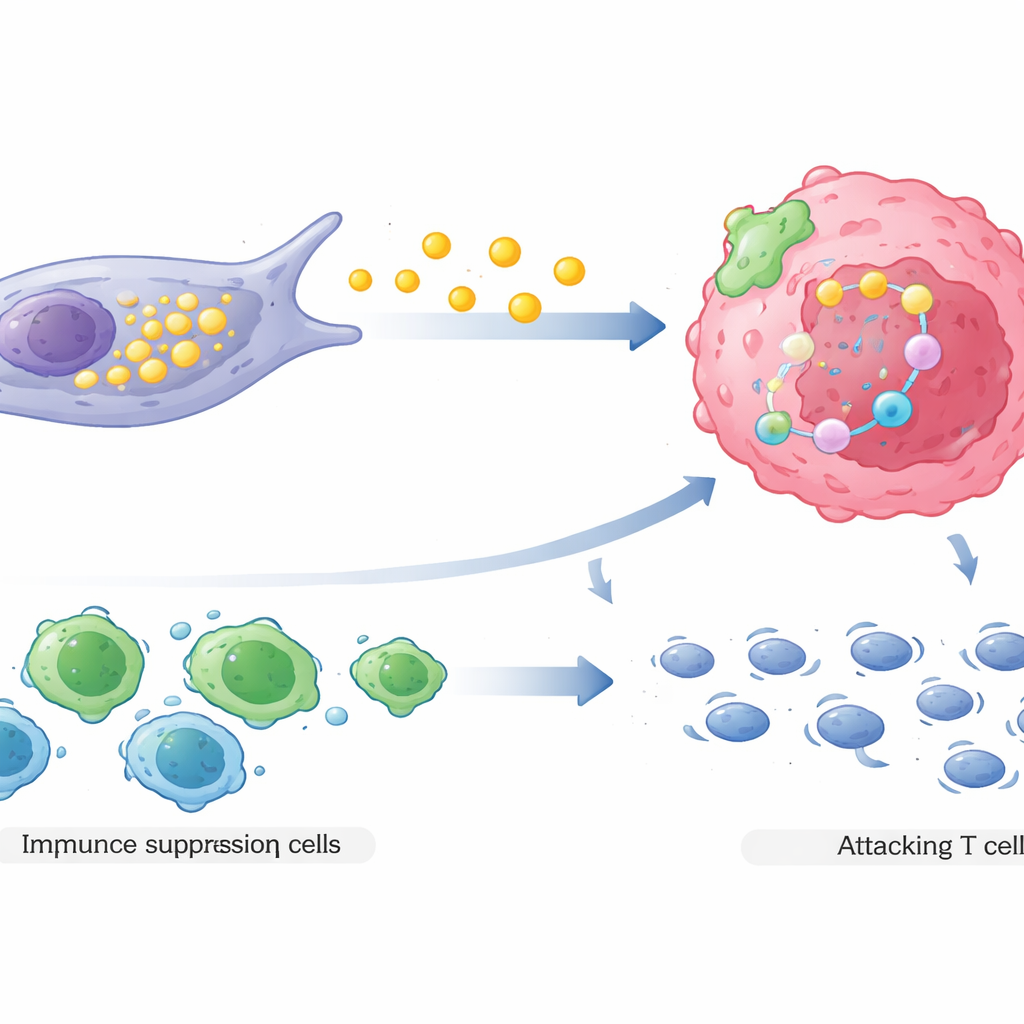
Het team ontdekte dat COL3A1-rijke CAFs kankercellen op twee belangrijke manieren beschermen. Ten eerste veranderen ze hun vetstofwisseling. Deze fibroblasten verhogen de activiteit van een enzym dat oliezuur maakt, een type vet. In plaats van die brandstof vast te houden, geven ze het af aan de tumoromgeving. Kankercellen nemen dit oliezuur op via een membraaneiwit en schakelen daardoor een intern overlevingspad in dat bekendstaat om cellen te helpen weerstand te bieden aan doods-inductie. Als gevolg daarvan zijn die cellen, wanneer chemotherapie probeert zelfmoordprogramma's te activeren, beter uitgerust om te weerstaan en door te delen.
Het vormen van een onvriendelijke immuunomgeving
Ten tweede hervormen COL3A1-rijke CAFs het lokale immuunlandschap in het voordeel van de tumor. Via complexe signaaluitwisseling trekken ze regulerende T-cellen aan, een type immuuncel dat immuunaanvallen dempt, en ontmoedigen of verzwakken ze tegelijkertijd cytotoxische T-cellen die normaal gesproken kanker zouden aanvallen. Ruimtelijke kaartlegging van echte patiënttumoren toonde dat deze fibroblasten vaak dicht bij zowel medicijnresistente kankercellen als onderdrukkende immuuncellen zitten, terwijl effectieve doder-T-cellen verder weg worden gehouden. Deze ordening creëert een beschermd gebied waar kankercellen minder immuundreiging ondervinden juist op het moment dat ze ook moeilijker te doden zijn met geneesmiddelen.
Bewijs uit cellen, muizen en patiënten
Om oorzaak en gevolg te testen, verminderden de onderzoekers COL3A1 in in het lab gekweekte CAFs. Wanneer borstkankercellen naast deze gewijzigde fibroblasten werden gekweekt, vormden ze minder invasieve structuren, werden ze makkelijker gedood door het chemotherapiemedicijn paclitaxel en toonden ze meer tekenen van geprogrammeerde celdood. In muizen die werden geïmplanteerd met mengsels van borstkankercellen en CAFs vertraagde het blokkeren van COL3A1 in de fibroblasten de tumorgroei tijdens chemotherapie en verlaagde het de niveaus van het vetproducerende enzym en de receptoren in kankercellen die gelinkt zijn aan oliezuur. In een groep van 72 patiënten die voor de operatie chemotherapie kregen, kwamen hogere niveaus van COL3A1 en de bijbehorende vetmetabolismefactoren sterk overeen met slechtere behandelresponsen en kortere tijd tot terugkeer van de kanker.
Wat dit betekent voor toekomstige behandeling
Simpel gezegd laat de studie zien dat een bepaalde set ondersteunende cellen in borstumoren als een lijfwacht-eenheid fungeert: ze voeden kankercellen met een beschermend, op vetten gebaseerd dieet en lokken immuunpartners die de afweer van het lichaam afzwakken. Samen maken deze acties chemotherapie minder effectief. Het meten van de hoeveelheid COL3A1-rijke fibroblasten verbetert de mogelijkheid van artsen om te voorspellen wie wel of niet op behandeling zal reageren, en de paden die ze gebruiken — vetproductie, overlevingssignaalering in kankercellen en immunosuppressie — bieden nieuwe doelen voor geneesmiddelen. In de toekomst zouden therapieën die deze fibroblasten ontwapenen of herprogrammeren gecombineerd kunnen worden met standaardchemotherapie om te voorkomen dat tumoren resistentie ontwikkelen.
Bronvermelding: Jiang, P., Li, X., Wang, Z. et al. COL3A1high cancer-associated fibroblasts orchestrate metabolic and immune microenvironments to confer chemoresistance in breast cancer. npj Precis. Onc. 10, 139 (2026). https://doi.org/10.1038/s41698-026-01338-9
Trefwoorden: borstkanker, chemoresistentie, tumormicro-omgeving, kankergeassocieerde fibroblasten, vetstofwisseling