Clear Sky Science · nl
Optische genoommapping als een hoogresolutietool voor het onthullen van cytogenetisch complexe en cryptische afwijkingen in een cohort van patiënten met MDS en AML
Waarom verborgen DNA‑veranderingen bij bloedkanker ertoe doen
Bij mensen met bepaalde bloedkankers baseren artsen hun inschatting van de ernst van de ziekte en de behandelingskeuze steeds vaker op het DNA van de patiënt. Veel genetische veranderingen zijn echter klein, verward of simpelweg te complex om met standaardtests gezien te worden. Deze studie onderzoekt een nieuwere methode, optische genoommapping (OGM), die werkt als een hoogresolutiekaart van de chromosomen van een patiënt, om te beoordelen of deze verborgen veranderingen kan onthullen bij twee verwante ziekten: myelodysplastische neoplasmata (MDS) en acute myeloïde leukemie (AML).
Een duidelijkere kaart van een complexe ziekte
MDS en AML ontstaan wanneer bloedvormende stamcellen in het beenmerg DNA‑schade oplopen en abnormaal gaan groeien, waardoor de aanmaak van gezond bloed wordt verdrongen. Artsen gebruiken al chromosoombandering, fluorescerende probes en DNA‑sequencing om bekende mutaties en herstructureringen te zoeken, wat helpt bij prognose en behandelkeuze. Deze traditionele instrumenten kunnen echter “cryptische” veranderingen missen — kleine of structureel complexe afwijkingen — en hebben vaak moeite met bijzonder ontregelde genomen, bekend als complexe karyotypen. Daardoor blijft bij een aanzienlijk deel van de patiënten slechts een gedeeltelijk beeld van de ziektebiologie over.
Hoe optische genoommapping in de praktijk werkt
Optische genoommapping neemt ultra‑lange stukken DNA van een patiënt, labelt specifieke sequentiepatronen met fluorescerende markeringen en beeldt deze moleculen af terwijl ze op een referentiegenoom worden uitgelijnd. In plaats van elke letter te lezen, meet het grootschalige patronen en breuken in het DNA, waardoor het bijzonder geschikt is om structurele varianten en veranderingen in kopieaantal te detecteren. In deze studie pasten de onderzoekers OGM toe op monsters van 150 volwassenen met MDS of AML en vergeleken ze de resultaten met standaardtestmethoden. Ze beoordeelden of OGM routinediagnostiek kon evenaren en, belangrijker, of het nieuwe informatie kon toevoegen die de classificatie van patiënten veranderde.
Verborgen herstructureringen en risico onthullen
OGM leverde bruikbare resultaten voor alle patiënten en kwam in 97 procent van de gevallen overeen met conventionele karyotypering, wat bevestigt dat het betrouwbaar dezelfde belangrijke afwijkingen vastlegt. Toch ging het aanzienlijk verder: bij 80 procent van de patiënten onthulde het extra details of nieuwe bevindingen, zoals precieze breekpunten, partners bij chromosoomwisselingen en kleine verliezen of winsten die eerdere tests hadden gemist. Veel van deze veranderingen betroffen genen die al bekend zijn als beïnvloeders van bloedkankers, waaronder MECOM, KMT2A, RUNX1, NUP98 en TP53. Als gevolg daarvan werden 33 patiënten heringedeeld — bijvoorbeeld van ogenschijnlijk normale chromosomen naar duidelijk abnormale of complexe — wat hen soms in hogere risicocategorieën volgens huidige klinische scoringssystemen bracht. OGM loste ook gevallen op waarin standaardmethoden de karyotype helemaal niet konden interpreteren, waardoor eerder “onleesbare” resultaten in bruikbare informatie werden omgezet.
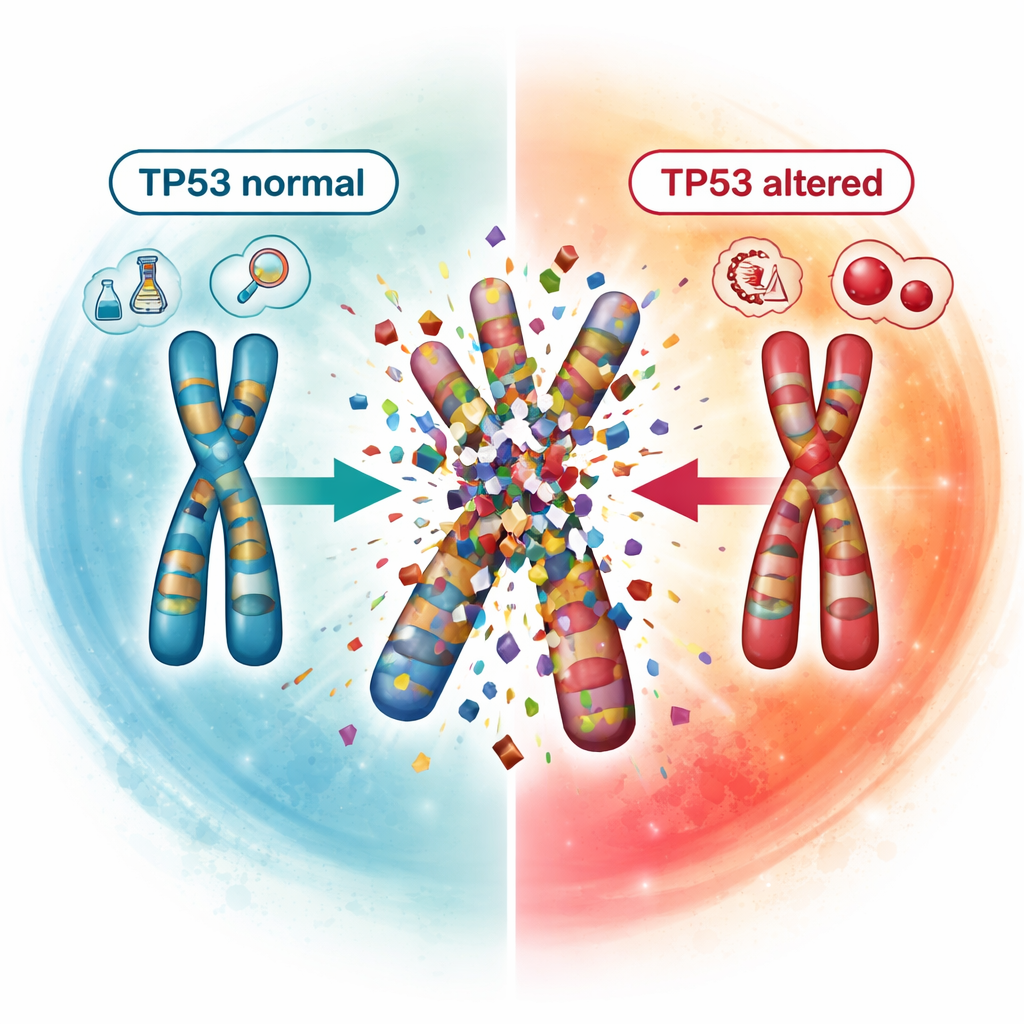
Catastrofale chromosoomgebeurtenissen zichtbaar maken
Een opvallende kracht van OGM was het vermogen catastrofale chromosoomgebeurtenissen bloot te leggen, gezamenlijk aangeduid als chromoanagenese. Bij deze gebeurtenissen verbrijzelen één of meerdere chromosomen en worden ze chaotisch weer aan elkaar gelijmd, wat in één cellulaire crisis talrijke winsten, verliezen en herstructureringen oplevert. Het team identificeerde dergelijke gebeurtenissen bij 17 patiënten en toonde een sterke koppeling met schade aan het TP53‑gen, een belangrijke bewaker van genoomstabiliteit. Geen van de patiënten met een normale TP53 toonde deze catastrofale patronen, terwijl ze veel voorkwamen bij patiënten met één of beide TP53‑kopieën veranderd, vooral wanneer beide betroffen waren. Deze relatie ondersteunt het idee dat het uitschakelen van TP53 extreme genoominstabiliteit bevordert en mogelijk bijdraagt aan de slechtere prognose van deze patiënten.
Wat dit betekent voor patiënten
Voor patiënten is de boodschap dat een gedetailleerder beeld van het DNA van hun kanker kan veranderen hoe artsen de ziekte begrijpen en behandelen. Optische genoommapping vervangt niet alle andere tests en heeft beperkingen, zoals moeite met het detecteren van zeer kleine veranderingen of zeer zeldzame celpopulaties. Maar door subtiele en complexe chromosoomschade in één enkele assay vast te leggen, kan het risicoschattingen verfijnen, raadselachtige resultaten verduidelijken en genen en paden belichten die mogelijk door toekomstige behandelingen kunnen worden aangestuurd. Naarmate OGM breder beschikbaar wordt en wordt geïntegreerd met sequencing, kan het bijdragen aan een meer gepersonaliseerde zorg voor MDS en AML, waarbij therapie wordt afgestemd op de volledige, hoogresolutie genetische kaart van de ziekte van elke patiënt.
Bronvermelding: Torres-Hernández, N., Mora, E., García-Ruiz, C. et al. Optical genome mapping as a high-resolution tool for uncovering cytogenetic complex and cryptic alterations in a cohort of patients with MDS and AML. npj Precis. Onc. 10, 85 (2026). https://doi.org/10.1038/s41698-025-01258-0
Trefwoorden: optische genoommapping, acute myeloïde leukemie, myelodysplastische syndromen, chromosoomherstructureringen, TP53