Clear Sky Science · nl
M2-macrofagen voorspellen respons op neoadjuvante chemotherapie bij patiënten met triple-negatieve borstkanker
Waarom dit belangrijk is voor patiënten
Voor veel vrouwen met een agressieve vorm van borstkanker die triple-negatief wordt genoemd, is chemotherapie voorafgaand aan de operatie een belangrijke hoop om de tumor te verkleinen of zelfs te laten verdwijnen. Toch reageren sommige patiënten spectaculair terwijl anderen weinig baat hebben. Deze studie stelt een eenvoudige maar cruciale vraag: kunnen de immuuncellen die al rond een tumor aanwezig zijn artsen helpen voorspellen wie goed zal reageren op deze behandeling vóór de operatie?
De eerste hulpverleners van het lichaam rond de tumor
Borsttumoren groeien niet geïsoleerd; ze worden omgeven door bloedvaten, steunweefsel en vele immuuncellen. Onder deze immuuncellen bevinden zich macrofagen, vaak omschreven als de "opruimploeg" van het lichaam. Ze kunnen verschillende rollen aannemen. Eén type, soms M1 genoemd, valt vaak bedreigingen aan en stimuleert ontsteking. Een ander type, M2 genoemd, is meer voedend en kalmerend in normaal weefsel, maar in tumoren kan dit verzorgende gedrag worden gekaapt zodat het de kanker helpt groeien en zich aan het immuunsysteem te onttrekken. Eerder onderzoek suggereerde dat wanneer M2-cellen overvloedig aanwezig zijn in triple-negatieve borstkankers, patiënten over het algemeen een slechtere prognose hebben.
Kijken in tumoren na behandeling
De onderzoekers bestudeerden weefsel van 42 Chinese vrouwen met stadium II of III triple-negatieve borstkanker die allemaal dezelfde standaard chemotherapie combinatie vóór de operatie kregen. Na de behandeling en operatie controleerden pathologen of er nog invasieve kanker over was. Als er geen invasieve tumor in de borst of lymfeklieren werd aangetroffen, werd dit een pathologische complete respons (pCR) genoemd, wat meestal een goed teken is voor de lange termijn-uitkomst. Met kleuringstechnieken op de verwijderde tumoren maten het team drie belangrijke kenmerken zowel in de tumorclusters als in het omliggende steunweefsel: M2-achtige macrofagen gemarkeerd door het molecuul CD163, kankerbestrijdende T-cellen gemarkeerd door CD8, en een controlepunt-eiwit genaamd PD-L1 op tumor- en immuuncellen.
Gunstige en ongunstige immuumbuurtjes
Meer dan de helft van de patiënten bereikte een complete respons. Toen de onderzoekers degenen die dit gunstige resultaat wel en niet bereikten vergeleken, kwamen duidelijke patronen naar voren. Patiënten van wie de tumor verdween waren doorgaans jonger en hadden hogere niveaus van CD8-T-cellen en PD-L1 in en rond de tumor. Het meest opvallend was dat zij minder CD163-gemarkeerde M2-macrofagen hadden, vooral in het weefsel direct buiten de tumorclusters. Simpel gezegd: tumoren die werden omgeven door meer actieve, aanvallende immuuncellen en minder "tumor-helpende" macrofagen waren waarschijnlijker om onder chemotherapie te verdwijnen, terwijl tumoren omhuld door veel M2-macrofagen meer resistent waren.
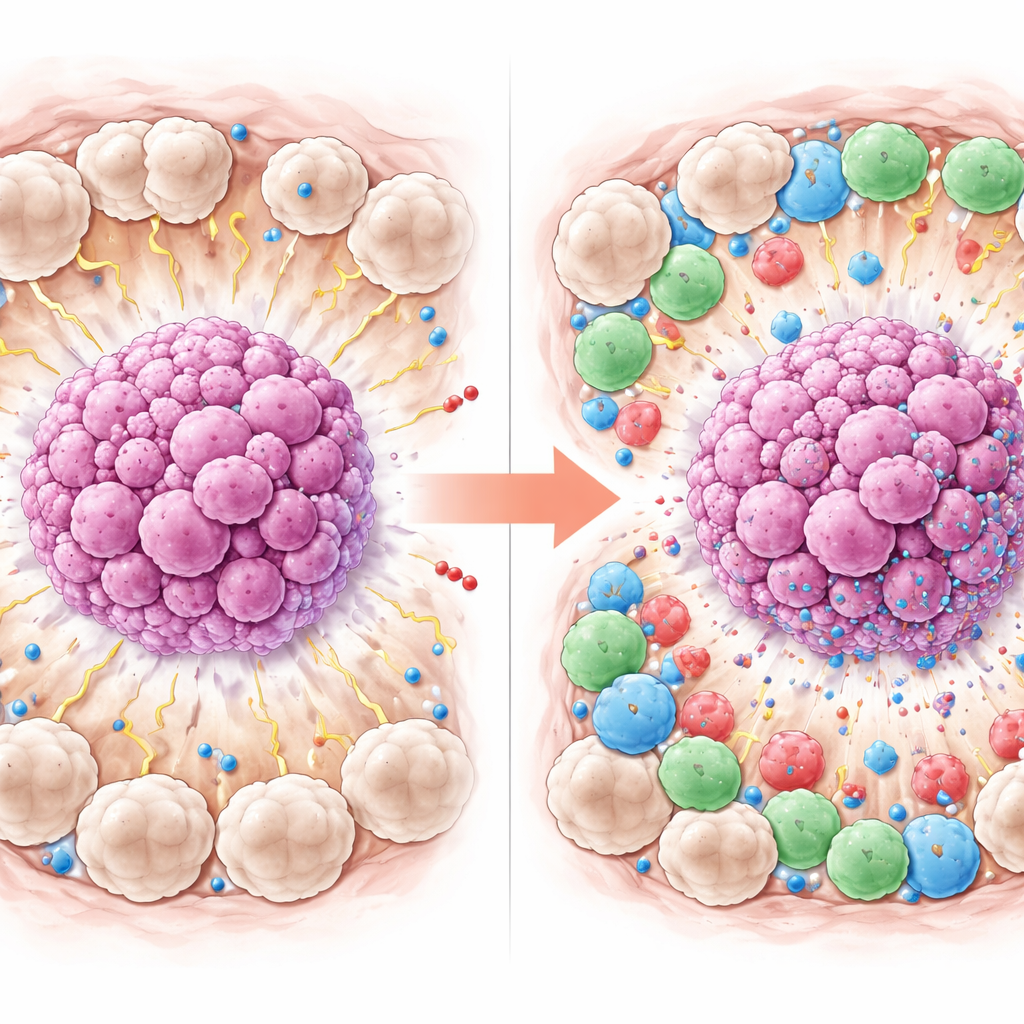
Het sterkste signaal identificeren
Om te zien welke factoren echt uitsprongen wanneer ze samen werden beschouwd, gebruikte het team statistische modellen die meerdere variabelen tegelijk in rekening brengen. In deze gecombineerde analyse waren twee kenmerken van het tumormilieu het sterkst gekoppeld aan een complete respons: hogere PD-L1 op omliggende cellen en lagere aantallen M2-type macrofagen in hetzelfde gebied. Interessant genoeg leken meer CD8-T-cellen behulpzaam wanneer elk kenmerk afzonderlijk werd bekeken, maar bleven zij geen sterke onafhankelijke voorspeller toen de andere kenmerken werden meegenomen, waarschijnlijk omdat de groep van 42 patiënten relatief klein was. Het werk ondersteunt het idee dat de samenstelling en het gedrag van immuuncellen rond de tumor kunnen bepalen hoe goed chemotherapie werkt.
Wat dit kan betekenen voor toekomstige zorg
Voor patiënten en behandelaren is de conclusie dat het immuun"klimaat" rond een triple-negatieve borsttumor kan helpen voorspellen of standaard chemotherapie vóór de operatie zeer effectief zal zijn. In deze studie gaf een sterke aanwezigheid van M2-achtige macrofagen gemarkeerd door CD163 een lagere kans aan dat chemotherapie alleen de tumor volledig zou uitroeien, terwijl minder van deze cellen en meer actieve immuunsignalen verbonden waren met betere responsen. Als dit wordt bevestigd in grotere en diversere groepen, zou het tellen van deze cellen onderdeel kunnen worden van routinetests om behandelingskeuzes te sturen — waardoor kan worden bepaald wie baat zou hebben bij extra of andere therapieën, zoals geneesmiddelen die macrofagen richten of de immuunaanval versterken, en zo meer precisie te brengen in de zorg voor deze moeilijk te behandelen kanker.
Bronvermelding: Chen, Wx., Yang, M., Shao, Qf. et al. M2 macrophages predict response to neoadjuvant chemotherapy in triple negative breast cancer patients. Sci Rep 16, 10638 (2026). https://doi.org/10.1038/s41598-026-46026-7
Trefwoorden: triple-negatieve borstkanker, macrofagen, tumormicro-omgeving, neoadjuvante chemotherapie, immuunbiomarkers