Clear Sky Science · nl
Faryngeale elektrische stimulatie voor postextubatie-dysfagie na een beroerte: een gerandomiseerde studie naar ziekenhuiskosten vanuit het perspectief van de zorgverzekeraar
Waarom dit belangrijk is voor patiënten en betalers
Wanneer iemand een ernstige beroerte overleeft en een beademingsbuis heeft gehad, hebben veel mensen bij het ontwaken grote moeite met slikken. Dit probleem, dysfagie genoemd, kan ertoe leiden dat voedsel of speeksel in de longen terechtkomt, longontsteking ontstaat, patiënten langdurig op de intensive care blijven en de ziekenhuisrekening sterk oploopt. Deze studie stelt een eenvoudige maar belangrijke vraag: kan een korte, gerichte stimulatie van de keel zowel patiënten helpen als het risico op bijzonder dure ziekenhuisopnames verkleinen vanuit het perspectief van een zorgverzekeraar?
Een nieuwe manier om de keel te laten herstellen
De meeste behandelingen voor slikproblemen na een beroerte richten zich tegenwoordig op het omzeilen van de moeilijkheid: het aanpassen van voedingstexturen, nauwgezonde mondzorg of voeden via sondes. Deze benaderingen herstellen zelden de slikfunctie zelf. Faryngeale elektrische stimulatie (PES) kiest een andere aanpak. Een dunne katheter wordt voorzichtig via de neus ingebracht zodat gedurende tien minuten per dag, drie dagen achter elkaar, kleine elektrische pulsen aan het slijmvlies van de keel kunnen worden toegediend. Eerder onderzoek toonde aan dat deze stimulatie de activiteit in hersengebieden die het slikken regelen kan herstructureren en ernstig getroffen patiënten kan helpen van tracheabuisjes af te komen. Maar het was nog onduidelijk of deze methode ook invloed heeft op de totale kosten van ziekenhuiszorg.
Hoe de studie was opgezet
De auteurs voerden een secundaire analyse uit van een eerder gerandomiseerde studie in een universitair beroertecentrum in Duitsland. Zestig volwassenen die een acuut beroerte hadden doorgemaakt, mechanisch beademd waren geweest en ernstige slikproblemen hadden direct na de eerste verwijdering van de beademingsbuis, werden opgenomen. Alle patiënten kregen dezelfde intensieve beroerte- en slikzorg. De helft werd willekeurig toegewezen aan PES, de andere helft onderging een schijnprocedure waarbij de katheter werd geplaatst maar geen stimulatie werd gegeven. Noch de teams aan het bed, noch de beoordelaars van uitkomsten wisten wie in welke groep zat. Voor elke patiënt berekenden de onderzoekers later wat het ziekenhuis mocht declareren bij de Duitse wettelijke zorgverzekeraars, met gebruik van de DRG-regels (Diagnosis Related Groups) van 2025 — een gestandaardiseerd betalingssysteem dat diagnoses, procedures, beademingstijd en andere factoren samenvoegt in vaste vergoedingen.
Wat de rekeningen lieten zien
Gemiddeld genereerden patiënten in de schijnbehandelingsgroep hogere ziekenhuisvergoedingen dan degenen die PES kregen. Het gemiddelde declaratiebedrag in de controlegroep was ongeveer €22.400, vergeleken met ongeveer €18.100 in de PES-groep, en ook de middenwaarde (mediaan) was hoger in de controlegroep. Statistisch gezien bereikte dit verschil echter niet helemaal de gebruikelijke drempel om het als een duidelijk effect te bestempelen, wat de auteurs deels toeschrijven aan de beperkte steekproefgrootte en aan het feit dat de oorspronkelijke studie was ontworpen om re-intubatie te bestuderen, niet kosten. Het patroon van de rekeningen, meer dan het gemiddelde alleen, bleek bijzonder onthullend.
Het verhaal achter de zeldzame, zeer dure gevallen
Bij nader inzien van de spreiding van de kosten staken drie patiënten uit de schijnbehandelingsgroep met name ver uit als extreme uitschieters; elk had rekeningen van meer dan ongeveer €50.600, en één zelfs meer dan €57.800. Geen van de patiënten die PES kregen bereikte dergelijke niveaus; de hoogste vergoeding in die groep was ongeveer €35.300. De drie zeer kostbare patiënten in de controlegroep hadden bijzonder lange periodes van mechanische beademing (gemiddeld meer dan 700 uur in totaal), veel langere ziekenhuisopnames en ontwikkelden allemaal een longontsteking, hoewel zij niet meer last hadden van andere ziektelast dan hun leeftijdsgenoten. Dit suggereert dat complicaties gerelateerd aan beademingsondersteuning en borstinfecties, in plaats van alleen de onderliggende ziekte, de oplopende kosten aandreven — en dat PES, door het verbeteren van keelgevoel en het omgaan met secreties, mogelijk heeft geholpen dergelijke spiralen in haar groep te voorkomen.
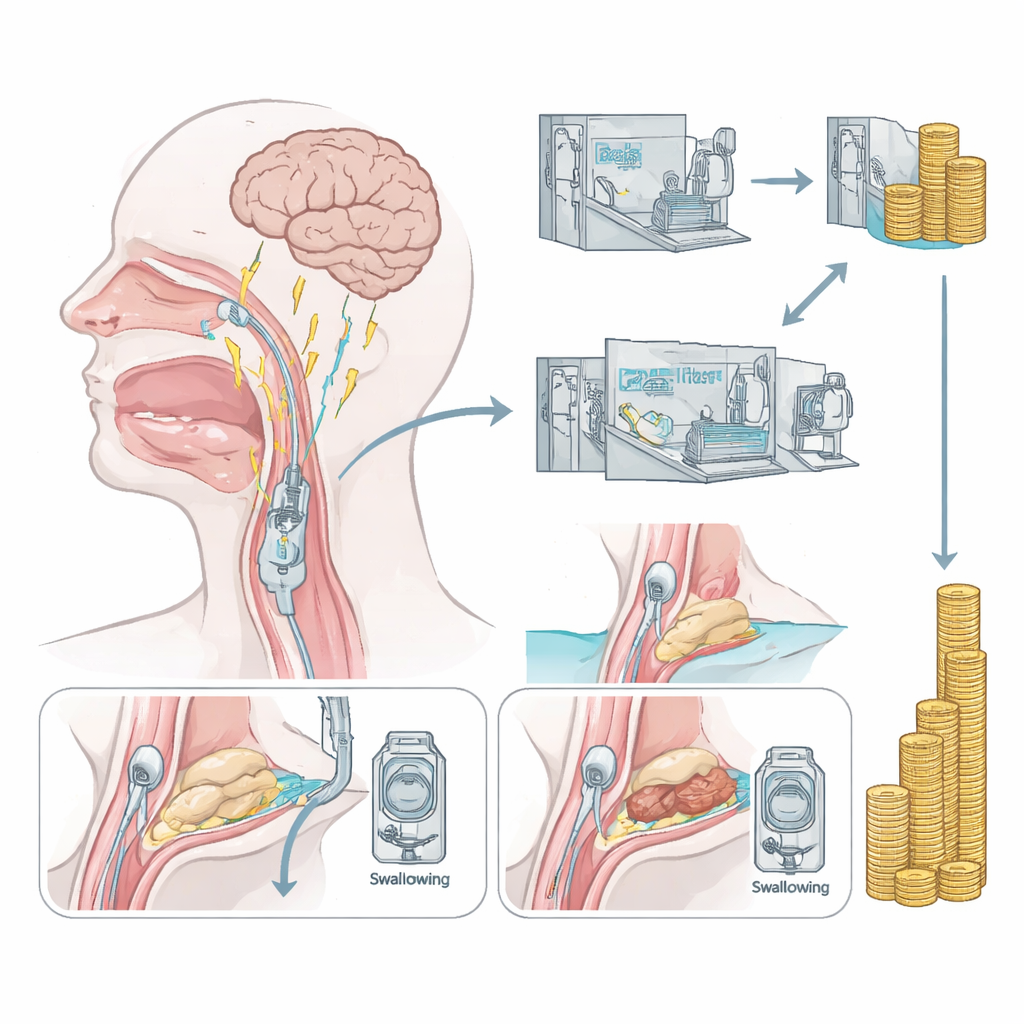
Wat dit kan betekenen voor zorgsystemen
Vanuit het perspectief van een verzekeraar kunnen een handvol zeer complexe gevallen de totale uitgaven voor beroertezorg domineren. In deze studie toonde PES geen statistisch bewezen verlaging van de gemiddelde ziekenhuislasten, en de kosten van de stimulatieapparatuur zelf waren niet in de berekeningen meegenomen. Toch is de afwezigheid van extreme hoge-kostgevallen in de PES-groep opvallend en sluit aan bij eerder bewijs dat deze techniek de noodzaak tot re-intubatie kan verminderen en de verblijfsduur op de intensive care kan verkorten. De auteurs waarschuwen dat de bevindingen verkennend zijn en beperkt tot het Duitse betalingssysteem, maar zij betogen dat grotere, specifiek op economie gerichte proeven nu gerechtvaardigd zijn. Als toekomstige studies bevestigen dat PES betrouwbaar het risico op zulke kostbare complicaties verlaagt, kunnen zorgverzekeraars het financieel de moeite waard vinden de behandeling te vergoeden, naast de potentiële voordelen voor de veiligheid en het herstel van patiënten.
Bronvermelding: Labeit, B., Jung, A., von Itter, J. et al. Pharyngeal electrical stimulation for postextubation dysphagia after stroke: a randomized trial on hospitalization costs from a health insurance perspective. Sci Rep 16, 8556 (2026). https://doi.org/10.1038/s41598-026-43591-9
Trefwoorden: beroerte, slokproblemen, faryngeale elektrische stimulatie, intensive care, zorgkosten