Clear Sky Science · nl
Vergelijking van aangeboren en aangeleerde immuunreacties op gewrichtsletsel tijdens het begin en de progressie van posttraumatische artrose in gangbare muismodellen
Waarom gewrichtsblessures niet altijd hetzelfde eindigen
Veel mensen die een knieband scheuren of hun meniscus beschadigen, ontwikkelen pijnlijke, langdurige artrose — maar anderen met zeer vergelijkbare verwondingen doen dat niet. Deze studie bij muizen stelt een eenvoudige maar belangrijke vraag: voorbij de mechanische schade, wat gebeurt er binnenin het gewricht waardoor sommige verwondingen doorslaan naar chronische artritis terwijl andere genezen? Door immuuncellen in de tijd te volgen na verschillende soorten knieletsels, laten de onderzoekers zien dat de eigen ontstekingsreacties van het lichaam kunnen helpen voorspellen, en mogelijk aansturen, of posttraumatische artrose zich ontwikkelt.
Verschillende knieblessures, verschillende lange‑termijn gevolgen
Het team gebruikte meerdere goed gevestigde muismodellen die veelvoorkomende menselijke knieblessures nabootsen. Sommige ingrepen beschadigden het voorste kruisband (ACL), dat de knie stabiliseert, hetzij chirurgisch hetzij door gecontroleerde mechanische ruptuur. Een andere operatie destabiliseerde de mediale meniscus, het kussentje aan de binnenzijde van het gewricht. Twee controlegroepen ondergingen ofwel schijnoperatie (waarbij het gewricht opengemaakt werd maar belangrijke structuren intact bleven) of een milde verstuiking van de ACL die de band belastte maar niet scheurde. Gedurende tien weken onderzochten de onderzoekers herhaaldelijk gewrichtsweefsel onder de microscoop om kraakbeenslijtage, botveranderingen en ontsteking van het gewrichtsvlies te scoren.
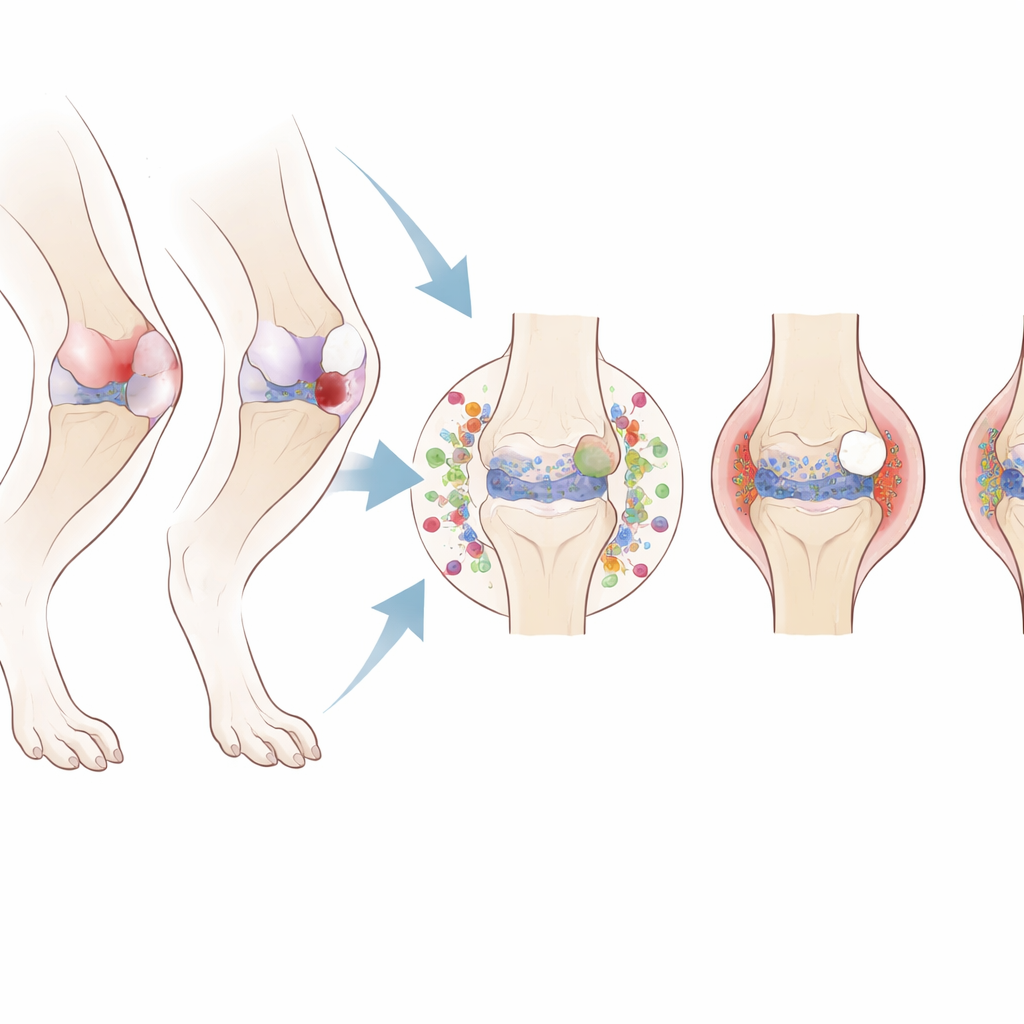
Hoe het gewricht geleidelijk afbreekt
De structurele veranderingen in de knie volgden verschillende patronen, afhankelijk van welk weefsel was beschadigd. Zowel chirurgische als niet‑chirurgische ACL‑rupturen veroorzaakten snelle en ernstige kraakbeenschade, botuitgroeiingen aan de rand van het gewricht en erosie van de overgang tussen bot en kraakbeen. Ter vergelijking leidde meniscusschade tot langzamere, mildere kraakbeenslijtage maar meer verdikking en verharding van het onderliggende bot. Schijnoperatie en de niet‑scheurende ACL‑verstuiking veroorzaakten slechts kleine, laat optredende veranderingen. Deze bevindingen tonen aan dat het simpelweg openen van het gewricht of kortdurend overbelasten niet genoeg is om volledige posttraumatische artrose te ontketenen; substantiële schade aan ofwel de ACL of de meniscus is daarvoor vereist.
Het immuunsysteem trekt het gewricht binnen
Om de biologie achter deze verschillende uitkomsten te begrijpen, gebruikten de onderzoekers flowcytometrie — een geavanceerde methode om cellen te tellen — om immuuncellen in het gewrichtsvlies, de nabijgelegen lymfeklieren, de milt en het beenmerg te volgen. Alle verwondingen veroorzaakten enige vroege ontsteking, maar gewrichten die op artrose uitliepen vertoonden een veel sterkere en langduriger reactie. Direct na ACL‑ of meniscusschade verlieten grote aantallen circulerende monocyten — voorlopercellen die ontstekingsbevorderende macrofagen kunnen worden — het beenmerg en de milt en verschenen ze in het synoviale vlies van de beschadigde knie. Daar namen ze een pro‑inflammatoir stadium aan, bekend als M1‑achtig, en bleven wekenlang verhoogd aanwezig. Tegelijkertijd stapelden bepaalde hulp‑T‑cel subsets zich op die geassocieerd zijn met een meer agressief immuunprofiel (vaak Th1 en Th17 genoemd), vooral na ACL‑ruptuur.
Lokale vuurhaard, beperkte verspreiding
Men zou verwachten dat zo’n sterke reactie zich door het hele lichaam verspreidt, maar de studie vond dat het grootste deel van de activiteit zich bij het beschadigde gewricht concentreerde. Veranderingen in immuuncellen in de milt en in verder gelegen beenmerg waren over het algemeen van korte duur, terwijl het synovium en de afvoerende lymfeklier naast het getroffen been de duidelijkste en meest aanhoudende verschuivingen lieten zien. Interessant genoeg maakte het minder uit hoe de ACL beschadigd werd — chirurgisch of door mechanische belasting — dan welk weefsel gewond was. Modellen met ACL‑scheuren gedragen zich vergelijkbaar onderling en wezenlijk anders dan het meniscusmodel, wat benadrukt dat ‘wat je verwondt’ belangrijker is dan ‘hoe je het verwondt’ voor het vormen van de immuunreactie en het uiteindelijke patroon van gewrichtsschade.
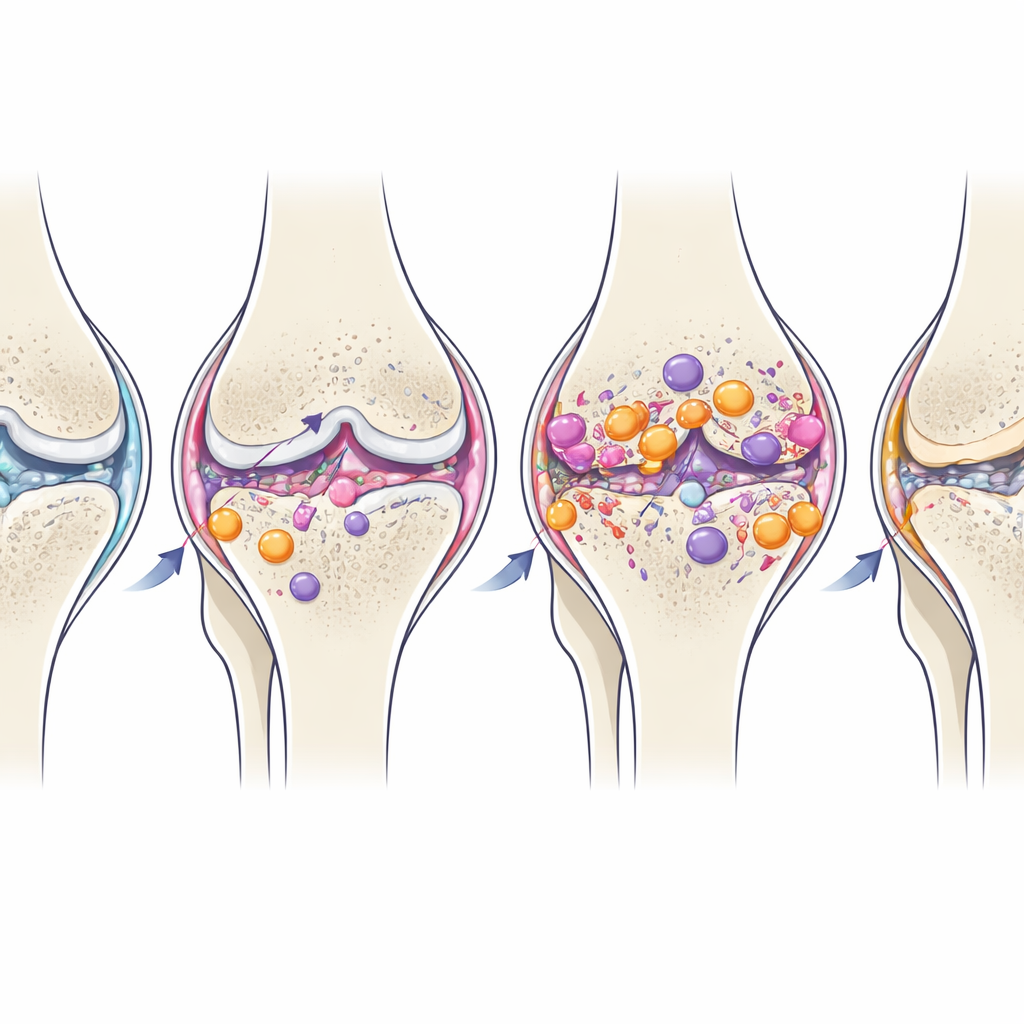
Wanneer ontsteking van helper naar schadelijk verschuift
In de loop van de tijd verschoven sommige resident‑macrofaagpopulaties in het gewricht geleidelijk naar een meer rustgevende, M2‑achtige profiel, ondanks het voortschrijdende structurele verval. Deze natuurlijke latere omschakeling suggereert dat het gewricht probeert de ontsteking te beëindigen, maar bij posttraumatische artrose komt die te laat of is die te zwak om voortdurende kraakbeenverlies en botremodellering te voorkomen. De aanhoudende verhoging van Th17‑achtige T‑cellen in het gewricht, lang na het initiële letsel, wijst erop dat deze cellen kunnen bijdragen aan het laten smeulen van de ontstekingsomgeving.
Wat dit betekent voor beschadigde knieën
Voor een algemene lezer die zich afvraagt waarom de ene sportblessure geneest terwijl bij een ander het een levenslang probleem wordt, biedt dit werk een belangrijke inzicht: de vroege, lokale reactie van het immuunsysteem op het letsel kan mee beslissen over het lot van het gewricht. In deze muismodellen werden verwondingen die uiteindelijk posttraumatische artrose veroorzaakten gekenmerkt door een sterke, langdurige instroom van ontstekingsbevorderende monocyten en macrofagen en een verschoven hulp‑T‑celrespons in en rond de beschadigde knie, met slechts beperkte systemische betrokkenheid. Deze bevindingen wijzen op nieuwe behandelingsstrategieën die verder gaan dan chirurgie en revalidatie — zoals tijdige geneesmiddelen die de immuuncellen in het gewricht in de dagen en weken na het letsel weer in balans brengen, en zo mogelijk de kans verkleinen dat een forse verstuiking of scheur verandert in chronische artrose.
Bronvermelding: Haubruck, P., Colbath, A.C., Blaker, C.L. et al. Comparison of innate and adaptive immune responses to joint injury during the onset and progression of post-traumatic osteoarthritis in common murine models. Sci Rep 16, 9767 (2026). https://doi.org/10.1038/s41598-026-40338-4
Trefwoorden: posttraumatische artrose, knieblessure, gewrichtsontsteking, immuuncellen, muismodel