Clear Sky Science · nl
Intraveneuze transplantatie van multi-lineage differentiating stress enduring-cellen bevordert functioneel herstel na traumatisch hersenletsel bij muizen
Waarom het herstellen van het beschadigde brein belangrijk is
Traumatisch hersenletsel, of TBI, kan in een oogwenk ontstaan — door een auto-ongeluk, een val of een sportbotsing — en mensen achterlaten met aanhoudende problemen in beweging, denken en het dagelijks functioneren. De huidige behandelingen richten zich vooral op het beperken van de onmiddellijke schade, maar doen weinig om het brein zelf te repareren. Deze studie onderzoekt een nieuw type reparerende cel, een zogenaamde Muse-cel, die via een eenvoudige intraveneuze injectie kan worden toegediend en mogelijk het beschadigde brein kan helpen zijn eigen circuit te herbouwen, althans bij muizen.
Een speciaal soort reparerende cel
Muse-cellen zijn een zeldzame subgroep van lichaamseigen, stamcelachtige cellen die voorkomen in beenmerg, bloed en bindweefsel. In tegenstelling tot veel experimentele celtypes vormen zij geen tumoren en kunnen ze overleven onder zware omstandigheden zoals slechte doorbloeding en ontsteking — precies de omgeving die voorkomt in een vers beschadigd brein. Ze worden aangetrokken door chemische noodsignalen die vrijkomen uit beschadigd weefsel, waardoor ze via de bloedbaan naar de plaats van letsel kunnen migreren. Eenmaal ter plaatse kunnen ze afval van stervende cellen opnemen en die informatie gebruiken om zich te differentiëren naar de celtypen die het weefsel nodig heeft, waaronder zenuwcellen en hun ondersteunende partners.
Testen van Muse-cellen in een muismodel van hersenletsel
Om te onderzoeken of Muse-cellen een beschadigd brein kunnen helpen herstellen, gebruikten de onderzoekers een goed gecontroleerd muismodel van TBI. Ze veroorzaakten een gelokaliseerd letsel in de buitenste laag van de hersenen door kort de schedel aan te raken met een koperen sonde die in vloeibare stikstof was gekoeld, wat een reproduceerbare plek van beschadigde cortex opleverde. Een week later — nadat de onmiddellijke schok van het letsel voorbij was — werden de muizen willekeurig verdeeld over vier behandelingen via een ader in de staart: een geringe dosis humane Muse-cellen, een lage dosis standaard mesenchymale stromale cellen (een meer bekend therapeutisch celtype), een veel hogere dosis van die standaardcellen, of een eenvoudige zoutoplossing als controle.
Beweging terugzien
Het team volgde bijna drie maanden hoe goed de muizen hun beweging terugkregen. Ze gebruikten een draaiende buis-test, die meet hoe lang een muis zijn balans kan bewaren op een draaiende cilinder, en een cylinder-test die vastlegt hoe evenwichtig het dier zijn linker- en rechtervoorpoten gebruikt. Alle dieren vertoonden kort na het letsel duidelijke motorische problemen. Muizen die Muse-cellen kregen, begonnen echter ongeveer een maand na de behandeling te verbeteren en bleven vooruitgaan tot het einde van de studie. Hun prestaties op beide bewegingsproeven overtroffen duidelijk die van muizen die de lage dosis standaardcellen of de zoutoplossing kregen, en waren zelfs beter dan de groep met hoge dosis standaardcellen, die slechts milde en vertraagde voordelen liet zien.
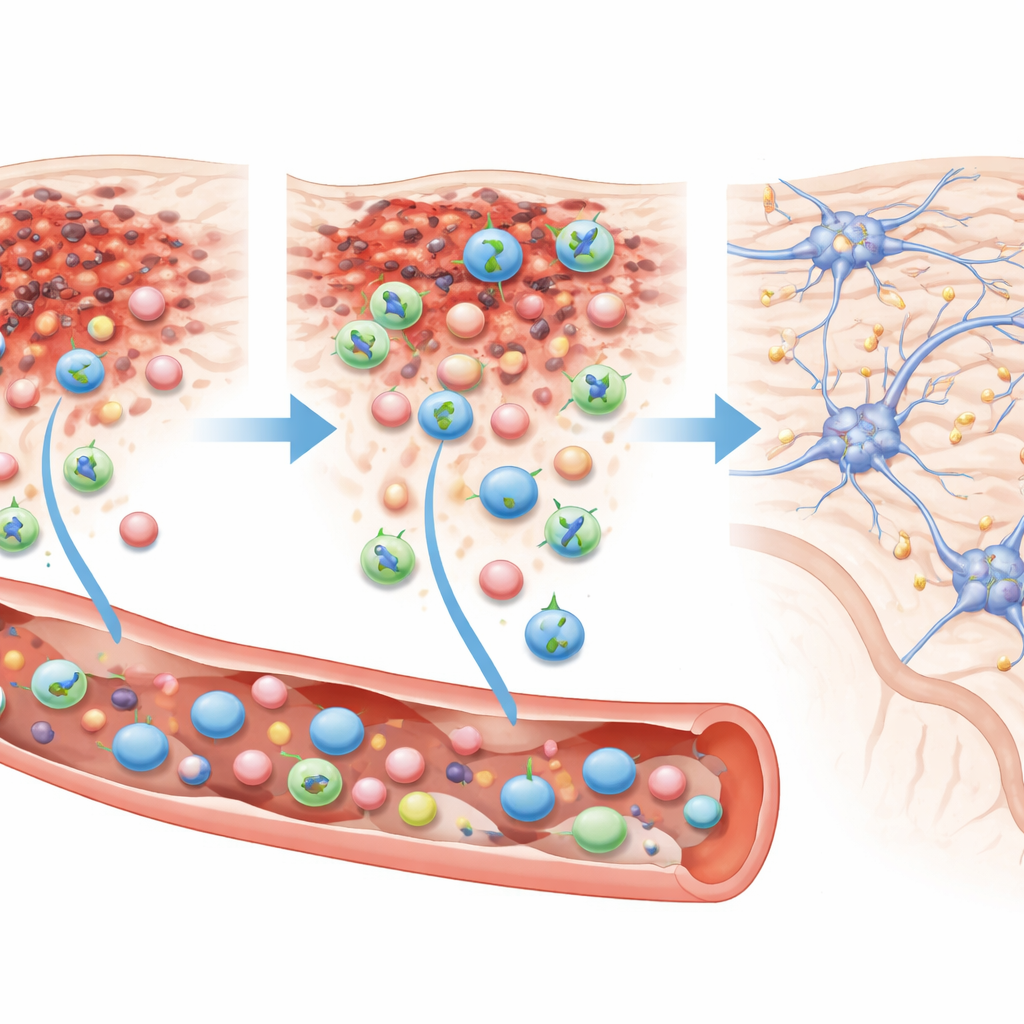
Hoe de cellen de schade vinden en herstellen
Toen de onderzoekers de hersenen onder de microscoop bekeken, 84 dagen na het letsel, vonden ze veel humane cellen geclusterd rond het beschadigde gebied in Muse-behandelde muizen, geïdentificeerd met mens-specifieke markers. Ter vergelijking: muizen die standaardcellen ontvingen, hadden slechts een verspreide aanwezigheid van humane cellen, zelfs bij de hogere dosis. In de Muse-groep droeg ongeveer 60 procent van deze geïnntegreerde cellen een marker typisch voor rijpe neuronen, en ongeveer 20 procent droeg een marker van oligodendrocyten — de cellen die zenuwvezels omwikkelen met isolerende lagen die nodig zijn voor snelle signaaloverdracht. Geen van de cellen toonde een gangbare astrocytenmarker, wat wijst op een gerichte verschuiving naar het herbouwen van zenuwbanen en hun ondersteunende structuur.
Wat dit kan betekenen voor toekomstige behandeling
De bevindingen geven aan dat Muse-cellen, wanneer ze intraveneus worden toegediend na een hersenletsel, naar het beschadigde gebied kunnen migreren, zich kunnen differentiëren tot belangrijke hersenceltypen en langdurig herstel van beweging bij muizen kunnen ondersteunen. Omdat deze cellen van nature stressbestendig lijken en geen sterke immuunreacties oproepen, zouden ze mogelijk in de toekomst tussen donoren kunnen worden gebruikt zonder intensieve immuunsuppressieve medicatie. Er blijven echter vragen over de beste dosis, timing en toedieningsroute, en het huidige werk gebruikte een specifiek type focale verwonding in dieren, niet de volledige complexiteit van menselijk TBI. Toch biedt de studie een veelbelovende blik op een toekomst waarin een eenvoudige infusie van reparatieklare cellen het beschadigde brein kan helpen herbouwen in plaats van alleen te laten overleven.
Bronvermelding: Shiraishi, K., Yamamoto, S., Kushida, Y. et al. Intravenous transplantation of multi-lineage differentiating stress enduring cell promotes functional recovery after traumatic brain injury in mice. Sci Rep 16, 9458 (2026). https://doi.org/10.1038/s41598-026-39760-5
Trefwoorden: traumatisch hersenletsel, stamceltherapie, Muse-cellen, neuroregeneratie, motorisch herstel