Clear Sky Science · nl
CPAP en hoogdebloedneuszuurstof verminderen ook schade aan longen, middenrif en hulpademhalingsspieren bij experimentele zelftoegebrachte longschade
Waarom ademhalingsondersteuning verder telt dan de IC
Als iemand moeite heeft met ademen omdat de longen ernstig beschadigd zijn, kan elke ademhaling een inspanning worden die de longen en ademhalingsspieren stilletjes verder beschadigt. Deze studie bij ratten stelt een vraag die van belang is voor veel patiënten met ernstige longontsteking of COVID‑achtige aandoeningen: kunnen zachtere vormen van ademhalingsondersteuning, zoals gangbare ziekenhuisapparaten die lucht door een masker of zachte neuskannulas blazen, de longen en de belangrijkste ademhalingsspier — het middenrif — beschermen tegen deze zelftoegebrachte schade?
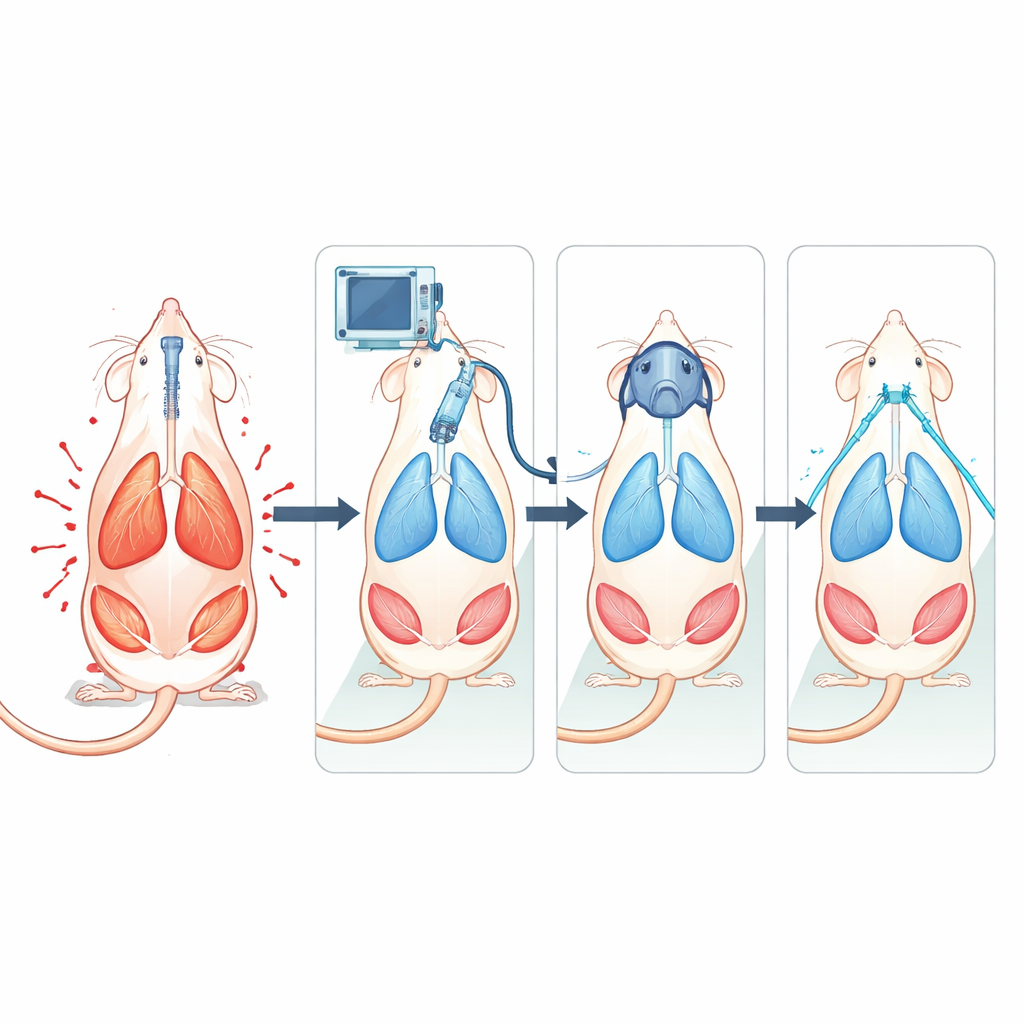
Wanneer zwaar ademen een tweede klap wordt
De onderzoekers richtten zich op een probleem dat artsen steeds vaker herkennen: bij zeer zieke longen kan de eigen ademarbeid fungeren als een "tweede klap." Naarmate beschadigde longen stijver worden en de zuurstofwaarden dalen, reageert het lichaam met sterkere, snellere ademhalingen, waarbij het middenrif en de kleinere hulpspieren in borstkas en buik harder trekken. Die krachtige drukwisselingen en herhaalde rekking kunnen tere luchtzakjes scheuren en bloedvaten belasten, een proces dat patient self‑inflicted lung injury wordt genoemd. Tegelijkertijd kunnen de spieren die dit extra werk verrichten microscopische schade oplopen, een soort overbelastingsletsel in de borstkas.
Testen van gangbare ziekenhuisondersteuning in een gecontroleerd model
Om deze effecten te onderzoeken creëerde het team een gecontroleerde longschade bij verdoofde ratten door het natuurlijke surfactant weg te spoelen dat normaal voorkomt dat kleine luchtzakjes inklappen. Na deze "eerste klap" werden de dieren gedurende drie uur toegewezen aan een van meerdere vormen van zuurstofondersteuning. Eén groep ademde zelfstandig met eenvoudige lage‑stroom zuurstof via een masker, wat minimale ondersteuning nabootst. Andere dieren kregen continue positieve luchtwegdruk (CPAP) via een aansluitend masker, hoogdebietneuszuurstof (HFNO) via verwarmde, bevochtigde gasstroom, of volledig gecontroleerde mechanische ventilatie die het ademwerk overnam. De wetenschappers volgden nauwkeurig hoe hard de dieren ademden met druksondes in de slokdarm, echografie van het middenrif en elektrische opnames van buikspieren, naast bedzijde‑achtige longechografie en bloedtesten.
Wat er in longen en spieren gebeurde
Na de periode met ademhalingsondersteuning onderzochten de onderzoekers longweefsel en een reeks ademhalingsspieren onder de microscoop: het middenrif, tussenribspieren, halsspieren die helpen de borstkas te heffen, en buikspieren die krachtig uitademen aandrijven. Dieren die op eenvoudige zuurstof zelfstandig ademde, vertoonden de grootste schade: verdikte en soms gescheurde luchtzakjes, kleine bloedingen, vocht rond bloedvaten en vroege ontstekingsveranderingen. Hun ademhalingsspieren lieten meer zwelling, fragmentatie van vezels en andere tekenen van overbelasting zien. Alle drie ondersteunende therapieën — mechanische ventilatie, CPAP en HFNO — verminderden deze structurele schade in zowel longen als spieren. De bescherming liet een duidelijk gradiënt in de longen zien: het sterkst bij mechanische ventilatie, intermediair bij CPAP en het zwakst bij HFNO. Opmerkelijk was dat CPAP het beste schild voor het middenrif bood, zelfs beter dan volledige ventilatie, terwijl mechanische ventilatie het meest beschermde voor de hulpspieren.
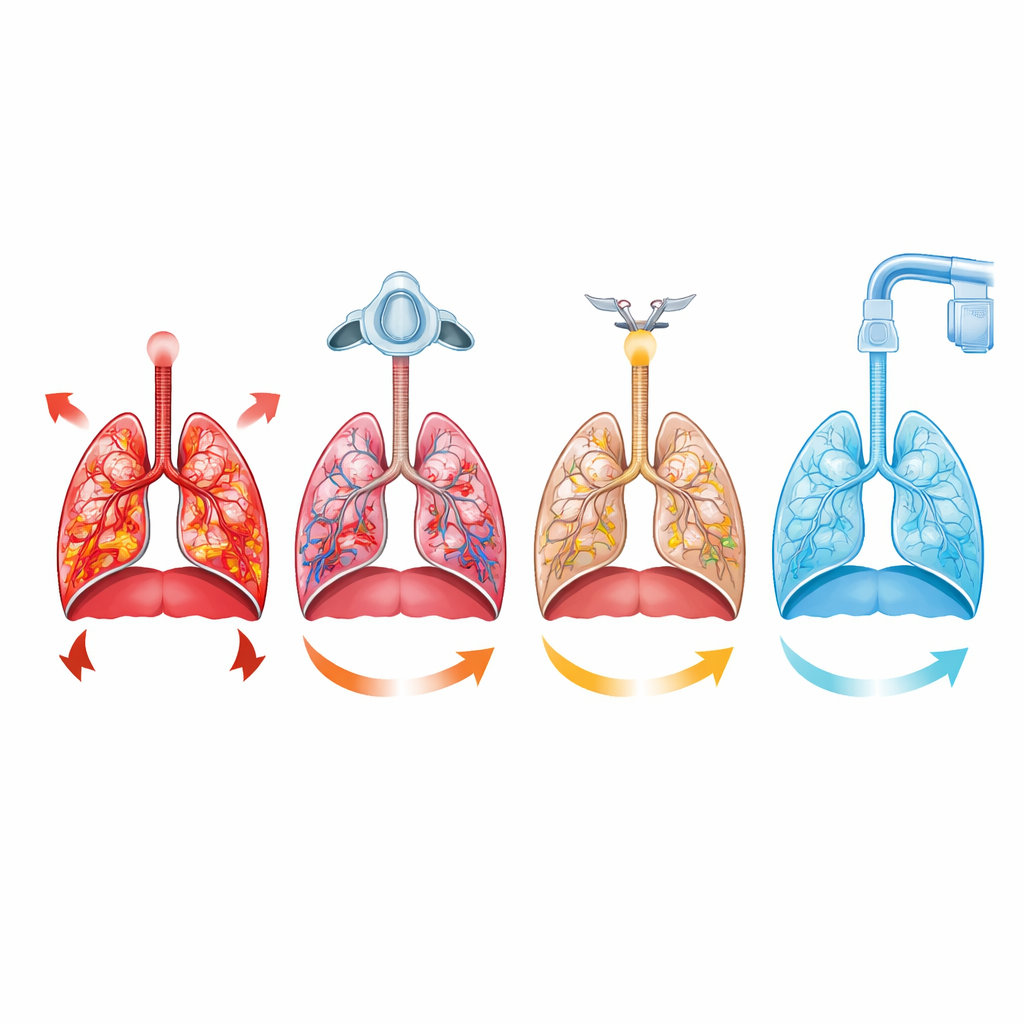
Hoe inspanning, ondersteuning en letsel samenhangen
De monitoringsgegevens hielpen deze weefselveranderingen te koppelen aan wat er in realtime gebeurde. Vergeleken met eenvoudige zuurstof of HFNO verlaagden CPAP en mechanische ventilatie zowel de inademingsinspanning als de actieve uitademingsdruk, verminderden ze het zichtbare gebruik van hals‑ en buikspieren en beperkten ze de verplaatsing van het middenrif per ademhaling. Longechografie toonde dat CPAP hielp te voorkomen dat luchtgevulde longgebieden met de tijd verloren gingen, wat suggereert dat zachte continue druk luchtzakjes behoedde voor herhaaldelijk inklappen en weer openen. Statistische analyse toonde aan dat hogere in‑ en uitademingsinspanningen direct geassocieerd waren met meer long‑ en hulpspierletsel, wat de opvatting versterkt dat onbeheerst ademhalings‑drive kwetsbare longen kan verergeren. Verrassend genoeg correleerde middenrifletsel sterker met krachtig uitademen dan met inademen, wat suggereert dat het gedrag van het middenrif tijdens het uitademen ook van belang kan zijn voor de lange termijn spiergezondheid.
Wat dit voor de patiëntenzorg zou kunnen betekenen
Voor een algemene lezer is de kernboodschap dat niet alle vormen van "ademhalingshulp" gelijk zijn, en dat het doel niet alleen is om de zuurstofwaarden te verhogen maar ook de verborgen kosten van zwaar ademen te temperen. In dit rattenmodel beperkte elke gestructureerde ondersteuning — druk via een masker, hoogdebietneusgas of volledige mechanische ventilatie — de cascaderende schade aan longen en ademhalingsspieren vergeleken met eenvoudige zuurstof alleen. Mechanische ventilatie beschermde het longweefsel het best, maar loopt het risico het middenrif te veel te laten rusten; CPAP bleek een veelbelovende balans te bieden door de belasting op de longen te verminderen en tegelijkertijd de belangrijkste ademhalingsspier veilig actief te houden. Hoewel dierstudies niet rechtstreeks op patiënten kunnen worden toegepast, ondersteunt de studie een groeiend idee in de intensive care: zorgvuldig gekozen niet‑invasieve ondersteuning, vroeg gestart en bewaakt met eenvoudige bedzijde‑instrumenten, kan helpen voorkomen dat het lichaam zich letterlijk dieper in problemen ademt.
Bronvermelding: Reveco, S., Llancalahuen, F.M., Caviedes, P. et al. CPAP and high-flow nasal oxygen also reduce lung, diaphragm, and accessory muscle injury in experimental self-inflicted lung injury. Sci Rep 16, 8399 (2026). https://doi.org/10.1038/s41598-026-39564-7
Trefwoorden: acute longschade, non-invasieve ventilatie, CPAP, hoogdebloedneuszuurstof, letsel van ademhalingsspieren